
Полная версия
Все о детских болезнях. Книга умных родителей
Расчет питания у детей с высокой массой тела должен быть также индивидуален. Крупный ребенок с 10-го дня жизни должен получать суточный объем пищи не 1/5, а 1/6 часть массы, далее 1/7-1/8 и к году 1/9-1/10 часть массы. При соответствии динамики прибавок массы тела возрастным стандартам необходимость увеличения содержания пищевых веществ в рационе отпадает. При недостаточной прибавке в весе следует прокорректировать питание.
Грудное вскармливание является самым оптимальным видом питания ребенка, но не следует забывать, что уже с первых месяцев жизни дети нуждаются в введении в рацион питания пищевых добавок, которые содержат минеральные соли, витамины, органические кислоты, пектин, необходимые для обеспечения нормального роста и развития ребенка, и способствуют профилактике таких заболеваний, как анемия, рахит и других.
С 3-недельного возраста ребенку нужно вводить фруктовые и овощные отвары в количестве – 5-10 капель и постепенно доводя до 50–80 мл в сутки. С 1 месяца вводят фруктовые и овощные соки. Предпочтение отдается яблочному и черносмородиновому сокам, а с 2 месяцев клюквенный, морковный, свекольный, абрикосовый и прочие. Начинают вводить свежевыжатые соки с 2–3 капель, постепенно (по 2–3 капли) доводя до 40,0-50,0 мл в сутки.
В возрасте 1,5–2 месяцев в рацион питания необходимо ввести фруктовые пюре из яблок, моркови и абрикосов, начиная с 2–5 г в сутки.
К 3–3,5 месяцам жизни в рацион питания вводят желток куриного яйца, сваренного вкрутую. Сначала 1/5 – 1/4 часть желтка растирают с молоком и дают в начале кормления. К 4 месяцам ребенок должен получать уже не менее 1/2 желтка не реже 2–3 раз в неделю.
Творог начинают вводить при естественном вскармливании в 4 месяца, по 5,0-10,0 граммов перед кормлением грудью, доводя до 20,0 г в сутки.
Вскармливание детей старше 4–4,5 месяца жизни
К 4–4, 5 месяца жизни вскармливание грудным молоком не обеспечивает потребностей ребенка в пищевых ингредиентах, что требует введения ему корригирующих компонентов (белков, жиров, углеводов, витаминов, минеральных солей и др.). Нерациональное вскармливание может привести к задержке физического и соответственно нервно-психического развития. Даже при наличии у матери адекватной лактации с этого возраста ребенку вводится прикорм.
Первым правилом введения прикорма является его постепенность. Каждый прикорм начинает вводиться с 5,0-10,0 г перед кормлением грудью и за 10–14 дней увеличить до объема, необходимого ребенку в кормление.
Категорически запрещается вводить два прикорма одновременно, что может привести к возникновению аллергических реакций и сдвигу нормальной кишечной флоры у ребенка.
Консистенция прикорма является переходной от более жидкой, соответствующей грудному молоку, к более концентрированной, готовящей ребенка к переходу на твердые виды пищи.
К 5 месяцам кормление должно осуществляться через 4 часа и составлять 5 кормлений в сутки. К году при нормальном физическом развитии ребенка кратность кормлений снижают до 4-х раз в сутки.
Суточный объем пищи от 4 до 6 месяцев соответствует 1/7 массы тела (900-1000 мл), от 6 до 12 месяцев – 1/8 массы тела (1000–1100 мл).
Первый прикорм целесообразно вводить с овощного пюре, которое готовится из 2–3 видов овощей. Сначала вводят овощи зеленого и желтого цветов, затем морковь и томаты.
Вторым прикормом (5–5,5 месяца) являются каши (манная, овсяная, гречневая и т. д.).
В крупах содержатся минеральные вещества, витамины группы
В, растительные белки, необходимые организму для здорового роста. При приготовлении каш можно использовать смеси круп или добавлять овощные компоненты.
Постепенно в каши вводятся растительное и сливочное масло.
С 5,5–7 месяца в рацион вводят 20,0-30,0 мл нежирного бульона, стимулирующего секреторную активность пищеварительных желез, с сухариками. В бульон добавляется овощная смесь.
В 7–7,5 месяца вводят мясное, а в 8–9 месяцев рыбное пюре. Мясо добавляют к овощному блюду в обед.
С 10 месяцев ребенку вводятся фрикадельки, затем паровые котлетки.
Третьим прикормом является введение цельного молока, желательно кисломолочных продуктов.
Здорового ребенка снимают с грудного вскармливания к концу первого года, хотя в последнее время ряд авторов убедительно доказывает положительное влияние продления грудного вскармливания до 2-х лет жизни.
Затруднения при вскармливании ребенка со стороны матери
1. Неправильная форма сосков у матери: малые, инфантильные, плоские, втянутые. В этих случаях вскармливание вначале осуществляют через накладку, а затем ребенок приспосабливается сам.
2. Трещины соска, которые появляются обычно у матери в первую неделю кормления ребенка грудью и могут привести к развитию мастита у женщины. Причинами возникновения трещин могут быть аномалии соска, травмирование соска при кормлении, недостаточное соблюдение правил гигиены матерью. Выздоровление может тянуться долго. При возникновении трещин рекомендуется кормить ребенка через накладку и применять средства, способствующие заживлению трещин (мази с анаболическими гормонами, витамин А и др.). Профилактика трещин включает в себя соблюдение гигиенического режима при кормлении ребенка с дезинфекцией сосков до и после кормления; правильное прикладывание ребенка к груди с тем, чтобы он захватывал не только сосок, но и область вокруг него. Кормление должно длиться не более 10–15 минут.
3. Застой молока проявляется увеличением количества молока, сопровождающимся болями в груди. Иногда отмечается повышение температуры. Обычно эти явления исчезают, когда наступает равновесие между секрецией и количеством высасываемого молока. Если эти явления продолжают беспокоить мать, то прибегают к сцеживанию или отсасыванию молока. Можно за 20 минут до кормления ввести женщине окситоцин в дозе 2ЕД внутримышечно.
4. Мастит – воспаление молочной железы, возникающее при инфицировании трещин соска, чему могут способствовать нарушения правил гигиены и недостаточно тщательный уход за молочной железой, а также застой молока. Основными принципами профилактики мастита являются соблюдение гигиенического режима и предупреждение застоя молока.
5. Галакторея – самопроизвольное истечение молока. Может наблюдаться как самостоятельное выделение из молочной железы в то время, когда ребенок сосет другую грудь, или молоко вытекает самопроизвольно между кормлениями из обеих грудей. Следует принимать меры для предупреждения раздражения кожи вытекающим молоком путем наложения повязок.
6. Гипогалактия – пониженная секреторная способность молочных желез.
Недостаточное образование молока может отмечаться сразу после родов (ранняя форма гипогалактии) и в отдаленный период – через 10 и более дней после родов (поздняя форма гипогалактии).
Определяют 4 степени пониженной секреторной способности молочных желез:
1 степень – дефицит молока составляет до 25 % по отношению к потребности ребенка;
2 степень – до 50 %;
3 степень – до 75 %;
4 степень – дефицит молока более 75 %.
Причинами гипогалактии могут быть как гормональные факторы (недостаточная выработка пролактина, который стимулирует образование молока и окситоцина, который отвечает за отделение молока), так и болезни матери, осложнения в течение беременности.
Кроме того, гипогалактия может развиться в результате неправильной техники кормления ребенка (несоблюдение режима кормления, недостаточное опорожнение молочных желез и т. д.).
Для лечения гипогалактии необходимо выявить ее причину, что в случае гормональных нарушений бывает довольно сложным.
При гипогалактии 1–2 степени мощным фактором является раннее и более частое прикладывание ребенка к груди с последующим ее сцеживанием. В том случае, когда лактация полностью не восстанавливается в течение 3–4 дней, рекомендуется во время одного кормления прикладывать ребенка к обеим грудям. Только испытав все возможности рекомендуется вводить докорм.
Затруднения при вскармливании ребенка со стороны ребенка
1. Незаращение губы и твердого неба – при этом дефекте дети со временем приспосабливаются к сосанию, в том случае, если это не происходит, рекомендуется кормление из ложечки и пластика дефекта.
2. Прогнатизм – неправильный прикус. Рекомендации по кормлению такие же, как при предыдущем дефекте. Исправление прикуса в раннем возрасте не проводится.
3. Молочница – грибковое заболевание полости рта – является временным затруднением при кормлении. Необходимо строгое соблюдение гигиенического режима кормления. В далеко зашедших случаях назначаются противогрибковые препараты и обработка полости рта раствором буры в глицерине.
4. Насморк значительно затрудняет сосание. Перед кормлением можно отсосать слизь из носовых ходов.
5. Идиосинкразия (непереносимость) к женскому молоку. Встречается редко. Клинически она проявляется диспептическими явлениями со стороны желудочно-кишечного тракта, реже кожными аллергическими сыпями.
Искусственное вскармливание
Искусственным вскармливанием называется такой вид кормления, при котором ребенок на первом году жизни получает только искусственные смеси и не получает женского молока.
Правила искусственного вскармливания
1. Искусственное вскармливание предусматривает систематический расчет энергетической ценности пищи, содержания белков, жиров и углеводов при каждом его изменении в связи с тем, что на искусственном вскармливании возможно как недокармливание ребенка, так и его перекорм.
Показателем пригодности смеси являются данные нормального развития ребенка.
2. Объем пищи в сутки при искусственном вскармливании должен соответствовать объему естественного вскармливания.
3. Проводить искусственное вскармливание рекомендуется адаптированными молочными смесями «Малютка», «Малыш», «NAN» и др., которые по своему составу максимально приближены к женскому молоку.
Неадаптированные молочные смеси в настоящее время в питании детей практически не используются.
4. Смеси дают всегда только свежеприготовленными и подогретыми до температуры 35–40 °C. Отверстие соски должно быть не слишком большим, молоко должно вытекать через него из опрокинутой бутылочки каплями.
Категорически запрещается готовить смеси на длительные промежутки времени.
5. Бутылочку при кормлении держат под таким углом, чтобы горлышко ее было все время заполнено смесью во избежание заглатывания ребенком воздуха.
Смешанное вскармливание
Смешанным называют такой вид вскармливания, когда наряду с грудным молоком детям дают молочные смеси, если по возрасту ребенку еще нельзя давать прикорм.
Необходимо различать следующие понятия: прикорм и докорм. Докорм – это дополнительное питание искусственными молочными смесями, как правило, необходимый для ребенка в связи с недостаточностью молока у матери. Прикорм – это введение соответственно возрасту необходимых для нормального роста и развития ребенка продуктов питания.
Эффективность смешанного вскармливания зависит от соотношения в суточном рационе питания ребенка количества материнского молока и смесей, необходимых для докорма.
При этом если количество женского молока в рационе составляет более 2/3-3/4 суточного рациона питания ребенка, то эффективность смешанного вскармливания максимально приближается к естественному вскармливанию, при количестве женского молока менее 1/3 эффективность вскармливания приближается к искусственному.
Показания к переводу ребенка на смешанное вскармливание:
1. Гипогалактия у матери.
2. Заболевания матери или ребенка, при которых необходимо уменьшить количество грудных кормлений, но нет оснований полностью отлучать ребенка от груди.
3. Социально-бытовые факторы.
Для докорма используют те же смеси, что и при искусственном вскармливании. Для сохранения и поддержания лактации у матери целесообразно давать докорм после кормления грудью. Не рекомендуется давать докорм из бутылочки, так как это может привести к отказу от груди в связи с более легким механизмом сосания. Лучше всего проводить докорм из ложечки или в отверстии соски делать очень маленькое отверстие.
Прикорм и назначение витаминов при искусственном и смешанном вскармливании производятся в те же сроки, что и при естественном.
Сроки введения прикорма и количество продуктов для детей первого года жизни
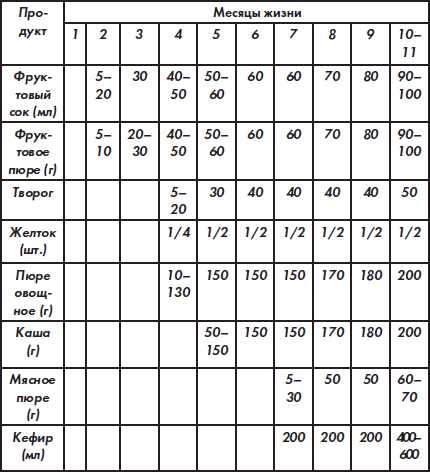
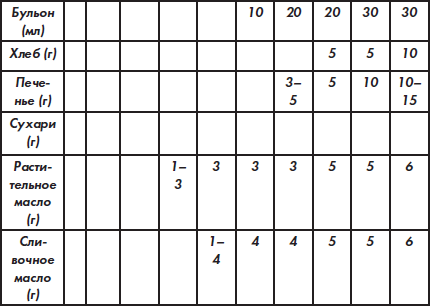
Основные принципы вскармливания недоношенных детей
Главным в организации вскармливания недоношенных детей является коррекция противоречий между высокой энергией роста и потребностью в пищевых веществах, с одной стороны, и сниженной возможностью их усвоения, с другой.
Первое кормление целесообразно проводить в первые 6-12 часов после рождения ребенка.
Выбор режима и частоты кормлений должен основываться на таких клинических показателях, как масса тела при рождении, состояние ребенка и степень физиологической зрелости. Наиболее оптимальным является 7-разовое питание с 6-часовым ночным перерывом, который крайне необходим для физиологического отдыха кишечника недоношенного новорожденного. При глубокой недоношенности кратность кормлений можно увеличить до 10 раз в сутки.
Энергетическая потребность недоношенных детей должна соответствовать энергозатратам организма, которые складываются из затрат на основной обмен, двигательную активность, поддержание температуры тела, рост. В среднем это 120 ккал, к концу первого месяца жизни рекомендуется повысить энергетическую ценность рациона до 140 ккал.
Перевод на смешанное и искусственное вскармливание недоношенных детей осуществляется постепенно. В первые 2–3 дня количество молочной смеси составляет 1/8 общего объема пищи и распределяется на два-три кормления в сочетании с материнским или донорским молоком. В последующие 2–3 дня количество смеси увеличивают до 1/4 количества суточного рациона, составляя полностью 1–2 кормления. К концу первой недели объем пищи составляет 1/2 рациона ребенка. В последующие дни при необходимости осуществляется полный переход на искусственное вскармливание.
В качестве заменителей материнского молока используются только адаптированные смеси.
У глубоко недоношенных детей кормление начинают с парентерального питания, постепенно заменяя его энтеральным. При отсутствии сосательного и глотательного рефлексов питание осуществляется через назогастральный зонд. Эта методика применяется у детей с массой тела менее 1200 г при рождении в течение первых 1,5–2 недель. При питании через зонд дети меньше утомляются. При питании через зонд необходимо внимательно следить за появлением сосательного рефлекса и постепенно заменять часть кормлений с помощью зонда кормлениями из бутылочки с соской.
В дальнейшем зонд полностью снимается и рекомендован переход на кормление сцеженным молоком.
Основным направлением во вскармливании недоношенного ребенка является стремление к полному переводу на естественное вскармливание материнским молоком.
При весе недоношенного ребенка 2000–2300 г и сохранении у него сосательного рефлекса рекомендуется перевод его кормления из бутылочки к прикладыванию к груди.
Питание детей старше года
После первого года жизни ребенка переводят на обычное питание, так как пищеварительная и ферментная системы, принимающие участие в обмене веществ, регулирующая функция нервной системы уже достигли необходимого уровня развития.
Питание ребенка должно обеспечивать возрастные потребности в белках, жирах, углеводах, минеральных солях, витаминах, содержать достаточное количество калорий и подвергаться соответствующей кулинарной обработке.
Пища должна быть вкусной, а ее внешний вид вызывать аппетит. После первого года жизни вкусовые восприятия становятся более дифференцированными. После 3-х лет появляются любимые и нелюбимые блюда.
Развитие жевательного аппарата позволяет вводить в рацион твердую пищу. При введении твердой пищи родители должны приучать ребенка к ее тщательному разжевыванию, так как это способствует образованию пищевого комка, который хорошо смачивается слюной, что приводит к улучшению ферментативной деятельности желез и правильному развитию жевательного аппарата.
Особое внимание следует уделять роли определенных пищевых продуктов в питании ребенка.
Молоко – очень ценный продукт в питании ребенка, так как в его состав входят высококачественные белки, жиры, углеводы, витамины, соли кальция и фосфора, которые легко усваиваются. В суточную норму молока необходимо включать кисломолочные продукты, которые оказывают благоприятное действие на пищеварение.
Мясо и рыба содержат полноценные белки, необходимые для роста ребенка. Детям первых лет жизни рекомендуется давать нежирные сорта мяса (свинину, баранину давать не рекомендуется) и рыбы, исключают осетровых и лососевых рыб. Детям школьного возраста в рацион включают говядину, нежирные сорта свинины, птицу, колбасные изделия, субпродукты, содержащие фосфорные соединения, необходимые для нормальной деятельности центральной нервной системы. Не следует забывать, что определенные сорта рыбы, особенно морской, содержат полиненасыщенные жирные кислоты, жирорастворимые витамины и богатый набор микроэлементов.
Яйца содержат белки, жиры, витамины групп А, В1, В2,Д, Е, незаменимые аминокислоты.
В питании детей следует использовать как сливочное масло, так и растительное, содержащие большое количество ненасыщенных жирных кислот, обладающих витаминной активностью.
Крупы, вводимые в рацион питания, должны быть разнообразными. Обязательно введение бобовых культур.
Овощи, зелень, картофель, фрукты, ягоды, содержащие большое количество витаминов, минеральных солей, а также веществ, которые оказывают регулирующее действие на моторную функцию желудочно-кишечного тракта, должны быть обязательно включены в ежедневный рацион питания.
Хлеб является составной частью рациона питания, его введение в рацион питания начинается с введения хлебных продуктов из высших сортов муки, но с 2-х лет обязательно введение черного хлеба, содержащего много витаминов группы В и веществ, оказывающих регулирующее действие на моторную функцию желудочно-кишечного тракта.
Сахар представляет собой практически чистый углевод, хорошо усваиваемый организмом. Добавление сахара к молоку, фруктам, желтку повышает их усвояемость. Обязательным в рационе должен стать мед, который, кроме углеводов, содержит минеральные вещества, витамины, ряд органических веществ и ферментов. Мед переваривается легче сахара и полнее всасывается.
Лечебное питание (диеты)
Основным принципом лечебного питания является его сбалансированность, т. е. соблюдение соотношения белков, жиров, углеводов, витаминов, минеральных веществ и воды в нужных для организма человека пропорциях. При этом соотношение белков, жиров, углеводов может меняться в зависимости от заболевания ребенка. Например, заболевание сахарным диабетом подразумевает снижение в рационе содержания углеводов. При нарушении функции почек ограничивают потребление белка.
При определении пищевого рациона необходимо рассчитывать его энергетическую ценность и ее соответствие энергетическим затратам организма. Тяжелобольные дети, ограниченные в движениях, несут меньшие энергетические затраты, чем пациенты выздоравливающие после длительного изнуряющего заболевания, которым необходимо, чтобы энергетический рацион превышал энергозатраты. Для детей, страдающих избыточным весом, рацион питания предполагает заметное уменьшение энергетической ценности по сравнению с энергозатратами.
Лечебное питание предполагает и соблюдение определенного режима питания. Завтрак должен включать в себя 25 % всего пищевого рациона, второй завтрак – 15 %, обед – 35 %, соответственно ужин – 25 %. При некоторых заболеваниях, например, язве желудка или острых гастритах, рекомендуется частое дробное питание малыми порциями каждые два часа.
Лечебное питание является составной частью лечебного процесса. В настоящее время существует 15 основных диет, или столов лечебного питания.
Основные виды диет
Диета № 1 способствует нормализации состояния желудка при различных деструктивных, воспалительных и секреторно-моторных расстройствах его деятельности. Предусматривает ограничение пищи, имеющей механические, химические и термические раздражители рецепторного аппарата желудка (максимальное ограничение – диета № 1а, значительное ограничение – диета № 16, умеренное ограничение – диета № 1), а также пищи, склонной к длительному перевариванию. Питание должно быть дробным, малыми порциями, не менее 5–6 раз в сутки.
Показания к назначению:
– гастриты, различной этиологии;
– язвенная болезнь желудка и двенадцатиперстной кишки. Частота приема пищи – не менее 5–6 раз в течение дня.
Особенности кулинарной обработки: измельчение, приготовление пюре, деэкстрагирование (варка в воде или на пару) мяса, рыбы, овощей, исключение мясных, рыбных, овощных наваров, жарения и пассеровки; ограничение хлорида натрия до 8 г/сут.
Курс лечебного питания начинают с диеты № 1а, которую назначают не более чем на 10–12 дней. Затем диету постепенно расширяют до № 16, которую назначают также на 10–12 дней, после чего больной переводится на диету № 1.
Диета № 2 рекомендуется для создания нормального переваривания пищи. Исключают грубые механические раздражители слизистой оболочки рта, пищевода, желудка и кишечника, а также продукты и блюда, неблагоприятно воздействующие на секреторную и моторную функции кишечника. Содержание витаминов А, В1 и В2 в диете увеличено вдвое, из-за нарушения их баланса в организме, значительно увеличена норма витаминов РР и С (в 4–5 раз по сравнению с физиологической нормой). Частота приема пищи – 4–6 раз в течение суток.
Показания к назначению:
– нарушения функции жевания, глотания;
– улучшение желудочно-кишечного пищеварения.
Особенности кулинарной обработки: пищу дают в виде гомогенизированного пюре. Овощи мелко измельчают (шинкуют), исключают мясо, приготовленное куском, рекомендуют блюда из котлетной массы, запеканки из круп, которые должны быть рыхлыми, каши должны быть сдобрены возбуждающими аппетит приправами.
Диета № 3 способствует нормализации функции кишечника. В пище повышено содержание продуктов, являющихся механическими, термическими и химическими возбудителями кишечной перистальтики (блюда, содержащие грубую растительную клетчатку, холодные компоты из урюка и чернослива, жареные и тушеные блюда с большим количеством жиров). Резко ограничено количество продуктов и блюд, тормозящих перистальтику (мучных и крупяных).
Показания к назначению:
– недостаточное опорожнение кишечника (запоры различной этиологии и т. д.). Частота приема пищи – 4 раза в день.
Особенности кулинарной обработки отсутствуют.
Диета № 4 способствует нормализации состояния кишечника. Рекомендовано ограничение механических, химических и термических раздражителей кишечника, используются пищевые средства, тормозящие перистальтику. Содержание основных витаминов увеличено втрое по сравнению с физиологической нормой. Количество жидкости увеличено в 1 1/2-2 раза по сравнению с физиологическими нормами. Частота приема пищи 4–6 раз в день.
Показания к назначению:
– воспалительные процессы в кишечнике;
– ускоренная эвакуация кишечного содержимого.
Особенности кулинарной обработки: измельчение пищи и приготовление пюре, исключение жареных и пассерованных продуктов; приготовление творога из молока при кипячении его после подкисления уксусом (20 мл 6%-го раствора уксусной кислоты на 1 л молока).
Диета № 5 ограничивает содержание жиров, хлорида натрия до 8 г, мучных и жирных блюд, томатов, продуктов, содержащих много холестерина (мозги, яичный желток, печень, икра). Рекомендуются обильное питье, соки, плоды, ягоды, некоторые сырые овощи, молочнокислые продукты.
Исключаются следующие продукты: щавель, шпинат, спаржа, ревень, крапива, листья свеклы, содержащие много щавелевой кислоты; мясные, рыбные и овощные консервы, колбасные изделия, грибы, мясные и рыбные бульоны, а также блюда из мяса, рыбы и птицы, не подвергшиеся деэкстрагированию. Исключено потребление жареных блюд, тугоплавких жиров (свиной, бараний, говяжий). Сливочное масло – не более 10 г. Частота приема пищи 5–6 раз в день.




