Полная версия
Нейрореабилитация. Часть 1

Нейрореабилитация
Часть 1
Алексей Яковлев
© Алексей Яковлев, 2019
ISBN 978-5-4496-1962-4 (т. 1)
ISBN 978-5-4496-1963-1
Создано в интеллектуальной издательской системе Ridero
Список сокращений
AAPB – Американская Ассоциация Прикладной Психофизиологии и Биологической Обратной Связи
АД – артериальное давление
АЗС – анодзамыкательное сокращение
АКШ – аорто-коронарное шунтирование
АМ – антропософская медицина
АМА – афферентная моторная афазия
АОТП – аутологичная обогащенная тромбоцитарная плазма
АПУ – амбулаторно-поликлиническое учреждение
АТ – аутогенная тренировка
БАГОТ – большая аутогемотерапия с озонокислородной смесью
БАТ – биологически активная точка
БАП – баллонная ангиопластика
БОС – биологическая обратная связь
БП – болезнь Паркинсона
БТА – ботулинический токсин тип А
ВЛОК – внутривенное лазерное освечивание крови
ВОЗ – Всемирная организация здравоохранения
ВП – вызванный потенциал
ВТМ – вариант тормозного метода
ВТМП – высокотехнологичная медицинская помощь
ГББ – глобальное бремя болезней
ГБУЗ – городское бюджетное учреждение здравоохранения
ГССМП – городская станция скорой медицинской помощи
ДА – динамическая афазия
ДАД – диастолическое артериальное давление
ДМВ – дециметровые волны
ДМТ —дефицит массы тела
ДРД – диафрагмально-релаксационное дыхание
ДРЕ – действительный расход энергии
ДЦП – детский церебральный паралич
ЖЕЛ – жизненная емкость легких
ИБС – ишемическая болезнь сердца
ИЛП – искусственное лечебное питание
ИП – исходное положение
КГР – кожно-гальванический рефлекс
КВЧ – крайне высокая частота
КЗ – комитет здравоохранения
КЗС – катодзамыкательное сокращение
КМТ – краниальная мануальная терапия
КТ – компьютерная томография
ЛПУ – лечебно-профилактическое учреждение
ЛФК – лечебная физкультура
МАГОТ – малая аутогемотерапия с озонокислородной смесью
МВЛ – максимальная вентиляция легких
МДБ – междисциплинарная бригада
МКБ – международная классификация болезней
МКФ – международная классификация функционирования
МН – макронутриенты
МОД – минутный объем дыхания
МР – медицинская реабилитация
МРТ – магнитно-резонансная томография
МФЛА – Международная федерация легкой атлетики
МЭС – медико-экономический стандарт
НЗГ – назогастральный зонд
НИЛИ – низкоинтенсивное лазерное излучение
НПВС – нестероидные противовоспалительные средства
ОАМ – общий анализ мочи
ОВЛ – отделение восстановительного лечения
ОВМ – отделение восстановительной медицины
ОИМ – острый инфаркт миокарда
ОМР – отделение медицинской реабилитации
ОМС – обязательное медицинское страхование
ОНМК – острое нарушение мозгового кровообращения
ОО – общий обмен
ООЛ – остаточный объем легких
ОС – обратная связь
ПБЧПП – порог болевой чувствительности при покалывании
ПВЧ – порог вибрационной чувствительности
ПМР – пассивная мышечная релаксация
ППР – пограничные психические расстройства
ПРП – полная реакция перерождения
ПСМТ – позвоночно-спинномозговая травма
ПУВ – полная утрата возбудимости
РС – рассеянный склероз
РЭГ – реоэнцефалография
СА – сенсорная афазия
САД – систолическое артериальное давление
СМТ – синусоидальные модулированные токи
СОП – стандартные операции и процедуры
СКУ – санаторно-курортные учреждения
СУД – система управления движением
ТДТ – танцевально-двигательная терапия
ТМС – транскраниальная магнитная стимуляция
ТСР – технические средства реабилитации
ТФ – терминальный фактор
УВ – ударная волна
УВТ – ударно-волновая терапия
УВЧ – ультравысокочастотная
УЗИ – ультразвуковое исследование
ФЖЕЛ – форсированная жизненная емкость легких
ФК – функциональный класс
ФОЕ – функциональная остаточная емкость
ФА – фактор активности
ФП – фактор повреждения
ХОБЛ – хроническая болезнь легких
ХПН – хроническое поражение почек
ЧД – частота дыхания
ЧМН – черепно-мозговые нервы
ЧМТ – черепно-мозговая травма
ЧРП – частичная реакция перерождения
ЧСС – частота сердечных сокращений
ШНСС – шкала нейропатического симптоматического счета
ЦНС – центральная нервная система
ЭКГ – электрокардиография
ЭМА – эфферентная моторная афазия
ЭНМГ – электронейромиография
ЭП – энтеральное питание
ЭЭГ – электроэнцефалография
Об авторе

Яковлев Алексей Александрович
Заведующий неврологическим отделением №2 клиники НИИ неврологии ФГБОУ ВО «ПСПбГМУ им. И. П. Павлова» МЗ РФ. Врач-невролог, врач-рефлексотерапевт, врач лечебной физкультуры и спортивной медицины, кандидат медицинских наук. Ассистент кафедры неврологии и мануальной медицины ФГБОУ ВО «ПСПбГМУ им. И. П. Павлова» МЗ РФ. Ассистент кафедры лечебной физкультуры и спортивной медицины ФГБОУ ВО «СЗГМУ им. И. И. Мечникова» МЗ РФ. Член Региональной общественной организации «Врачи Санкт-Петербурга», «Ассоциации неврологов Санкт-Петербурга», общероссийской общественной организации «Союз реабилитологов России». Автор более чем 75 научных публикаций по вопросам диагностики, лечения и реабилитации при различных неврологических заболеваниях. Высшее образование: ГБОУ ВПО «Санкт-Петербургская государственная медицинская академия им. И. И. Мечникова» МЗ РФ, врач, специальность «Лечебное дело» (2007), Санкт-Петербургский Инженерно-экономический университет, экономист-менеджер, специальность «Экономика и управление на предприятии здравоохранения», специализация – правовое регулирование хозяйственной деятельности (2011). В 2015 г. защитил кандидатскую диссертацию на тему: «Полинейропатия у пациентов с парапротеинемическими гемобластозами».
От автора
Методическое пособие посвящено вопросам, связанным с организационными особенностями нейрореабилитационной помощи на этапах оказания медицинской реабилитации и содержит изложение общих принципов оказания нейрореабилитационной помощи, показаний и противопоказаний к осуществлению нейрореабилитации при различных заболеваниях центральной и периферической нервной системы. Также в методическом пособии приведены организационные и структурные компоненты осуществления медицинской реабилитации на различных этапах, с позиций междисциплинарности освещены вопросы оценки реабилитационного потенциала, комплексного применения средств и методов немедикаментозного лечения, а также подробно изложены вопросы современного нормативно-правового регулирования в сфере оказания медицинской помощи по профилю «медицинская реабилитация» и в сфере стандартизации медицинских услуг. Отдельные главы посвящены вопросам организации комплексной нейрореабилитационной помощи при поражении центральной и периферической нервной системы, в том числе при острых нарушениях мозгового кровообращения, различных видах полинейропатий, невропатии лицевого нерва. Кроме того, в пособии содержатся материалы посвященные вопросам организации сестринского ухода в рамках осуществления реабилитационной помощи, подробно описаны алгоритмы и комплексы применения методов лечебной физкультуры, частных реабилитационных технологий. Представленные в издании данные опираются на позиции доказательной медицины, официально утвержденные, в том числе нормативно-правовыми документами протоколы, алгоритмы, стандарты ведения пациентов, а также собственные наблюдения и разработки.
Данное методическое пособие предназначено для широкого круга специалистов, участвующих в построении междисциплинарного взаимодействия при оказании помощи по медицинской реабилитации пациентам с неврологическими заболеваниями, в том числе организаторам здравоохранения, руководителям медицинских лечебно-профилактических учреждений, специалистам неврологам, реаниматологам, врачам лечебной физкультуры и спортивной медицины, врачам-физиотерапевтам, инструкторам-методистам лечебной физкультуры и инструкторам лечебной физкультуры со средним медицинским образованием, медицинским психологам, логопедам, среднему и младшему медицинскому персоналу, а также студентам клинических специальностей.
ВВЕДЕНИЕ В МЕДИЦИНСКУЮ РЕАБИЛИТАЦИЮ
Вопросы терминологии и общие принципы
Реабилитация (фр. rehabilitation от лат. re вновь + habilis удобный, приспособленный) в медицине трактуется как комплексное применение медицинских, психологических, педагогических, профессиональных и юридических мер с целью восстановления здоровья граждан с ограниченными физическими и психическими возможностями в результате перенесенных заболеваний и/или травм. Медицинская реабилитация – это прежде всего комплексный процесс, который использует комбинирование различных методов и технологий лечения, как медикаментозных, так и немедикаментозных. Однако для более целостного понимания медицинской реабилитации как лечебно-диагностического процесса важно иметь представление о принципах, на которых строится восстановительное лечение, – сроках его проведения, направленности, последовательности, преемственности.
Более полно понятие медицинской реабилитации раскрыто в статье 40 Федерального закона Российской Федерации от 21 ноября 2011 г. №323-ФЗ «Об основах охраны здоровья граждан в Российской Федерации»: «Медицинская реабилитация – это комплекс мероприятий медицинского и психологического характера, направленных на полное или частичное восстановление нарушенных и (или) компенсацию утраченных функций пораженного органа либо системы организма, поддержание функций организма в процессе завершения остро развившегося патологического процесса или обострения хронического патологического процесса в организме, а также на предупреждение, раннюю диагностику и коррекцию возможных нарушений функций поврежденных органов либо систем организма, предупреждение и снижение степени возможной инвалидности, улучшение качества жизни, сохранение работоспособности пациента и его социальную интеграцию в общество».
Актуальность развития направлений медицинской реабилитации обусловлена социально-экономическим и моральным ущербом, наносимым обществу за счет инвалидизации населения. Кроме того, в настоящее время общепризнанным и очевидным является преимущество применения немедикаментозных технологий, которые позволяют значительно сократить сроки выздоровления больных, предотвратить развитие осложнений, а следовательно, уменьшить инвалидизацию после заболеваний, травм и/или после применения высокотехнологичных методов помощи (ВТМП), продлить сроки ремиссии хронических заболеваний. В настоящее время экономическая эффективность применения средств медицинской реабилитации в отношении пациентов, перенесших остро развившееся состояние либо обострение хронического процесса и в связи с этим утративших трудоспособность, очевидна.
Коллегия Министерства здравоохранения Российской Федерации 28 сентября 2012 г. в представленной государственной программе «Развитие здравоохранения» признала медицинскую реабилитацию одним из приоритетных направлений в системе развития здравоохранения Российской Федерации в период до 2020 г. Вместе с тем в представленном отчете Коллегии Министерства здравоохранения содержатся данные об экономической эффективности и окупаемости реабилитационной и санаторно-курортной помощи, а именно:
– сокращение дней временной нетрудоспособности в 2,3—3 раза;
– уменьшение потребности в госпитализации в 2,4 раза;
– сокращение расходов на лечение больных в поликлиниках и стационарах в 2,6—3 раза;
– уменьшение выплаты пособий по временной нетрудоспособности в 1,8—2,6 раза;
– снижение ущерба производству в связи с заболеваемостью рабочих и служащих в 2—3 раза.
Актуальность развития системы медицинской реабилитации обусловлена очевидным преимуществом применения немедикаментозных технологий, что позволяет значительно сократить сроки выздоровления больных, предотвратить развитие осложнений и инвалидности, продлить сроки ремиссии хронических заболеваний. Все это в конечном итоге способствует профессиональному долголетию и имеет значительный социальный и экономический эффект.
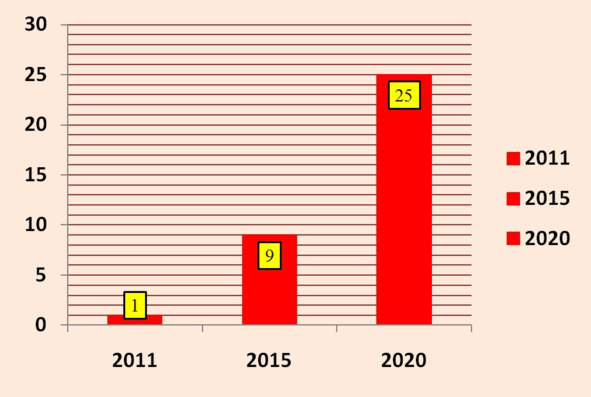
Рисунок 1. Целевые показатели динамики роста охвата реабилитационной медицинской помощью населения РФ, %
В рамках развития системы медицинской реабилитации в нашей стране в период до 2020 г. первоочередными станут следующие задачи: увеличение охвата пациентов реабилитационной помощью, увеличение охвата пациентов санаторно-курортным лечением, увеличение охвата реабилитационной помощью детей-инвалидов (рис. 1, 2, 3).
МР больных и инвалидов направлена, прежде всего, на увеличение функциональных резервов, коррекцию и компенсацию нарушенных функций, восстановление сниженных трудовых функций, а также вторичную профилактику заболеваний и их осложнений. Современная медицинская реабилитация является сложившейся системой научных знаний и методов, применение которых на практике осуществляется с соблюдением принципов междисциплинарного взаимодействия разных специалистов в учреждениях здравоохранения стационарного, поликлинического и санаторно-курортного типа.
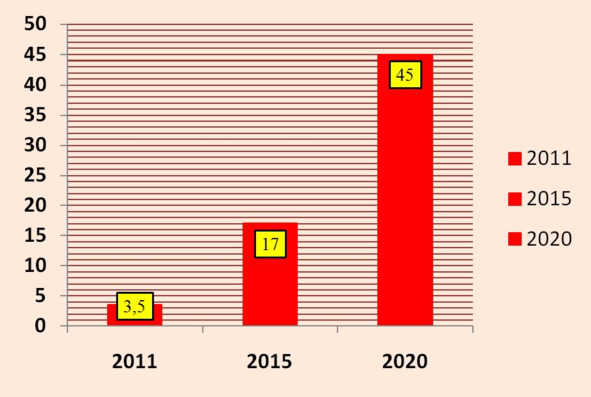
Рисунок 2. Целевые показатели динамики роста охвата
санаторно-курортной медицинской помощью населения РФ, %
Согласно докладам Комитета экспертов ВОЗ, к патологическим состояниям, требующим проведения мероприятий по МР, относятся: нарушения функции —любая потеря или патология психологической, физиологической или анатомической структуры или функции; инвалидность – ограничение или недостаток (вследствие нарушения функции) способности осуществлять деятельность в той форме и объеме, которые принято считать нормальными для человека; физические и другие дефекты – недостаток или дефект данного индивида, возникающий вследствие нарушения функции или инвалидности, которые ограничивают или препятствуют выполнению роли, являющейся нормальной (с учетом возраста, пола и социальных и культурных факторов) для данного индивида.
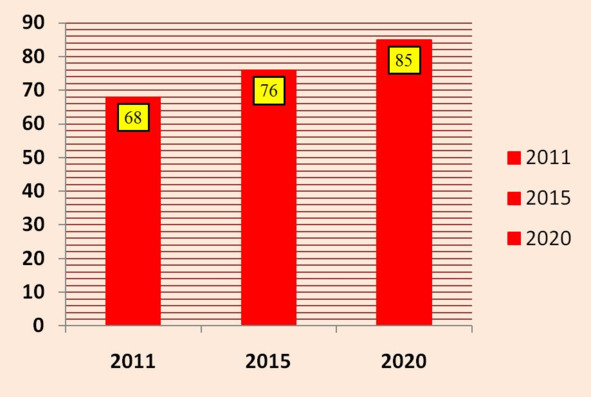
Рисунок 3. Целевые показатели динамики роста охвата реабилитационной помощью детей-инвалидов от числа нуждающихся, %
В связи с этим МР включает в себя все меры, направленные на уменьшение воздействия инвалидизирующих факторов и условий, приводящих к физическим и другим дефектам, а также на обеспечение возможности для инвалидов достичь социальной интеграции. Конечной целью мероприятий по МР является возвращение пациента к общественно полезной, активной трудовой деятельности в соответствии с его функциональными возможностями. Оптимальным решением этой проблемы является возвращение к прежней трудовой деятельности в полном ее объеме лицам, прошедшим курс медицинской реабилитации. При невозможности выполнения такой задачи мероприятия по МР должны быть направлены на максимально достижимый при данном заболевании возврат к физической, психической, профессиональной, социальной и экономической полноценности, то есть восстановление у пациента способности к самообслуживанию.
Основополагающими принципами медицинской реабилитации являются:
– этапность в осуществлении мероприятий по медицинской реабилитации;
– раннее начало проведения мероприятий по медицинской реабилитации;
– комплексность использования всех доступных и необходимых реабилитационных методик;
– индивидуальный подход к каждому пациенту с соблюдением принципов персонификации программы реабилитации;
– междисциплинарное взаимодействие на всех этапах медицинской реабилитации;
– непрерывность процесса и соблюдение преемственности на протяжении всех этапов медицинской реабилитации;
– использование методов объективизации, контроля безопасности и адекватности нагрузок и эффективности медицинской реабилитации.
Возможности медицинской реабилитации в отношении повышения качества и продолжительности жизни человека весьма обширны, а ее социально-экономическое значение с каждым годом становиться все более и более очевидным. Одним из показателей, весьма наглядно и объективно отражающим значение медицинской реабилитации в системе современного здравоохранения, является глобальное бремя болезней (ГББ). ВОЗ измеряет ГББ в количестве лет жизни, утраченных в результате инвалидности (психическое и/или физическое страдание, обусловленные болезнью) – Disability Adjusted Life Year (DALY). Этот временной показатель сочетает годы жизни, утраченные из-за преждевременной смертности, и годы жизни, утраченные в связи с состоянием здоровья, не отвечающие критериям полного здоровья. В России по индексу DALY смерть от ИБС забирает 38 лет жизни на 1 тыс. человек, инсульт —27 лет на 1 тыс. человек, депрессивные расстройства —11 лет на 1 тыс. человек. Показатель общего бремени болезней в России составляет около 210 лет на 1 тыс. человек. В странах с развитой системой медицинской реабилитации, где возможности реабилитационных технологий широко используются в клинической практике совершенно, иная статистика. В Германии по индексу DALY смерть от ИБС забирает 4 года жизни на 1 тыс. человек, инсульт – 4 года жизни на 1 тыс. человек, депрессивные расстройства – 7 лет на 1 тыс. человек. Показатель общего бремени болезней в Германии и Франции варьирует от 100 до 137 лет.
В настоящее время в Санкт-Петербурге сохраняется очень высокая потребность в МР пациентов, пролеченных по поводу острого состояния, травмы или получивших ВМП. В среднем потребность в МР составляет 42% от числа всех пролеченных (по отдельным нозологиям этот показатель может достигать 90%). Своевременное применение немедикаментозных технологий медицинской реабилитации значительно сокращает сроки выздоровления больных, предотвращает развитие осложнений и инвалидности, увеличивает сроки ремиссии хронических заболеваний. Все это в конечном итоге способствует профессиональному долголетию и имеет значительный социальный и экономический эффект, позволяя увеличить доступность и качество медицинской помощи, повысить качество жизни пациентов, имеющих заболевания с высокой степенью инвалидизации, а также сократить убытки от заболеваемости за счет:
– уменьшения общего числа обострений заболевания у лиц, получивших полноценный курс медицинской реабилитации;
– сокращения числа дней временной нетрудоспособности в течение года и после реабилитации;
– уменьшения количества инвалидизированных пациентов, а следовательно, и уменьшения затрат на лечение;
– уменьшения экономических потерь от недопроизводства национального дохода.
Медицинская реабилитация, как уже отмечалось, является одним из приоритетных направлений программы развития здравоохранения в РФ. Федеральные программы развития здравоохранения, как и программы в регионах, содержат серьезные планы мероприятий по развитию системы медицинской реабилитации в нашей стране. Социально-экономический эффект этих мероприятий очевиден, однако достичь планируемых целевых значений программы возможно только при условии грамотной реализации заявленных мероприятий, четкого понимания проблемы, логичной и рациональной организации медицинской реабилитации, как целой системы взаимозависимых и взаимодополняемых лечебно-диагностических и реабилитационных процессов, будь то система медицинской реабилитации в масштабах страны или отдельного мегаполиса.
История развития классической гимнастики и нейрореабилитации
Реабилитационные технологии – это совокупность высокотехнологичных, научно-прикладных, лечебно-диагностических, адаптивных, педагогических методов, процессов и материалов, используемых в медицинской реабилитации, их научное описание, способы технического производства, проектирования, моделирования, а также комплекс организационных мер, операций и приемов, направленных на изготовление, разработку, внедрение в практическую деятельность, эксплуатацию уникальных инновационных реабилитационных программ, предполагающие оптимальные затраты, соответствующие уровню развития науки, техники и общества в целом, используемые для сохранения и расширения сферы жизнедеятельности людей, повышения эффективности и персонификации лечебно-восстановительных и репаративных процессов, коррекцию функционального дефицита людей с ограниченными возможностями, максимально возможное повышение качества жизни и сохранение полноценного уровня повседневной активности индивидуума.
История развития нейрореабилитации, как самостоятельного направления в структуре медицинской реабилитации и системе восстановительной медицины насчитывает не одно столетие. В последние годы в Российской Федерации, как и во всем мире к медицинской реабилитации приковано особое внимание. На сегодняшний день медицинская реабилитация является не только одним из приоритетных направлений развития системы здравоохранения в нашей стране, но и дисциплиной развитие которой происходит стремительно с привлечением новых инновационных технологий и достижений научно-технического прогресса. Многие технологии и методики нейрореабилитации разработанные еще столетия назад и в настоящее время применяются в клинической практике в виде модернизированных реабилитационных программ, усовершенствование которых произошло с учетом появления новых средств и возможностей реабилитационной медицины, таких как компьютерные технологии, роботизированные аппараты, технологии виртуальной реальности, биологическая обратная связь, мозг-машинные интерфейсы и многие другие.
Возвращаясь к вопросу об истории развития реабилитационных технологий следует упомянуть, что основателем научного подхода к тренировке считается атлет и философ Иккос из Тарента. Ему приписывается введение строгого режима питания для атлетов и подробно разработанного четырехдневного цикла тренировок. А знаменитый римский врач Клавдий Гален сформулировал три основных принципа тренировки: постоянность, посильность и постепенное увеличение нагрузки. Античная история содержит мало сведений о том, как именно тренировались спортсмены в древности. Известно, что было много упражнений на выносливость и тренировок с тяжестями. Афиняне имели возможность в любое время продемонстрировать свою силу – на площади древних Афин для этой цели постоянно находилось железное ядро. Изобретение «протоштанги» и гантелей также принадлежит грекам – они ввели в употребление каменные и металлические ядра, соединенные ручками, такие снаряды назывались гальтересами.
После превращения христианства в государственную религию Римской империи античная физическая культура пришла в упадок и уже в 394 году, при императоре Феодосии, последовал отказ от Олимпийских игр и олимпийского летосчисления. Только с Ренессансом стал возрождаться культ здорового тела.
Развитие технологий реабилитации напрямую связано с развитием аппаратных методик лечения. Одним из первых реабилитационных тренажеров разработанных человеком был аппарат, который назвали «Gymnasticon». Разработка данного аппарата во многом связана с развитием научного направления ортопедии. Термин «Ортопедия» впервые ввел профессор Парижского университета французский физиолог Николя Андри (1658—1742) в 1741 году. Свои наблюдения за детьми с различными деформациями тела он изложил в двухтомном руководстве «Ортопедия или искусство предупреждать и исправлять деформации тела у детей средствами, доступными отцам, матерям и всем тем лицам, которым приходится воспитывать детей».
Используя труды Николя Андри в Френсис Лаундс (Francis Lowndes) изобрел первый спортивный тренажер – «гимнастикон» (рис. 4). Прототип современного велотренажера позволял приводить маховики в движение при помощи рук. Его рекомендовали для лечения подагры, частичного паралича, ревматизма и слабости. После изобретения «Gymnasticon» специалистами была разработана целая система физических тренировок при помощи силовой техники. А еще через пару лет тренажеры можно было приобрести более чем в 140 странах, однако они достаточно дорого стоили.

Рисунок 4. Тренажер Френсиса Лаундса «Gymnasticon»
Одним из первых в деле внедрения тренажеров в массы был немецкий «отец гимнастики» Фридрих Людвиг Ян. В середине XIX века он открыл множество гимнастических залов по всей Германии. В них были установлены и простейшие снаряды для тренировок – кони из дерева, балансиры и брусья. Уже позже, в XIX веке, Ханрих Клингерт снова «изобрел велосипед» уже другой конструкции. Он был похож на стул, к которому прикреплялась доска с рукояткой-перекладиной сверху и педали – снизу.