
Полная версия
Оспаривание категории годности к военной службе с образцами жалоб, заявлений
Иные исследования. Лабораторные и морфологические исследования стенок кист и кистозной жидкости. Не рекомендуется выполнение цитологического исследования содержимого кисты почки (аспирационной жидкости) при пункционном лечении кист и получении содержимого кист. Полость простых кист, как правило, заполнена серозной жидкостью. В ряде случаев возможно геморрагическое содержимое кисты, однако истинные «геморрагические» кисты встречаются лишь 0,4—0,6%. Цитологическое исследование содержимого кисты почки (осадка содержимого кист) обнаруживает эпителиальные клетки без признаков атипии, иногда лимфоциты и макрофаги. При кистозных опухолевых образованиях почек III и IV категорий по Bosniak атипические клетки в аспиратах кист выявляют в 50% наблюдений. Ряд клинических кейсов показал, что в большинстве случаев данный результат оказывается ложноотрицательным.
Рекомендуется патолого-анатомическое исследование биопсийного (операционного) материала почек (код A08.28.005) при всех оперативных пособиях, сопровождающихся иссечением стенок кист с целью исключения ее злокачественного потенциала. Макроскопически стенка кисты имеет гладкую, тонкую, блестящую поверхность, четко отграниченную от паренхимы почки. При микроскопии стенка кисты представлена соединительнотканной капсулой, выстланной уплощенным или однослойным цилиндрическим эпителием. В стенке кисты может наблюдаться хроническая воспалительная инфильтрация, клеточный состав которой представлен лимфоцитами и плазмоцитами, а также макрофагами, содержащими гемосидерин. В паракистозной зоне паренхимы почки на клеточном уровне определяются канальцевая атрофия, склероз межуточной ткани, гиалиноз клубочков и признаки хронического воспаления. При проведении патолого-анатомического исследования биопсийного (операционного) материала почек (исследования иссеченной стенки) (A08.28.005) необходимо исключить ее злокачественный потенциал. В российском исследовании было показано, что злокачественные новообразования после хирургического иссечения кист категории I, II и IIF выявлялись в 0%, 2,7% и 15,1% соответственно. Кисты почек, Bosniak II и выше, имеют разный злокачественный потенциал, однако говорить о перерождении кисты – малигнизации – не корректно. Злокачественные кисты обычно представляют собой опухоли на ранней стадии с низкой гистологической степенью злокачественности. Кисты почек Bosniak IV чаще всего представляют собой кистозную форму почечно-клеточного рака. Большинство почечно-клеточных карцином являются солидными, однако 4—7% являются кистозными и соответствуют категории Bosniak IV.
Сбор, анализ жалоб военнослужащего, данных его анамнеза – важное мероприятие
Не лишним будет заострить внимание на сборе и анализе жалоб военнослужащего, данных его анамнеза и осмотра. Учитывая, что в состав ВВК входят различные врачи-специалисты (врач-хирург, врач-терапевт, врач-невролог, врач-офтальмолог, врач-оториноларинголог и при необходимости – врачи других специальностей), то и сбор, анализ, жалоб военнослужащего его анамнеза и осмотра будут осуществлять каждый из врачей-специалистов, включенных в военно-врачебную комиссию.
В зависимости от того у какого врача-специалиста вы находитесь на приеме, а также от наличия заболеваний и жалоб будет собираться конкретный анамнез.
Анамнез – набор сведений о пациенте, которые необходимы врачу для постановки диагноза и назначения оптимального лечения. Сбор анамнеза считается важным этапом диагностики и одним из основных методов медицинского исследования. От того, насколько полным и исчерпывающими данными анамнеза обладает врач, в значительной мере зависит успешность терапии и профилактики заболеваний.
Каждый врач-специалист, включенный в военно-врачебную комиссию во время обследования и освидетельствования, будет получать информацию о здоровье обследуемого из четырех источников:
– медицинские документы из воинской части военнослужащего, проходящего обследование. Медицинская книжка и медицинская характеристика, в которые нужно своевременно потребовать внести актуальную информацию о своем здоровье, особенно о диагнозах вынесенных врачами гражданских медицинских организаций;
– медицинские документы из сторонних (гражданских) медицинских организаций, сведения о которых не внесены в медицинскую книжку или медицинскую характеристику;
– жалобы на здоровье непосредственно на приеме у врача-специалиста ВВК;
– результаты осмотров, исследований в рамках ВВЭ.
Но как понять, что должен, а что не должен спрашивать врач у обследуемого на приеме? Ответ на это вопрос помогут дать клинические рекомендации по тому или иному заболеванию (группе заболеваний). Необходимо, заранее найти клинические рекомендации по своему заболеванию. В клинических рекомендациях, как правило, имеется раздел «Жалобы и анамнез». В данном разделе подробно описаны вопросы, которые врач обязан уточнить у обследуемого и или выяснить из медицинских документов, иных источников.
Рассмотрим на примере клинических рекомендаций от 2024 года «киста почки». Находим в клинических рекомендациях два раздела 1.6. «Клиническая картина» и 2.1. «Жалобы и анамнез». Клинические проявления кисты почки приобретенной – скудные и неспецифичные. Больные обычно не предъявляют существенных жалоб. Больные предъявляют жалобы на периодические и постоянные тянущие боли в соответствующей половине поясницы или подреберье, без чёткой иррадиации. Боли могут усиливаться при физической нагрузке. Обычно боевые ощущения проходят в покое. Больные изредка предъявляют жалобы на наличие пальпируемого образования в подреберье, ощущение дополнительного образования в брюшной полости, выявляемых при самообследовании.
Обследование начинают с подробного сбора анамнеза, жалоб при этом обращают внимание на давность симптома, наличие болей или травмы поясничной области, а также на изменение артериального давления и наличие гематурии в анамнезе.
Киста почки приобретенная не имеет патогномоничных клинических признаков, а у 70% больных протекает бессимптомно, годами и даже десятилетиями не вызывает никаких клинических проявлений. Именно поэтому на основании только клинических симптомов её невозможно достоверно диагностировать. Нередко простую кисту случайно обнаруживают при обследовании больного по поводу заболевания, не имеющего к ней никакого отношения (патологии иных органов и систем).
К факторам риска развития приобретённых кист почек относятся следующие факторы:
пожилой возраст,
мужской пол,
мочекаменная болезнь,
курение,
артериальная гипертензия,
нарушение функции почек (азотемия),
сахарный диабет,
подагра.
Наиболее характерные симптомы кисты почки, следующие:
дискомфорт в подреберье или поясничной области,
артериальная гипертензия,
гематурия.
Боль и дискомфорт являются наиболее распространенными симптомами, которые чаще всего становятся причиной обращения к врачу. Прогрессирующая простая киста почки в некоторых случаях может приводить к обструкции верхних мочевыводящих путей, затруднять пассаж мочи из-за компрессии лоханки, чашечек или верхней трети мочеточника, вызывая болевой синдром. Данную симптоматику следует дифференцировать с симптомами других заболеваний (в том числе, симптомами мочекаменной болезни, дорсопатии и др.). При нагноении кисты заболевание протекает остро, с высокой температурой тела и усилением болей.
Сочетание простой кисты почки и артериальной гипертензии, которая носит транзиторный характер, встречается в 20% наблюдений. Артериальная гипертензия у больных с простой кистой почки имеет нефрогенный характер и обусловлена сдавлением кистой почечной паренхимы и следующей за ним ишемией почки. Однозначная установка простой кисты в качестве причинного фактора гипертонии во многом определяет выбор метода лечения и показания к опорожнению кисты независимо от её локализации. После опорожнения кист обычно происходит снижение артериального давления и нормализация концентрации ренина плазмы.
Под большим размером неосложненной кисты почки, принято понимать наибольшее сечение, превышающее 3 см. Начиная с этого размера применима активная хирургическая тактика по отношению к данному заболеванию. Своевременная ликвидация кисты или её опорожнение позволяет обезопасить функцию почки и устранить возможную симптоматику.
Все вышеизложенное должен устанавливать врач ВВК при обследовании и сборе анамнеза, жалоб.
Освидетельствование ВВК
В соответствии с пунктом 4 Положения о военно-врачебной экспертизе При освидетельствовании проводятся изучение и оценка состояния здоровья и физического развития граждан на момент проведения экспертизы в целях определения их годности к военной службе (приравненной службе), обучению (военной службе) по конкретным военно-учетным специальностям, обучению (службе) по специальностям в соответствии с занимаемой должностью, решения других вопросов, предусмотренных законодательными и иными нормативными правовыми актами Российской Федерации, настоящим Положением, нормативными правовыми актами Министерства обороны Российской Федерации, других федеральных органов исполнительной власти, в которых федеральным законом предусмотрена военная служба (приравненная служба), с учетом результатов ранее проведенного обследования и с вынесением письменного заключения.
Освидетельствование военнослужащих, граждан, проходящих военные сборы, и сотрудников, получивших в период прохождения военной службы (приравненной службы) и военных сборов увечье, заболевание, проводится для определения категории годности к военной службе (приравненной службе) при определившемся врачебно-экспертном исходе.
Под определившимся врачебно-экспертным исходом понимается такое состояние здоровья, когда результаты обследования и лечения дают основание военно-врачебной комиссии вынести заключение о категории годности к военной службе (приравненной службе) и когда дальнейшее лечение не приведет к изменению категории годности к военной службе (приравненной службе).
В соответствии с пунктом 51 Положения о военно-врачебной экспертизе освидетельствование военнослужащих, граждан, проходящих военные сборы по линии Вооруженных Сил, в целях определения категории годности к военной службе (за исключением освидетельствования в целях предоставления отпуска по болезни или освобождения от исполнения обязанностей военной службы) проводят врачи-специалисты, включенные в состав военно-врачебной комиссии: врач-хирург, врач-терапевт, врач-невролог, врач-офтальмолог, врач-оториноларинголог и при необходимости – врачи других специальностей.
При наличии заболевания у военнослужащего оно должно быть правильно диагностировано и выставлен соответствующий диагноз, а далее данный диагноз сопоставляется с расписанием болезней или с требованиями к состоянию здоровья отдельных категорий граждан (приложение №1 к приказу №770).
Например, при наличии заболевания астма, следует обратить внимание на раздел 1.5. клинических рекомендаций бронхиальная астма (БА) под названием «Классификация заболевания или состояния».
Классификация БА по фенотипам.
Определение фенотипических особенностей заболевания является требованием времени, так как персонализированная медицина на основании отбора пациентов (выделение субпопуляций, кластеров, фенотипов БА) предусматривает использование ряда диагностических тестов и при подтверждении предполагаемого фенотипа – таргетную терапию, и персонифицированные методы профилактики.
Аллергическая (атопическая) БА: наиболее легко распознаваемый фенотип, при котором БА обычно начинается в детстве, связана с наличием других аллергических болезней (атопический дерматит, аллергический ринит, пищевая аллергия) у пациента или родственников. Для этого фенотипа характерно эозинофильное воспаление дыхательных путей и хороший ответ на терапию ингаляционными глюкокортикостероидами (ИГКС). Атопическая БА является показанием для проведения АСИТ.
Неаллергическая БА (в том числе «аспирин-чувствительная», в том числе профессиональная): встречается преимущественно у взрослых, не связана с аллергией. Профиль воспаления дыхательных путей у пациентов с данным фенотипом может быть эозинофильным, нейтрофильным, смешанным или малогранулоцитарным. В зависимости от характера воспаления ответ на ИГКС у пациентов с неаллергической астмой может быть недостаточным.
БА с поздним дебютом: у некоторых пациентов, особенно женщин, астма дебютирует во взрослом возрасте. Эти пациенты чаще не имеют аллергии и, как правило, являются относительно рефрактерными к терапии СГКС или им требуются более высокие дозы ИГКС.
БА с фиксированной обструкцией дыхательных путей: у некоторых пациентов с длительным анамнезом БА, по-видимому, вследствие ремоделирования бронхиальной стенки развивается фиксированная обструкция дыхательных путей.
БА у пациентов с ожирением: пациенты с ожирением и БА часто имеют выраженные респираторные симптомы, не связанные с эозинофильным воспалением.
У индивидуума, страдающего астмой, может присутствовать несколько фенотипов БА одновременно, более того, один фенотип может трансформироваться в другой.
Классификация БА по степени тяжести.
Степень тяжести БА у пациентов, получающих лечение, оценивается ретроспективно и определяется объемом терапии (проводимой в течение предшествующих нескольких месяцев), необходимой для достижения контроля над симптомами.
Легкая БА: хорошо контролируется на фоне терапии в объеме 1 или 2 ступени по GINA (Global Strategy for Asthma Management and Prevention Innitiative of Asthma), например, низкими дозами ИГКС+формотерол или ИГКС вместе КДБА по потребности, либо низкими дозами ИГКС или АЛР (R03DC: Блокаторы лейкотриеновых рецепторов) в качестве базисной терапии с КДБА по потребности.
Среднетяжелая БА: хорошо контролируется на фоне терапии 3 или 4 ступени по GINA.
Тяжелая БА: БА, которая для достижения контроля требует терапии, соответствующей 5 ступени по GINA, при этом, попытки снижения объема контролирующей терапии неизменно приводят к потере контроля симптомов БА, или астма остается неконтролируемой, несмотря на это лечение (средние или высокие дозы ИГКС совместно с ДДБА (R03AK: Адренергические средства в комбинации с кортикостероидами или другими препаратами, исключая антихолинергические средства) и (или) АЛР (R03DC: Блокаторы лейкотриеновых рецепторов), и (или) ДДАХ (R03BB: Антихолинергические средства, характеризующиеся продолжительностью действия не менее 12 часов или комбинированные препараты из группы R03AL: Адренергические средства в комбинации с антихолинергическими средствами), и (или) системными глюкокортикостероидами (СГКС АТХ H02AB: Глюкокортикоиды), и (или) препаратами иммунобиологической терапии (R03DX «Прочие средства системного действия для лечения обструктивных заболеваний дыхательных путей» или D11AH «Препараты для лечения дерматита, кроме кортикостероидов»). Во многих случаях тяжелая БА может быть трудной для лечения из-за модифицируемых факторов, таких как неправильная техника ингаляции, плохая приверженность лечению, курение или сопутствующие заболевания, или из-за неправильного диагноза.
Поскольку течение БА крайне вариабельно, степень тяжести заболевания может меняться на протяжении месяцев и лет. У пациентов с впервые выявленной БА классификация по степени тяжести проводится на основании клинической картины (Табл. 2).
Таблица 2. Классификация впервые выявленной БА по степени тяжести

Классификация БА по уровню контроля:
– контролируемая;
– частично контролируемая;
– неконтролируемая.
Уровень контроля БА определяется по частоте дневных и ночных приступов БА, потребности в симптоматической терапии и ограничения в активности в результате БА. Неконтролируемая БА может наблюдаться у пациентов с любой степенью тяжести в силу различных причин: неадекватность базисной терапии (недостаточный объем фармакологической нагрузки, неправильное выполнение техники ингаляций, несоблюдение режима лечения), наличие сопутствующих заболеваний, течение и терапия которых негативно сказываются на состоянии пациента, продолжающееся воздействие триггерных факторов (аллергенов, табачного дыма) и др.
Контроль БА означает отсутствие клинических проявлений заболевания. Критериями полного контроля являются:
Отсутствие дневных симптомов чаще 2-х раз в неделю (для детей до 6 лет – чаще, чем 1 раз в неделю);
Отсутствие ночных пробуждений из-за БА;
Отсутствие потребности в препарате для купирования симптомов чаще 2-х раз в неделю* (для детей до 6 лет – чаще, чем 1 раз в неделю);
Отсутствие любого ограничения активности из-за БА (для детей до 6 лет – бегает, играет меньше, чем другие дети; быстро устает от ходьбы/игры).
*За исключением использования бронходилататоров (R03: Препараты для лечения обструктивных заболеваний дыхательных путей) перед физической нагрузкой.
Для оценки контроля БА в клинической практике могут быть использованы:
Тест по контролю над астмой (ACT, Asthma control test) – инструмент для оценки контроля БА у взрослых пациентов и подростков старше 12 лет (Приложение Г1);
Тест по контролю над астмой у детей (c-ACT, Children asthma control test) – инструмент для оценки контроля БА у детей в возрасте от 4-х до 11 лет (Приложение Г2);
Опросник по контролю симптомов астмы (ACQ-5, Asthma control questionnaire) – инструмент для оценки контроля БА у пациентов от 6 лет и старше (Приложение Г3);
Опросник по шкале симптомов БА у детей в возрасте до 5 лет (TRACK, Test for Respiratory and Asthma Control in Kids) – инструмент для оценки контроля БА у детей до 5 лет (Приложение Г4).
Для анализа врачом совокупности наиболее значимых клинических критериев контроля над БА с учетом факторов риска используются опросники, указанные в Приложениях Г5, Г6 и Г7.
Классификация БА по стадиям заболевания.
Понятие ремиссии БА, его интерпретация и применимость к конкретным клиническим ситуациям, продолжает обсуждаться клиническим и научным сообществом.
Обострение БА представляет собой эпизоды нарастающей одышки, кашля, свистящих хрипов или заложенности в грудной клетке, учащения приступов затруднения дыхания и удушья, повышенной потребностью в использовании КДБА, сопровождающиеся снижением ПСВ и ОФВ1, требующие изменений обычного режима терапии. Выраженное снижение ПСВ и ОФВ1 являются надежными показателями тяжести обострения. Однако, необходимо помнить, что у небольшого количества пациентов значительное снижение функции легких в периоде обострения не сопровождается изменением/появлением симптомов.
Обострение может развиваться как у пациентов с уже установленным диагнозом БА, так и быть первым проявлением заболевания вне зависимости от его тяжести. Чаще всего оно возникает при трудно контролируемой БА и может развиться в считанные минуты/часы или в течение нескольких дней. Разрешение симптомов происходит, как правило, в сроки 5—14 дней.
Классификация обострений БА по степени тяжести.
Пациенты с любой степенью тяжести БА могут иметь легкие, среднетяжелые или тяжелые обострения. У ряда пациентов с легкой БА наблюдаются тяжелые и угрожающие жизни обострения на фоне длительных бессимптомных периодов с нормальной легочной функцией.
Степень тяжести обострений БА у пациентов от 6 лет и старше устанавливается по клиническим критериям (Табл. 3). Для определения тяжести обострения достаточно наличие хотя бы одного из соответствующих критериев.
Таблица 3. Определение степени тяжести обострений БА у пациентов от 6 лет и старше
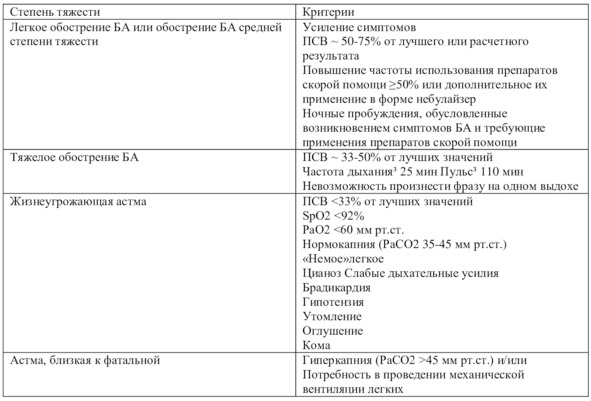
Примечание. ПСВ – пиковая скорость выдоха, SрO2 – насыщение гемоглобина крови кислородом, PaO2 – парциальное напряжение кислорода в артериальной крови, РаСО2 – парциальное напряжение углекислого газа в артериальной крови
Под астматическим статусом понимают эпизод острой дыхательной недостаточности (ОДН) вследствие обострения БА. Термин астматический статус эквивалентен понятиям «жизнеугрожающая астма» и «астма, близкая к фатальной».
Формулировка диагноза.
Примеры формулировки диагноза указаны в Приложении Б8.
В диагнозе должны быть указаны:
этиология (если установлена);степень тяжести;
уровень контроля;
степень дыхательной недостаточности;
сопутствующие заболевания, которые могут оказать влияние на течение БА;
при наличии – обострение с указанием его степени тяжести.
Примеры формулировок диагноза:
Бронхиальная астма, аллергическая, среднетяжелого течения, контролируемая. ДН 0 ст. Аллергический ринит круглогодичный, легкое течение. Сенсибилизация к аллергенам клещей домашней пыли.
Бронхиальная астма, неаллергическая, эозинофильная, средней тяжести, частично контролируемая. ДН 0 ст. Хронический полипозный риносинусит. Непереносимость нестероидных противовоспалительных препаратов и противоревматических препаратов (НПВП).
Бронхиальная астма, аллергическая, средней тяжести, обострение средней тяжести. ДН I ст. Аллергический ринит, персистирующий, тяжелое течение, обострение. Сенсибилизация к пыльцевым аллергенам (деревья).
Бронхиальная астма, смешанная (аспириновая, аллергическая), эозинофильная, средней тяжести, частично контролируемая. ДH 0 ст. Аллергический ринит, персистриующее течение. Хронический рецидивирующий полипозный риносинусит. Сенсибилизация к аллергенам клещей домашней пыли.
Бронхиальная астма, неаллергическая (аспириновая), гормонозависимая, тяжелого течения, с поздним началом, неконтролируемая. ДН 0 ст. Хронический полипозный риносинусит. Ожирение III ст. Распространенный остеопороз, компрессионный перелом поясничного отдела позвоночника.
Профессиональная бронхиальная астма, вызванная контактом со смешанной растительной пылью, аллергическая, персистирующая, средней тяжести, частично контролируемая. ДН I ст. Профессиональный аллергический ринит. Гиперчувствительность к зерновой и мучнойпыли (альфа-амилаза).
Профессиональная бронхиальная астма, вызванная контактом с токсическими веществами, неаллергическая ирритативная, легкая персистирующая, частично контролируемая, ДН 0 ст.
Дыхательная недостаточность (ДН) – неспособность системы дыхания обеспечить нормальный газовый состав артериальной крови. По скорости развития различают острую и хроническую ДН.
Острая ДН (ОДН) развивается в течение нескольких дней, часов или даже минут и требует проведения интенсивной терапии, так как может представлять непосредственную угрозу для жизни больного. При быстром развитии ДН не успевают включиться компенсаторные механизмы со стороны систем дыхания, кровообращения и кислотно-щелочного состояния (КЩС) крови. Классификация ОДН по степени тяжести основана на газометрических показателях (Табл. 5).
Таблица 5. Классификация острой дыхательной недостаточности по степени тяжести
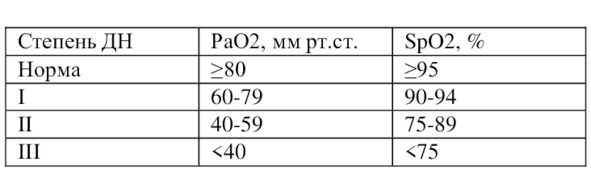
Примечание. PaO2 – парциальное напряжение кислорода в артериальной крови, SрO2 – насыщение гемоглобина крови кислородом.
Хроническая ДН (ХДН) развивается в течение месяцев или лет. Начало ХДН может быть незаметным, постепенным, или она может развиться при неполном восстановлении после ОДН. Длительное существование ХДН позволяет включиться компенсаторным механизмам, среди которых полицитемия, повышение сердечного выброса, задержка почками бикарбонатов (приводящая к коррекции респираторного ацидоза). ОДН может развиваться и у пациентов с уже существующей ХДН – так называемая «ОДН на фоне ХДН».
Заключение ВВК о годности к военной службе
В соответствии с частью 5 статьи 61 Федерального закона «Об основах охраны здоровья граждан в Российской Федерации» заключения военно-врачебной экспертизы являются обязательными для исполнения должностными лицами на территории Российской Федерации.
Заключение военно-врачебной комиссии (врачебно-летной комиссии) выносится открытым голосованием простым большинством голосов присутствующих на заседании членов комиссии10. Годность к военной службе и полетам определяются по таблицам в приложениях 1 и (1) к Положению о военно-врачебной экспертизе.
Врачи, руководящие работой по медицинскому освидетельствованию граждан, указанных в пункте 1 настоящей статьи, по результатам медицинского освидетельствования дают заключение о годности гражданина к военной службе по следующим категориям:
А – годен к военной службе;
Б – годен к военной службе с незначительными ограничениями;

