
Полная версия
Энциклопедия счастливого детства
Вопрос №5:
«Ребенку 1 год и 8 месяцев, находится на грудном вскармливании. Можно ли продолжить грудное вскармливание для ребенка до достижения двухлетнего возраста?»
Ответ:
Чем позже отлучить ребенка от грудного вскармливания, тем намного лучше! Женское грудное молоко – не только усовершенствованный естественный продукт с содержанием жизненно важных иммунных комплексов для формирования и стабилизации естественного врожденного и приобретенного иммунитета для ребенка, но и целый комплекс белковых молекулярных образований, влияющих на процессы усвоения определенных микроэлементов по свойствам синергизма и антагонизма (например, благодаря содержанию в составе женского грудного молока белка лактоферрина обеспечивается не только противоинфекционный фактор фагоцитарной иммунной защиты, но и оптимальный процесс усвоения солей микроэлемента железа в кишечнике отдельно от кальция, благодаря белку церулоплазмину обеспечивается оптимальный процесс усвоения микроэлемента меди, лизоцим обладает противомикробными свойствами, действуя в составе слизистых содержимых ротовой полости, дыхательных путей и желудочно-кишечном тракте). При нахождении ребенка на грудном вскармливании никогда не развивается аллергическая реакция на грудное молоко, так как молекулярная масса сывороточного белка альфа-лактальбумина в составе женского грудного молока изменяет свою структуру постоянно, обеспечивая потребность организма ребенка в определенных концентрациях сывороточного белка по мере достижения определенного возрастного показателя, в отличие от адаптированных смесей как продуктов искусственного вскармливания. Среди иммунных комплексов, обеспечивающих функциональные свойства естественного врожденного и приобретенного иммунитета в составе женского грудного молока присутствуют антистафилококковый липидовый фактор, обеспечивающий защиту от размножения и патогенных свойств некоторых штаммов грамоположительного бактериального микроорганизма из рода Staphylococcus, устойчивого и резистентного к подавляющему большинству природных и полусинтетических антибиотиков; лизоцим, функция которого указана выше; секреторный иммуноглобулин класса А, циркулирующий в составе муколициарного секрета слизистых содержимых дыхательных путей и желудочно-кишечного тракта, нейтрализующий патогенность вирусных инфекционных микрочастиц (в первые 6—12 месяцев жизни ребенка концентрация секреторного иммуноглобулина класса А в составе слизистых содержимых дыхательных путей и ЖКТ в 2—3 раза выше, в отличие от детей старшего возраста, что защищает ребенка, находящегося на грудном вскармливании от инфицирования распространенными вирусными инфекциями в виде гриппа, кори, ветряной оспы, краснухи, гепатита А, ротавируса, энтеровирусных инфекций, в связи с чем вакцинация от гриппа не проводится до достижения возраста ребенка 6 месяцев, вакцинация от кори, ветряной оспы и краснухи – до достижения возраста ребенка 12 месяцев, а вакцинация от вирусного гепатита А – до достижения возраста 12—15 месяцев, поскольку против вышеперечисленных инфекционных заболеваний вирусной этиологии имеется сформированный врожденный иммунитет под влиянием материнского бета-лимфоцитопоэза и секреторного иммуноглобулина класса А, которых ребенок получает до рождения транспланцентарным путем и в первые недели-месяцы жизни алиментарным путем через женское грудное молоко в процессе грудного вскармливания); нуклеотидные основания азотистых соединений, влияющие на стимуляцию первичных компонентов клеточного иммунитета в виде Т-лимфоцитов и «клеток-помощников» – Т- хелперов. Согласно результатам многочисленных клинических исследований, категории детей, находящихся на грудном и/или смешанном вскармливании (грудном+ искусственном вскармливании, но обязательно в рационе питания ребенка присутствует женское грудное молоко) длительным периодом продолжительности, составляющим до 2-х лет и более, имели значительно сниженные риски развития аутоиммунных и онкологических заболеваний, инсулинозависимого сахарного диабета, метаболических расстройств, расстройств аутистического спектра, рака кроветворной и лимфатической системы, пищевой аллергии на некоторые потенциальные аллергены пищевого происхождения, бронхиальной астмы и прочих воспалительных заболеваний с поражением дыхательных путей. Поэтому, чем позже отлучить ребенка от грудного вскармливания, тем лучше для функционирования иммунной защиты ребенка, метаболического обмена веществ, оптимального роста и развития ребенка на различных этапах детского возраста.
Вопрос №6:
«Ребенку 5 лет. На фоне вероятного повышения температуры тела до субфебрильных показателей (до 38,0 градусов по Цельсию) без нарушения общего самочувствия появилось небольшое покраснение багрово-красноватого оттенка под кожей переносицы, и за пределы данного участка на коже лица не локализовалась в другие проекции. О чем это может свидетельствовать?»
Ответ:
Вероятное повышение температуры тела – понятие неуточненное. Чтобы убедиться в действительности повышения температуры тела у ребенка, ее необходимо измерить с помощью электронного градусника в аксиллярной (подмышечной) впадине, и норма показателей температуры тела у ребенка при измерении в подмышечной впадине колеблется в пределах от 34,8 – до 37,2 градусов по Цельсию в возрасте до 12 лет. Появление элемента багрово-красноватого оттенка на коже переносицы в месте внешнего расположения носовых ходов на фоне вероятного повышения температуры тела, ощущаемого жаром у ребенка без нарушения общего самочувствия, то есть без вялости, утомляемости, без отсутствия аппетита и мотивации к подвижностям и активным играм, не во всех случаях, а в некоторых может со средней доли вероятности свидетельствовать о герпетической инфекции, вызываемой патогенностью ДНК-содержащего вируса простого герпеса 1-го типа, или Herpes simplex при условии, что у ребенка может появляться данный багрово-красноватый оттенок без дальнейшей локализации на другие участки кожи лица и тела не впервые. Вирус простого герпеса 1-го типа, или вирус лабиального герпеса (локализующегося преимущественно на коже околоротовой клетчатки или на поверхности губ) передается контактно-бытовым путем. Данное состояние требует консультации врача, а для выявления вероятного инфекционного процесса – измерения температуры тела.
Вопрос №7:
«Почему после однократного повышения температуры тела у ребенка в возрасте 16 месяцев до 38,0 градусов по Цельсию в первые 4—5 дней появляются элементы мелкопятнистой сыпи на коже передней брюшной полости живота, бедрах и голени в момент пребывания на морском курорте?»
Ответ:
В момент пребывания на морском курорте у 16-месячного ребенка наряду с большинством детей в возрасте от 6 месяцев – до 2-х лет преимущественно всегда сохраняются высокие риски заражения энтеровирусными инфекциями, передаваемыми фекально-оральным путем передачи инфекции с вторичной преимущественной реализацией водным, контактно-бытовым и пищевым путем передачи возбудителя инфекции. Если ребенок наглотался бассейной или морской воды в момент плавания, а через 1—2 дня повысилась температура тела до 38,0 градусов по Цельсию и более, при этом состояние самочувствия нарушилось только однократно или несколько раз по мере повышения температуры тела, а после нормализации температуры тела в первые 4—5 дней постепенно стала появляться мелкопятнистая сыпь на коже бедер, передней брюшной стенки живота и голени, такое состояние может стать свидетельством патогенных свойств одной из разновидностей вирусных инфекций, вызываемых энтеровирусами в виде вируса Коксаки типа А, к заражению которым уязвимы преимущественно дети в возрасте от 6 месяцев – до 2-х лет. Вирус проникает в организм через тонкий кишечник, поражая лимфоидные ворсиночные образования, всасывающие воду в кишечнике, что проявляется в некоторых случаях у маленьких детей диспепсическим и интоксикационным синдромом с рвотой, секреторной диареей (диареей с выделением большого количества воды и электролитов из кишечника с повышенным тонусом перистальтики), гипертермией (до 38,0—39,0 градусов по Цельсию и более), бледностью кожи, нарушением сознания, вялостью и утомляемостью. При всасывании микрочастиц РНК-содержащего вируса Коксаки в системный кровоток, вирус оказывает антиагрегантные свойства, приводя к синдрому диссеминированного внутрисосудистого свертывания, одним из проявлений которого является кровоизлияния в поверхностный слой кожного эпидермиса, приводя к появлению элементов мелкопятнистой сыпи, преимущественно локализующихся на коже ладоней кисти рук, подошв стоп ног и на слизистых поверхностных оболочках в ротовой полости, вирусный конъюнктивит и герпангина (последнее- из-за поражения слизистых оболочек зева и ротоглотки, проявляющая гиперемией при вирусе Коксаки типа А), почему энтеровирусная инфекция- вирус Коксаки типа А получила название синдрома «рука-нога-рот». Не все серотипы вируса Коксаки типа А вызывают желудочно-кишечные диспепсические расстройства, в отличие от ДВС-синдрома с кровоизлиянием в кожу и появлением элементов мелкопятнистой сыпи у детей преимущественно от 6 месяцев – до 2-х лет. Самым опасным штаммом вируса Коксаки типа А является 71-й серотип, которые может стать причиной опасного для жизни осложнений вируса Коксаки типа А наряду с другими возбудителями энтеровирусных инфекций в виде асептического менингита и менингоэнцефалита, но к счастью, данное осложнение возникает крайне редко, и если возникает, то у детей с иммунодефицитами или находящимися в группах риска по осложнению любых инфекционно-воспалительных заболеваний. Для лечения вирусного контактного дерматита при вирусе Коксаки типа А одновременно с симптоматической терапией инфекционного заболевания (обильное питье, увлажнение воздуха в помещении, снижение температуры тела с использованием жаропонижающих средств и средств для пероральной регидратации) по назначению врача применяются антигистаминные средства преимущественного второго поколения на основе лоратадина (для детей от 2-х лет и старше) и цетризина (для детей от 6 месяцев и старше). Элементы сыпи при вирусе Коксаки типа А у большинства здоровых детей, так и сама инфекция проходят самостоятельно за 5—7 дней с момента появления, лечит время и терпение. После перенесения вируса Коксаки типа А развивается стойкий иммунитет на долгие промежутки времени у ребенка.
Вопрос №8:
«Действительно ли многие существующие на фармацевтическом рынке противовирусные и иммуномодулирующие средства на основе интерферона и его индукторов, такие как Виферон, Гриппферон, Эргоферон, Тилорон, Кагоцел и Умифеновир не имеют доказанной эффективности?»
Ответ:
Препараты на основе рекомбинантного интерферона альфа-2b и индукторы интерферона, обладающие противовирусными и иммуномодулирующими свойствами широко распространены в педиатрии. Известными среди препаратов рекомбинантного интерферона альфа-2b и его индукторов являются Виферон, Гриппферон, Эргоферон, Амиксин (тилорон), Кагоцел и Умифеновир. Среди вышеперечисленных противовирусных и иммуномодулирующих средств доказанную эффективность, подтвержденную проведением плацебо-рандомизированных двойных слепых контролируемых исследований с участием более десяти тысяч добровольцев в вопросах оказания противовирусного и иммуномодулирующего свойства путем стимуляции противовирусного иммунного белка – интерферона под влиянием антителообразования являются Умифеновир (Арбидол), Тилорон и Кагоцел. По назначению врача в профилактических и лечебных целях гриппа и некоторых разновидностей ОРВИ в педиатрии применяется Умифеновир (Арбидол) с возраста ребенка 2-х лет, Тилорон – с 7 лет, Кагоцел – с 3-х лет. Умифеновир хорошо воздействует на размножение и патогенные свойства вируса гриппа А (H3N2) и ротавируса, Тилорон – на тот же вирус гриппа А, аденовирус и парагрипп у детей, на вирусы гепатита А, В и С и некоторые типы вируса герпеса у взрослых, Кагоцел преимущественно активен по отношению к РС-вирусу и парагриппу 1-го и 2-го типов у детей с 3-х лет, вызывающих острый вирусный ларингит со стенозирующим ларинготрахеитом, или «ложным» крупом. Уважаемые читатели, дорогие мамы и папы! Обращаю Ваше внимание, что вышеперечисленная информация о лекарственных средствах носит ознакомительный характер и в силу наличия противопоказаний, необходима консультация врача-педиатра! В детском возрасте самолечение противовирусными и иммуномодулирующими средствами наряду с другими лекарственными средствами недопустимо!
Вопрос №9:
«В каких случаях для здорового гуляния с ребенком в морозную пору зимой следует использовать шарфик? Следует ли использовать шарфик зимой, если ребенок в коляске?»
Ответ:
Шарф используется для задержки холодного воздуха перед лицом ребенка и входными воротами для поступления воздуха из внешней среды через носовые ходы. Функция носовых ходов включает в себя согревание, увлажнение и очищение потоков вдыхаемого воздуха. Поскольку, у детского носа имеется функция согревания воздуха, использовать шарф в морозную или прочую холодную зимнюю пору необязательно. Если ребенок в коляске, использовать шарф вовсе необязательно и не рационально, так как закрытая или полуоткрытая поверхность коляски задерживать холодные потоки вдыхаемого холодного воздуха при условии, что ребенок тепло одет. Если у ребенка ОРВИ, от гуляний в морозную пору следует воздержаться без меры необходимости!
Вопрос №10:
«Ребенку 5 лет. Родилась недоношенной на 35-й неделе внутриутробной жизни, срок недоношенности составляет 3 недели. К концу второго триместра беременности при проведении ультразвукового исследования выявлена дисплазия червеобразного отростка мозжечка, что по словам врачей грозило развитием гидроцефалии из-за повышения внутричерепного давления и нарушения оттока спинномозговой жидкости из-за невозможности ее прохождения через отверстие 4-го желудочка, расположенного в мозжечке. Дочка родилась здоровой, несмотря на недоношенность, без гидроцефалии, сейчас растет и развивается по всем необходимым критериям психомоторного и физического развития. Расскажите, что представляет с собой этот врожденный порок развития мозжечка?»
Ответ:
Дисплазия (частичное и незначительное развитие) или агенезия (полное отсутствие развития) червеобразного отростка мозжечка является врожденным пороком развития ЦНС, называемым мальформацией Денди-Уокера. Мозжечок является одним из отделов головного мозга, расположенным в задней ямке черепа. Мозжечок формируется у плода с третьего месяца внутриутробной жизни из эктодермального зародышевого слоя, из которого формируются органы центральной и периферической нервной системы у плода в фетальный период развития плода и в антенатальный период гестационного этапа у беременной женщины. В составе мозжечка в саггитальном (переднем-заднем) направлении располагается скопление из нервных волокнистых окончаний, производных от базальных ганглиев (узлов нервного сплетения) в глиальных клетках полушарий мозга, называемое мозолистым телом. Мозолистое тело разделяет полушария головного мозга на левое и правое. Вдоль расположения мозолистого тела локализуется червеобразный отросток мозжечка, состоящий из четырех отделов: рострального (от лат. rostrum – клюв), расположенного в передней части мозжечка, вентрального (от лат. ventriculus – желудок), расположенный в брюшной части мозжечка в месте локализации 4-го желудочка мозга, проходящего через мозжечок, краниального (от лат. cranium – череп), расположенный ближе к основанию черепа и каудального (от лат. cauda – хвост), расположенный в задней части саггитального расположения мозолистого черепа мозжечка и девяти слоев, имеет форму листовидного отростка. При агенезии или дисплазии червеобразного отростка мозжечка далеко не при каждом случае диагностирования, начиная со второго триместра беременности наблюдается полная обструкция четвертого желудочка мозга, расположенного в вентральной части червеобразного отростка в мозжечке, что приводит к препятствиям для локализации и регуляции оттока спинномозговой жидкости в состав спинномозгового канала из головного мозга. Дело в том, что спинномозговая жидкость вырабатывается в первых обоих желудочках головного мозга, после чего поступает в промежуточный третий желудочек, расположенный в срединной линии между медиальными (серединными) частями таламуса и гипоталамусом в промежуточном мозге, а из него – в четвертый желудочек через отверстие, расположенное в мозжечке. Закупорка апертуры (отверстия) 4-го желудочка головного мозга в мозжечке ведет к невозможности поступления спинномозговой жидкости в спинномозговой канал, что проявляется нарушением регуляции оттока спинномозговой жидкости в мозжечке с увеличением размеров головы и черепа у плода, формируя внутриутробную гидроцефалию, часто являющуюся одной из ключевых причин асфиксии плода при смешивании спинномозговой жидкости с амниотической (плацентарной) жидкостью, формируя полигидрамнион, или многоводие, которое может стать причиной внутриутробной гибели плода или рождения ребенка недоношенным или глубоко недоношенным с ограниченной жизнеспособностью или отсутствием жизнеспособности из-за врожденных пороков развития, приводящих к асфиксии плода. К счастью, врожденный порок развития ЦНС, связанный с отсутствием или недоразвитием червеобразного отростка мозжечка не всегда осложняется гидроцефалией, и развивается редко, по статистике примерно у 1 новорожденного на 25,000—30,000 новорожденных. При выявлении врожденной гидроцефалии плода, в зависимости от формы и степени тяжести течения патологического процесса, принимаются решения о медикаментозной (консервативной) терапии или хирургического лечения гидроцефалии, возникающей из-за закупорки апертуры 4-го желудочка головного мозга, расположенного в мозжечке. К счастью, гидроцефалия возникает у 3—12% новорожденных при агенезии или дисплазии червеобразного отростка мозжечка, да и сам порок развития редок. Если ребенок родился недоношенным сроком от двух недель до 1—1,5 месяцев из-за выявленного внутриутробно при проведении УЗИ плаценты порока развития червеобразного отростка мозжечка без гидроцефалийного синдрома до и после рождения, развиваясь по всем необходимым критериям и параметрам психомоторного и физического развития, достигнув периода второго детства, значит в дальнейшем все будет хорошо и поводов для беспокойств не должно возникать.
Вопрос №11:
«Каковы критерии применения препаратов на основе витамина Д в детском возрасте в профилактических целях развития рахита?»
Ответ:
Вниманию читателей! Нижеприведенная информация о применении препаратов на основе витамина Д в детском возрасте носит ознакомительный характер. Дозировка препаратов витамина Д3 в детском возрасте в профилактических целях развития рахита и при лечении рахита устанавливается только врачом!
По данным Союза педиатров России, всем детям с 4-й недели жизни – до возраста трех лет в профилактических целях развития рахита как следствия дефицита витамина Д, проявляющегося нарушением костеобразования, задержкой формирования точек и ядер окостенения, обеспечивающих здоровый рост и физическое развитие ребенка, а также проявляющегося задержкой некоторых параметров умственного развития из-за дисфункции формирования электрической активности ЦНС за счет стабилизации поступления нервных импульсов в состав коры большого полушария головного мозга назначаются препараты на основе синтетического витамина Д3 (холекальциоферола), выпускаемого в виде водного и маслянистого растворов для приема внутрь. Большинство из нас проживают выше 42-й северной широты на карте мира, что обуславливается недостаточным процессом солнечной инсоляции, повышая риски развития остеопороза у взрослых и рахита у детей на фоне дефицита витамина Д, а естественным источником витамина Д, как известно, является воздействие ультрафиолетового солнечного излучения на поверхностный эпидермальный слой кожных покровов у человека. Таким образом, в профилактических целях развития рахита назначаются следующие установленные врачом дозировки препаратов витамина Д3 для детей с 4-х недель жизни – до трехлетнего возраста без перерывов применения препарата в летний период времени:
до 1 года – 500—1000 МЕ (1—2 капли водного раствора для приема внутрь) в сутки;
старше 1 года – 1000—1500 МЕ (2—3 капли водного раствора для приема внутрь) в сутки.
Для жителей Европейского севера России (Санкт-Петербург и Ленинградская область, Архангельск, Мурманск, Карелия, Ханты-Мансийский АО и другие) установлены следующие дозировки препаратов витамина Д в водном растворе (в 1 капле препарата 500 МЕ витамина Д3) в профилактических целях развития рахита:
до 6 месяцев – 500—1000 МЕ (1—2 капли водного раствора для приема внутрь) в сутки;
от 6 – до 12 месяцев – 1000—1500 МЕ (2—3 капли водного раствора для приема внутрь) в сутки;
в возрасте старше 1 года дозировка препаратов витамина Д3, выпускаемых в формах водного раствора для приема внутрь устанавливается на основании критериев концентрации витамина Д3 в виде метаболита 25 (ОН) Д3 в сыворотке крови у ребенка.
Ниже приведем критерии диагностирования дефицита, нормальной концентрации витамина Д и гипервитаминоза Д в сыворотке крови на основании концентрации метаболита 25 (ОН) Д3 у детей разных возрастов при биохимическом исследовании крови:
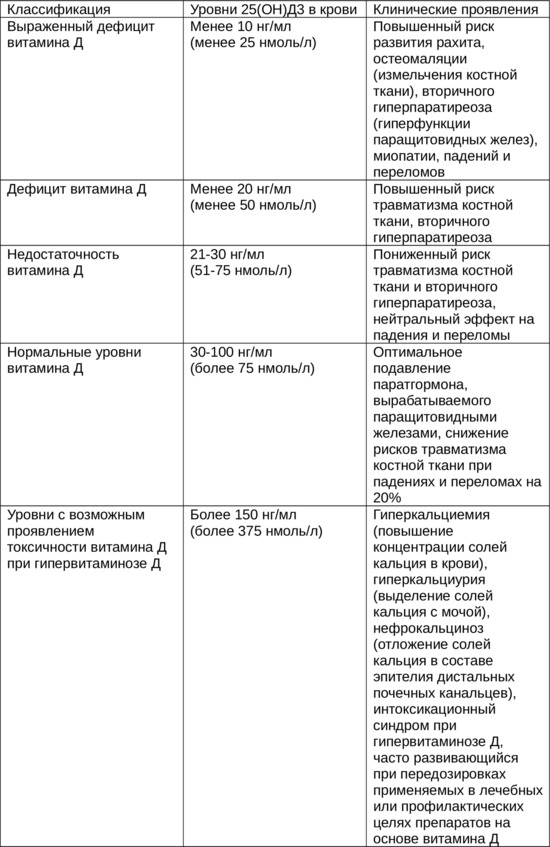

Вопрос №12:
«Сейчас часто распространяются примечания для родителей маленьких детей о сведениях, как не упустить признаки расстройств аутистического спектра у ребенка раннего возраста. Каково Ваше мнение, как не упустить первые признаки аутизма у ребенка, и когда следует бить тревогу и беспокоиться?»
Ответ:
Расстройства аутистического спектра, или расстройства аутистического спектра по Аспергеру преимущественно выявляются у детей в промежуточном возрастном интервале от 9 – до 24 месяцев жизни. Аутизм является разновидностью психических и психологических расстройств, связанным с погружением ассоциативных связей ребенка во внутренний мир, как понятно из названия заболевания. Дело в том, что у ребенка первого года жизни первично формируются ассоциативные связи в составе коры большого полушария головного мозга, в зоне расположения серого вещества. Ассоциативные связи формируются за счет передачи электрических сигналов в виде нервных импульсов в составе коры большого полушария головного мозга путем получения информации о свойствах окружающих объектов, предметов и явлений в окружающем мире ребенка через афферентную (чувствительную) иннервацию ведущих органов чувств: зрительного, слухового, обонятельного, осязательного и вкусового анализаторов. За счет функциональных свойств вышеперечисленных анализаторов чувствительной иннервации ребенок обогащает свои первоначальные представления о различных предметах, объектах и явлениях в окружающем для него мире, и в этот момент активизируется электрическая активность центральной нервной системы ребенка с формированием высшей нервной деятельности, за счет функционирования которой у ребенка формируются феномены эмоциональной лабильности, памяти, запоминания, мышления и интеллектуальных способностей. Вышеизложенные сведения хорошо наблюдаются в процессах формирования соответствующих трех из пяти уровней психомоторного развития по теории Бернштейна: уровень пространственного поля (формируется у большинства здоровых детей с возраста 5—6 месяцев, включает в себя совокупность процессов ассоциации действий ребенка с окружающими объектами, предметами и явлениями в окружающем мире путем получения информации от ведущих органов чувств), уровень пространственного движения (формируется с возраста ребенка 8—9 месяцев, проявляется процессами связывания информаций, получаемой зрительным, слуховым или обонятельным анализатором с вовлечением в процесс двигательной активации мышц туловища и конечностей (например, в момент раздавания интенсивного громкого звука, ребенок вздрагивает и начинает ползать или пытается сделать первый шаг с опорой на взрослого или препятствия)) и уровень интеллектуально-двигательной активности (формируется у детей старше 1 года, путем представления различной информации о предметах (например, любимых игрушек, транспортных средств, прочих приспособлений) ребенок воспроизводит ассоциативные подобным вещам движения (например, в момент аускультации органов дыхания и легких, врач просит дышать, делая глубокий вдох по подобию звучания паровозика, и ребенок повторяет данную позицию)). При расстройствах аутистического спектра ведущими позициями к предположению об их наличии, прежде всего и преимущественно являются признаки задержки умственного развития или регресса раннее приобретенных умений, навыков и знаний из сферы психомоторного развития, оцениваемого по следующим критериям: двигательная активность, речь понимаемая, речь активная, зрительный анализатор, эмоциональная лабильность, слуховые ориентировочные реакции у детей первого года жизни; речь активная, речь понимаемая, игровые и манипуляционные движения с предметами, сенсорное развитие (развитие восприятия и формирования представлений о свойствах, формах и цветах предметов в окружающем мире ребенка), двигательная активность, первичные навыки в повседневной жизни у детей второго года жизни; речь активная, сенсорное развитие, двигательная активность, конструктивная деятельность (игровые манипуляции с геометрическими фигурами в разнообразном материале), изобразительная деятельность (воспроизведение путем первых рисунков различных предметов и объектов в окружающем мире ребенка) у детей третьего года жизни.



