
Полная версия
Клиническая супервизия. Учебное пособие для супервизоров и супервизантов, 4-е издание, дополненное
Шестифокусная модель
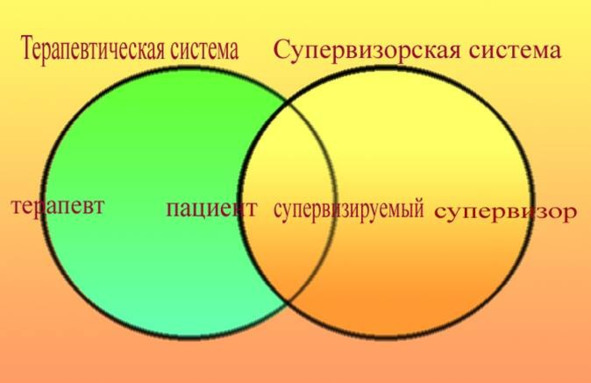
Рисунок 5. Шестифокусная модель супервизии
Терапевтическая система
Фокус на пациенте. Психотерапевтические мишени нозоло- гической специфичности
Фокус на клинической ситуации
Фокус на психотерапевтическом процессе и методе (психо- терапевте)
Супервизорская система
Исследование отношений между супервизором и обучаемым, а также вероятности «клонирования» системы (параллельного процесса)
Контрперенос
Впечатления и рекомендации супервизора
В своей супервизорской деятельности автор руководствуется принципами внеметодических моделей супервизии. Цель этого пути – создать концептуальную основу, которая синтезирует лучшее из двух или более теоретических направлений, чтобы получить результат, превосходящий результат одной теории.
Важно отметить, что эти принципы зависят от таких понятий, как теоретическая ориентация терапевта, личная приверженность психотерапевта определенным темам и вопросам, возникающим в терапии, его профессиональном опыте. В нашей практике внеметодической супервизии мы используем шестифокусную модель Э. Уильмса, а также «колесо супервизии», используемое в краткосрочной экзистенциальной терапии (Strasser,2022) и модифицированное нами (рис.6). «Колесо» представляет собой перечень наиболее важных тем, обсуждаемых на супервизии. Запрос супервизанта может касаться любого сектора «колеса». Поскольку ни одна теория не содержит всей правды, интегративные (внеметодические) подходы являются многообещающими как для практики консультирования, так и для супервизии.

Рисунок 6. Схема внеметодической супервизии
Недавно мы стали использовать модель СКАО и колесо супервизии в обучении молодых психотерапевтов внеметодической (трансметодической) супервизии (рис. 7).

Рисунок 7. Модель СКАО и колесо супервизии в обучении психотерапевтов
Возможности супервизора во внеметодической (интегративной) модели клинической супервизии
Имеет широкое представление о методах диагностики и лечения. Супервизор должен диагностировать и давать «обратную связь» по любому запросу супервизанта
Делает акцент на отношениях между пациентом и психотерапевтом. Следует принципу «пациент – лучший супервизор»
Слушает, как пациент воспринимает то, что говорит ему психотерапевт
Вникает в нюансы ответов пациента
Мысленно выдвигает многоуровневые гипотезы, почему у пациента возник тот или иной симптом
Наблюдает субъективные реакции, настроение, фантазии, ассоциации, невербальное поведение, интуитивные представления. Принимает во внимание «параллельный процесс»
Выдвигает гипотезы о том, что произошло с пациентом. Рассказывает о собственном опыте контакта с подобными пациентами
Учитывает нарциссическую ранимость ученика и создает безопасную обстановку сеттинга в супервизии
Подтверждает или отвергает гипотезы супервизанта. Проигрывает роль психотерапевта и отражает пациента
Облегчает самопознание супервизируемого и помогает ему выявить личностные проблемы и зоны развития
Исследует реалии контрпереноса
Адресует к литературным источникам, где описано, как поступать в подобном случае
ТеРАПЕВТИЧЕСКАЯ СИСТЕМА
Фокус на пациенте. Психотерапевтические мишени нозологической специфичности
Рассказ психотерапевта о пациенте и история самого пациента. Общие сведения о пациенте: возраст, профессия, семейное положение, религия, характеристика микросоциального окруже- ния. Симптомы, их значение, содержание, история, метафоры.
Структура (психодинамический диагноз). Объектные отношения. Фиксация на ранних стадиях развития. Психо – и ноодинамика. Коммуникация. Внутри – и межличностные конфликты. Конфликтные внешние жизненные обстоятельства. Конфликт между морально-нравственными установками и влечениями. Конфликты, сохраняющиеся в течение длительного времени, например за- висимости либо автономии, конфликты, связанные с самооценкой. Управление жизнью. Управление эмоциями. Отсутствие осо- знания конфликта и чувств. Способ переработки конфликтов.
Восприятие самого себя. Симптоматические проявления и жела- ние редукции симптома. Прошлые, настоящие или предстоящие утраты. Дефекты характера (перфекционизм, своеволие). Ненависть к объекту. Страх потери объекта. Вина перед значимым объектом. Ценностно-смысловой конфликт.
Ожидания пациента. Что надеется получить от психотерапии пациент? Как он выразил свои пожелания по психотерапии? Что указывает на его скрытые желания в этом отношении? Реальны ли желания пациента? Почему пациент пришел именно к супер- визируемому? Почему пациент именно сейчас хочет воспользоваться психотерапией?
Гипотеза появления проблемы, предложенная пациентом или членами его семьи, раскрывает внутрисемейные убеждения, относящиеся к этой проблеме, их влияние на переживания и на методы решения проблемы. (Например, усиление симптоматики у О. чаще всего возникает, когда ее муж приходит домой пьяным).
Эти данные имеют большое значение для прогноза терапии, определения стратегии терапевтических отношений, выбора психотерапевтических техник, и соотнесения психотерапевтического диагноза и традиционного клинического диагноза.
Психологу и психотерапевту важно уметь собрать анамнез независимо от того, в какой парадигме он работает. Самые важные темы диагностического интервью изложены ниже.
Симптомы, патологические черты характера, психиатрическая история
Симптомы и патологические черты характера, которые привели па циента на лечение
Тщательная и систематическая оценка всех симптомов и трудностей, начиная с настоящей картины проблем, а также обзор трудностей и симптомов в истории прошлой жизни
История предыдущего психиатрического лечения, медикаментозной терапии и госпитализации
Медицинская история и история злоупотребления ПАВ, семейная история психических расстройств, история травматических событий, физического и сексуального злоупотребления или отвержения Комплексная психиатрическая оценка симптомов, включая симптомы аффективных, тревожных, психотических, пищевых расстройств, проблем в обучении, злоупотребление ПАВ, аутодеструктивное поведение, история жестокости или криминала.
Обзор предыдущего лечения, включая трудности, возникшие в процессе его прохождения. Как закончилось лечение, мнение пациента о каждом эпизоде предыдущего лечения
Личностное функционирование в отношениях, работе и отдыхе Степень, до которой симптомы и патологические черты характера препятствуют личностному функционированию
Межличностное общение, включая интимные отношения и секс. Вовлеченность в работу, учебу сейчас и в прошлом.
Индивидуальные интересы, хобби и проведение свободного времени.
Структурные характеристики личности. Дименсиональная оценка организации личности (невротическая, пограничная, психотическая
структура) и структурный диагноз
Формирование идентичности, чувство Self и Других. Способность инвестировать в отношения и осуществлять долгосрочные цели. Качество объектных отношений. Межличностное функционирование. Понимание отношений в терминах взаимности или удовлетворения собственных потребностей.
Защитные стили. Адаптивные психологические защиты, основанные на подавлении, или незрелые, основанные на расщеплении и отрицании
Управление агрессией. Сбалансированное, своевременное выражение агрессии или блокировка агрессии или неадекватное её выражение по отношению к себе и окружающим.
Моральный компас. Интернализированные ценности и идеалы, определяющие поведение или неэтичное и антисоциальное поведение.
Комплексная дименсиональная оценка здоровья, включая тяжесть патологии, покрывающей каждый из пяти доменов (идентичность, объектные отношения, защиты, агрессия, моральные ценности)
Так, использование экспрессивных техник будет являться мощным катализатором изменений у пациента с невротическим уровнем организации личности, но способно нарушить имеющуюся систему защит пограничного и психотического пациента (после достигнутого подобным образом интенсивного осознания у него может следовать мощный регресс и обострение симптоматики). Остановимся на частых затруднениях в «фокусе на симптоме» у психотерапевтов.
Пограничное расстройство личности
Пограничное расстройство личности проявляется всепроникающей картиной нестабильности межличностных отношений, образа себя и аффектов, а также выраженной импульсивностью, начинающейся с раннего взрослого возраста и присутствующей в различных контекстах, о чем свидетельствуют пять (или более) из следующих.
Отчаянные усилия, чтобы избежать реального или воображаемого одиночества.
Картина неустойчивых, чрезвычайно сложных межличностных отношений, которые могут характеризоваться колебаниями между идеализацией и обесцениванием, обычно связанный с сочетанием сильного желания и страха близости.
Нарушение идентичности, проявляющееся в выраженном и постоянно неустойчивом образе себя или самоощущении.
Склонность действовать опрометчиво в состоянии сильного негативного аффекта, что приводит к потенциально саморазрушительному поведению (например, рискованное сексуальное поведение, опасное вождение, чрезмерное употребление алкоголя, употребление психоактивных веществ, переедание).
Повторяющиеся эпизоды самоповреждения (включая попытки самоубийства).
Эмоциональная нестабильность из-за выраженной реактивности настроения. Колебания настроения могут быть вызваны как внутренними (например, собственными мыслями), так и внешними событиями. Как следствие, индивид испытывает сильные гневливые состояния, которые обычно длятся несколько часов, но могут длиться до нескольких дней. Хроническое чувство пустоты.
Неуместный интенсивный гнев или трудности с контролем гнева, проявляющиеся в частых его проявлениях (например, крики или вопли, бросание или разбивание вещей, драки).
Преходящие психотические симптомы (например, кратковременные галлюцинации, паранойя) в состоянии аффекта.
Представление о себе как о несоответствующем, плохом, виновном, отвратительном и достойном презрения.
Приводимый ниже пример иллюстрирует сложности в верификации пограничного расстройства личности. Здесь, как и при других расстройствах био-психо-социо-духовного происхождения, налицо суммирование множества факторов. Невнимание специалистов «помогающих» профессий к данным анамнеза в детстве и несвоевременно назначение психотерапии привело к помещению девушки в психиатрический стационар, задержке оказания психотерапевтической помощи, а несогласованные действия специалистов – к её срыву.
Случай из практики №3
Пациент Галина Б.,17 лет. Диагноз при поступлении: тревожно-депрессивный синдром. Анамнестические сведения со слов пациентки: Наследственность – дядя по линии матери в детстве страдал снохождением и сноговорением, психиатром и неврологом не наблюдался, «само прошло». Родилась в полной семье, младшей из двух детей, старшая сестра (разница 8 лет) психически здорова, социально благополучна. Из перенесенной патологии – в детстве эпизодически снохождение.
В младшем школьном возрасте – бытовая ЧМТ. Сочетанную соматическую патологию отрицает. Раннее развитие с незначительным опережением, ходить и говорить начала в возрасте до года. ДДУ не посещала, в школе училась с семи лет. С про граммой справлялась хорошо, имела много увлечений, окончила ДМШ, занимается музыкой до сих пор. В настоящее время посещает психотерапевтический кружок при университете, планирует получить профессию врача «психиатра, но это еще не точно, я думаю». В психическом состоянии изменения наблюдаются около двух лет: тогда впервые стала обращать внимание на свой высокий рост, значительно превышавший в то время рост ровесниц, стеснялась по этому поводу, комплексовала, «считала себя непривлекательной». Испытывала подавленное настроение, преимущественно апатическое, «ничем не хотелось заниматься», но заставляла себя, «через силу справлялась». Также отмечались колебания настроения в сторону подъема, без видимой причины, длительностью обычно около двух недель. В это время легко справлялась со всеми делами, со школьными заданиями, «за короткий срок могла сделать то, на что раньше необходимо было много времени». С осени 2017 года впервые отметила нарушения сна, связанные с колебаниями настроения, «но всегда по-разному»: во время депрессии могла спать по несколько суток, не вставая с постели, «а могла наоборот несколько суток не спать, или в интернете сидит или читает или просто ничем не занимается». Тогда же впервые отметила аутоагрессивные действия: наносила себе ожоги, «небольшие, рубцов нет», затем ходила «гулять по крыше», около полугода назад во время урока физкультуры преподавательница обнаружила ее режущей себе руку. Объясняла это тем, что «мне очень больно, а от этого легче делается, и я боль перестаю ощущать». Порезы наносила себя многократно, в области плеч и предплечий, в области также живота, не с целью суицида, а для того, чтоб «стало легче». По настоянию родителей была консультирована психологом, к которому ходила на сеансы психотерапии, «но было всегда по-разному, то ей легче после психолога, то еще хуже». Также была консультирована психиатром (диагноз не известен), рекомендован прием фенибута, финлепсина, венлаксора и атаракса, субъективно отмечала улучшение. Стала сама увлекаться психиатрией, читала книги по этой теме, говорила близким, что «меня скоро увезут в «психушку», общаясь с матерью, сама поставила себе диагноз «шизофрения». Утверждала, что периодически «слышит голос на улице, который зовет по имени». 8 мая в компании друзей достала таблетки и начала пить их «горстями», со слов, выпила несколько десятков разных таблеток, точно не может сказать, сколько и каких именно. После возвращения домой каретой скорой помощью была доставлена в токсикологическое отделение, будучи в реанимации видела, как реанимируют ребенка, захлебнувшегося в бассейне, испытала «шок» в этой связи. После возвращения домой вечером боялась спать, утверждала, что цветок на окне с ней «разговаривает». По настоянию близких обратилась для обследования и лечения в Центр «Бехтерев».
После выписки дома терапию принимала регулярно, являлась в отделение для контрольных осмотров. Выявлена неудовлетворительная переносимость препарата депакин (побочный эффект в виде гиперпигментации кожи), трилептала (реакция в виде выпадения волос), в связи с чем назначен ламотриджин. Ухудшение состояния в конце сентября, когда во время поездки за границу самостоятельно отменила себе препараты, «было хорошо, решила, что могу обойтись без них», что привело к резкому снижению настроения, мыслям о суициде, нанесла себе повреждение (ожог на левом предплечье). Вновь обратилась к психиатру. Данная госпитализация уже не первая, состояние резко ухудшилось аутохтонно, стала плаксивой, заявляла, что не хочет жить, госпитализирована.
Психический статус. Ответы дает в плане задаваемых вопросов, по существу, открыта продуктивному контакту. Мышление последовательное. Интеллект соответствует полученному образованию. Активной психопродукции нет. Фон настроения, скорее, несколько снижен. Эмоционально лабильна. Мимика живая. Личностно незрела, инфантильна. Суицидальной настроенности не выявляет. Проводимая терапия: седалит по 600 мг утром и вечером, седалит по 300 мг в обед, кветиапин 100 мг на ночь с последующим снижением по мере редукции психопатоподобного синдрома. Во время клинического разбора мнение специалистов о диагнозе разошлись, согласились с версией консультанта под давлением авторитета.
Диагноз: Биполярное аффективное расстройство. Смешанное аффективное состояние F 31.6
Сопутствующий диагноз: синдром зависимости от каннабиноидов, в настоящее время воздержание, но в условиях, исключающих употребление.
Переведена в отделение реабилитации для интенсивной психотерапевтической работы. При проведении структурного интервью были обнаружены следующие симптомы:
страх быть отвергнутой, нестабильность отношений расстройство идентичности, импульсивность,
агрессия по отношению к себе, аффективная нестабильность, хроническое чувство пустоты, неадекватный интенсивный гнев
Данные симптомы укладывались в характеристику «пограничного расстройства личности» (ПРЛ).
Динамическое наблюдение в отделение реабилитации. Первые две недели сомневалась в необходимости реабилитации, ссылаясь на свой диагноз биполярное расстройство (самостигматизация). Затем настроение выровнялось, был отменен литий, назначенный психиатром. Успешно справлялась со всеми домашними заданиями, дежурила, соблюдала режим. Принимала участие в работе психотерапевтических групп. Рассказала врачу о том, что с сентября 2018 года с периодичностью 1—2раза в месяц курила марихуану в компании друзей на фоне стабильного самочувствия, последний прием в середине ноября. 2018 года, мочевой тест на психоактивные вещества (ПАВ) отрицательный. Легкомысленно отнеслась к данному заявлению, считает, что «каждый подросток это пробует», манипулирует своим состоянием, при объяснении врачу о приеме ПАВ заявляет, что «так можете мне расшатать мою депрессию», просит врача сохранить в тайне прием ПАВ, позже самостоятельно рассказывает об этом на группе: «Не вижу в этом ничего особенного». Психопродукции нет. Мышление последовательное, связное, достаточно продуктивное. Настроение неустойчивое в течение дня: утром вялая, сонливая, заявляет о тревожности, к обеду заявляет, что состояние улучшилось, выходит на группу, общается с больными, вечером тревожна, плаксива, заявляет, что не хочет жить, просит укол, после чего засыпает и спит до обеда. Психопродукции нет.
Девушка выписана на амбулаторное лечение в удовлетвори- тельном состоянии с минимальной поддерживающей дозировкой лекарств. Когда родственники отказали ей в обучении в частной школе, пришла к директору и сообщила, что у неё появились галлюцинации. Психиатр, наблюдавший её до этого, вновь назначил нейролептики. Психотерапия была прервана.
Дифференциальный диагноз между пограничным расстройством личности и расстройством настроения может быть проблематичным, особенно в случае биполярного расстройства 2 типа. На рис.8 показано, сколько различных диагнозов может быть установлено у одного пациента, страдающего сопутствующим пограничным расстройством личности.
Однако следует отметить, что аффективные сдвиги при ПРЛ регистрируются чаще между гневом и дисфорией и реже между подъемами и спадами настроения (как при биполярном расстройстве) и очень зависят от контекста отношений, чем эндогенных колебаний. Следует также подчеркнуть, что такой феномен как «гиперментализация» (гиперрефлексия) – нередкий симптом у таких пациентов. Расстройства идентичности у подростков очень похожи на аналогичные проявления у взрослых пациентов.

Рисунок 8. Варианты диагнозов у пациента с ПРЛ
Многие пациенты обращаются за лечением в состоянии хро- нического симптоматического дистресса и в отсутствии какой-либо структурированной вовлеченности в учебу или работу в повседневной жизни. Клинический опыт показывает, что участие в терапии без осмысленной жизненной активности является бессмысленным делом. Терапевт должен объяснить пациенту, что постепенная активизация учебной или рабочей деятельности в повседневной жизни – важнейшая часть лечения.
Отсутствие аффективной стабильности, отсутствие значимых и зрелых отношений с другими людьми, нестабильность в работе или профессии, в любовных отношениях и в самооценке – это сочетание подтверждает скорее диагноз тяжелого расстройства личности, несмотря на наличие развернутой симптоматики биполярного I, или биполярного II типа расстройства.
Чтобы установить наличие или отсутствие ПРЛ в этих случаях, полезно оценить общий характер взаимоотношений пациента со значимыми другими. Случаи чистой биполярной симптоматики не проявляют тяжелой патологии объектных отношений в периоды нормального функционирования.
Нарциссическое расстройство личности
Другим, сложным в верификации диагнозом служит нарциссическое расстройство личности (НРЛ). Для психолога и психотерапевта важно знать его особенности, ибо эти пациенты часто внезапно обрывают и обесценивают терапию, и их становится все больше в практике психотерапевта и супервизии случаев.
Пациенты с НЛР могут быть профессионально успешны, устойчиво работоспособны и социально коммуникабельны, но у них также может наблюдаться функциональная неполноценность, либо с дезадаптивными нарциссическими чертами и влиянием сопутствующих психических расстройств, либо со злокачественными, антисоциальными или психопатическими чертами.
Самостоятельно на психотерапию они чаще всего обращаются в связи с возникшим соматическим или психосоматическим заболеванием и составляют когорту клиентов, её быстро прерывающих. Существенными характеристиками личностного расстройства являются нарушения функционирования личности (в сфере Self и в сфере межличностных отношений), а также наличие патологических личностных черт). Перечислим наиболее частые причины обращения.
Ультимативные требования семьи, учителей, судебных органов
Отрицание или отсутствие осознания своих проблем или страданий, обвинения в проблемах других..
Разочарования в жизни, неспособность достичь поставленных целей
Отсутствие сложных внешних проблем, внутренняя пустота, бессмысленность, дисфория, неспособность устанавливать дружеские отношения, социальная изоляция, провал достижения личных целей.
Острый кризис\ личная потеря
Вспышки гнева, сексуальная дисфункция, ситуационная тревога, уни- женность, стыд, страх.
Психическое расстройство
Биполярное расстройство, зависимости от ПАВ, ПТСР или депрессивный эпизод
Суицидальность. Отчаяние, страх, унижение, беспомощность, ярость, ненависть к себе
На отрицательную и положительную динамику нарциссизма часто оказывает влияние текущая жизненная ситуация, которая может быть угрожающей, токсичной или, наоборот, воодушевляющей и целебной. Кроме того, пациенты могут по-разному чувствовать и вести себя в различных социальных и межличностных контекстах. Например, один и тот же человек может быть доминантным и уверенным в себе в одних условиях, а в другой ситуации сделаться ранимым эскапистом, мучимым завистью и обидой. Также нарциссические черты могут усиливаться в ответ на угрожающие или травмирующие обстоятельства. Особые ситуации, не будучи травматичными по своей сути, могут представляться таковыми в сознании хрупкой нарциссической личности. Такая нарциссическая травма угрожает личному чувству адекватности, стабильности и благополучия. У пациентов НЛР выявлена повышенная частота посттравматического стрессового расстройства, в связи с чем, НЛР считается предрасполагающим фактором. Сходные данные получены в отношении травм и страхов у пациентов с НЛР.
Структурные изменения при нарциссизме
Они обладают, как правило, пограничной личностной организацией и диффузией идентичности. Вторично у них развивается патологическое грандиозное Я, фальшивое селф, состоящее из идеализированных самопрезентаций и представлений о значимых других, другими словами, содержанием всего того, чему они завидуют. Потребность быть счастливым они замещают потребностью в восхищении и признании. Что касается семей таких пациентов, то дети часто испытывают неприязнь и зависть к родителям, при том, что дети в таких семьях часто являются источником восхищения, особенно если они способны и красивы. И сформировавшееся грандиозное Я отрицает и проецирует вовне любые неприемлемые аспекты себя, что, в конечном счете, приводит к переживанию пустоты и скуки, так как отношений с хорошими объектами не остается. СуперЭго же нормально не развивается, так как все требования к самоуважению уже инкорпорированы в грандиозное Я (хорошее само по себе, без всяких других, которые это оценивают). У СуперЭго остаются только запреты. Поэтому запреты проецируются вовне и воспринимаются как досадные препятствия, которые можно нарушать. Постановка структурного диагноза у таких пациентов (Приложение 4) уменьшает количество ошибок и чувство вины у психотерапевта, если пациент прервал терапию.



