
Полная версия
Кровавый коктейль. Из чего состоит и как функционирует ваша кровь
Например, те же лейкоциты, сидящие в засадах на границе в коже и слизистой оболочке, или эритроциты – донесшие свой груз О2 или СО2 до «заказчика».
В сосудах клетки движутся, и весьма быстро, работать им там просто некогда. Так что, по моему убеждению, сосуд – все-таки дорога, а не обиталище.
Есть еще один аргумент в пользу того, что сосуды – это дороги. Когда мы берем кровь на анализ, то клетки белой крови – лейкоциты и особенно лимфоциты – находятся в состоянии, которое я назову транспортным. Путешествующие люди всегда держат наготове две вещи: деньги и документы. Так и у клеток. Все рабочие ферменты (как инструменты) находятся в неактивном состоянии, о том же, что это за клетка, свидетельствуют ее документы – особые белки на внешней поверхности мембраны – и ферменты, с помощью которых клетка-путешественник ест, то есть потребляет глюкозу или жир из плазмы в зависимости от «назначенной ей диеты». Рабочий человек по дороге на работу инструменты в руках не держит, так и клетки крови.
Итак, сосуды – дороги. И от качества этих дорог, как в любой стране, зависит и качество экономики, и даже сроки жизни, существования государства. Хорошие дороги, отсутствие пробок и заторов, возможность доставлять продукты или боеприпасы к местам военных действий в срок и в полном объеме, а мусор своевременно вывозить – и жители в городах, и бойцы на поле битвы ни в чем не нуждаются и не болеют.
Крупные сосуды, такие как аорта, легочная артерия, подвздошные и бедренные артерии, полые или портальная вены, называются магистральными. Начало дороги всегда там, где начинается движение по ней. В странах они обычно идут от столицы или крупного города к периферии, от крупного города в сторону деревень, из деревни в поле или лес – к месту, где нужно работать, большие дороги, магистрали имеют свои имена: Аорта, Легочный ствол, верхняя или нижняя Полая вена, Воротная вена и т. п.
От широкой дороги с сильным движением берут начало мелкие, однополосные. И что важно понять сразу: все дороги-сосуды имеют одностороннее движение. Я напоминаю об этом, потому что за аллегориями вы можете вдруг забыть этот важный факт.
Артерии берут начало на выходе из сердца. Собственно, название артерии и обозначает, что этот сосуд несет кровь от сердца, даже если эта кровь по составу венозная. По дорогам грузовики ездят и порожние, и с мусором, и с полезными вещами, состав этих машин может быть разным.
ДЛЯ ВЕН И АРТЕРИЙ ЕСТЬ ПРАВИЛО: СОСУД, НЕСУЩИЙ КРОВЬ ОТ СЕРДЦА, – АРТЕРИЯ, А К СЕРДЦУ – ВЕНА, НЕЗАВИСИМО ОТ СОСТАВА КРОВИ В КОНКРЕТНОМ СОСУДЕ.
И если все артерии начинаются от сердца и аорты, то все вены начинаются от капилляров в тканях и, подобно ручейкам, собирающимся в реки, сливаются из мелких во все более крупные, постепенно переходя в нижнюю и верхнюю полые вены, которые уже впадают в сердце. Из сердца же выходит легочная артерия[9], которую иногда называют легочным стволом. Она короткая и толстая и сразу делится на правую и левую, а затем расходится по долям легких: в правое – три ветки, в левое – две.
Все сосуды (артерии и вены) объединены в два круга: большой и малый. Каждый круг замкнут на сердце, как насосе, качающем кровь. Правая половина сердца – по малому кругу, через легкие, левая половина – по большому, через весь организм.
Газообмен СО2>О2 и наоборот, О2>СО2, осуществляется в капиллярах. Капилляры – не сосуды! Хотя тут мнения ученых разошлись:
– У капилляра есть стенка? Значит, сосуд.
– Ну, какая это стенка? Сплошные дыры! Нет, это не сосуд, а недоразумение.
– А вот и не подеретесь! Какая разница? Это пространство (космос) между артериолой и венулой, немного оформленное клетками интимы в один слой с огромными «окнами», через которые в тканях и происходит обмен газами и веществами.
– У капилляра есть артериальный и венозный концы, значит, все-таки сосуд?!
– Не обязательно. Мало ли у чего есть какой конец… Даже два. Не достоин он называться сосудом!
Артериола и венула – это самые маленькие сосудики, диаметр которых чуть больше капилляра, но от него они отличаются тем, что имеют уже нормальную сосудистую стенку.
Почему я делаю такой упор на эти детали?
Потому что сосуды имеют стенку, состоящую из нескольких слоев, и в венах, и артериях тоже есть сосуды и капилляры. Не смейтесь, это правда, и такие сосуды самые многочисленные в человеческом организме. Их назвали «сосуды сосудов» – vasa vasorum. Если в венулах и артериолах капилляров нет, то чем крупнее сосуды, тем больше в них и того и другого. Потому что сосудистая стенка – это ткань, состоящая из клеток, которой тоже надо «дышать и есть».
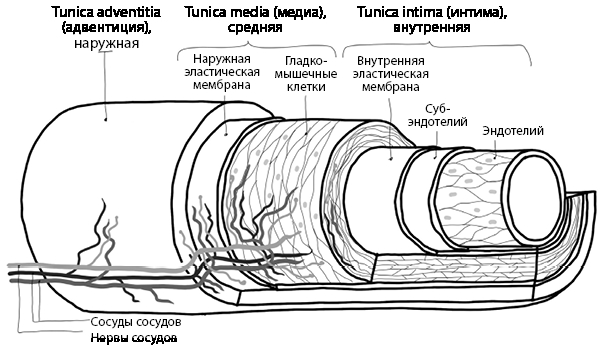
Рис. 2. Послойное строение кровеносного сосуда среднего калибра
Сосуды сосудов играют очень важную роль в поддержании артериального давления, как и самые мелкие сосуды, в стенке которых имеются мышечные волокна, позволяющие изменять диаметр просвета.
Поэтому, если случается беда и количество крови вдруг начинает уменьшаться, первыми свой запас отдают vasa vasorum, а потом и более крупные сосуды сокращаются, выжимая из себя, как из губки, все клетки, все эритроциты. Выглядит это как бледность и ощущается как похолодание кожных покровов у больного. Кровь быстро уходит из кожи, подкожной и жировой ткани, потом потихоньку выжиматься начинают даже внутренние органы, но это крайне скверное развитие событий, и в такой ситуации вытащить больного почти никогда не удается, поэтому крайне важно этого не допускать.
Состояние недостатка крови обычно сопровождается потерей сознания, и на первом этапе это называется коллапсом (collapsus – «упавший»): падает артериальное давление, падает без сознания и человек. От шока коллапс отличает то, что шок – это обычно реакция на внешнюю причину или боль, возникающую из-за травмы или острой ситуации, связанной с нарушением кровоснабжения какой-нибудь ткани или органа. Так, шок, вызванный потерей крови, называется геморрагическим (от haemorragia – кровоизлияние[10] или кровотечение).
С чем из нашей жизни можно сравнить мельчайшие сосуды? Это проезды и проходы между домами, тогда как капилляры – это уже дорожки и тропинки прямо к дверям и окнам.
Любую дорогу можно искусственно сузить и расширить, сосуд тоже сужается и расширяется – подчиняясь командам, передающимся по нервным волокнам. Эти команды передает центр в головном мозге, который называется сосудодвигательным. Потому что управляет движением стенок сосудов. Сосудодвигательный центр относится к вегетативной части центральной нервной системы и находится в продолговатом мозге между головным и спинным мозгом.
Кроме нервной регуляции есть регуляция гормональная, ее еще называют гуморальной, то есть зависящей от содержания в крови определенных веществ – регуляторов, или медиаторов (посредников). Медиаторы работают не на весь организм, а на отдельный участок ткани или орган: в коже, сердце, печени или других местах.
Управление диаметром просвета артерий и вен – очень важный и довольно сложный механизм. Чем уже может стать сосуд, тем выше будет периферическое сопротивление сосудов давлению и току крови (в дальнейшем этот термин мы сократим до ПСС и периодически будем о нем вспоминать).
Сужение и расширение позволяют выбросить кровь из «депо» или, наоборот, уменьшить ее количество в крупных сосудах и кровеносном русле. Это бывает нужно, чтобы не допустить потери сознания от кровопотери, и происходит на первой фазе шока при кровотечении, до или после остановки кровотечения.
А почему так важно при ранении какое-то время не терять сознания? Чтобы дать возможность человеку убраться из опасного места в безопасное, где «отключиться» уже можно, и позволить организму или справиться с проблемой и вернуться в сознание, или умереть.
ПОТЕРЯ СОЗНАНИЯ ПРИ КРОВОТЕЧЕНИИ, КАК И ЯВЛЕНИЯ КОЛЛАПСА, СУБЪЕКТИВНО ВОСПРИНИМАЮТСЯ ЧЕЛОВЕКОМ КАК НЕЧТО СТРАШНОЕ. НО ОНИ ВТОРИЧНЫ, ЭТО РЕАКЦИЯ РАБОТЫ МОЗГА И СОЗНАНИЯ НА СОБЫТИЕ, КОТОРОЕ, ЕСЛИ НИЧЕГО НЕ ИСПРАВИТЬ И НЕ ПРЕРВАТЬ ПОТЕРЮ КРОВИ, МОЖЕТ ПРИВЕСТИ К СМЕРТИ.
Оттого и случается, например, обморок при виде крови. Это подсознательная защитная реакция организма на сигнал «опасность»!
Есть более прагматичная причина, по которой раненый с кровопотерей теряет сознание еще до того, как это приведет к коллапсу. Это необходимость привести организм в состояние покоя, уменьшить потребление энергии, дать возможность крови наилучшим образом распределиться и, главное, облегчить ее поступление в мозг. И чтобы сердцу стало легче его питать, нужно все органы расположить горизонтально.
Кроме этого, раненый и постоянно двигающийся человек тревожит рану, которая, находись он в состоянии покоя, возможно, давно бы уже закрылась тромбами и начала заживать. Но человек все теребит ее, теребит, и поэтому кровь никак не остановится и продолжает вытекать из сосудов наружу или в полость внутри организма.
Что происходит в организме при травме? Ломаются и разрываются сосуды, рвутся ткани. В них выходит кровь, содержимое разбитых клеток. Реагируют на это в первую очередь болевые рецепторы. Боль ограничивает подвижность в поврежденном месте, а в ответ на разрушение стенок сосудов организм запускает тромбообразование, чтобы остановить кровотечение.
Одновременно потеря крови приводит к централизации кровообращения, то есть кровь уходит из здоровых тканей, которые могут перенести голодание без особого вреда, и перебрасывается из мелких сосудов в крупные. Это явление временное, некоторые ткани спокойно выдерживают такое состояние несколько часов. Но нервная ткань не входит в их число: клетки мозга не переносят голодания и отсутствия кислорода дольше 5–7–10 минут в зависимости от температуры тела и окружающей среды.
Как уже говорилось, артерии берут начало пути от сердца, и первая на этом пути аорта. Этот сосуд очень плотный, но не имеет мышечного слоя в стенке. Зато сама стенка крепкая – для того чтобы выдерживать очень высокое давление: артериальное систолическое в момент сокращения сердца (систолы) и диастолическое в момент его расслабления (диастолы). Диастолическое давление возникает от ПСС. Так что на стенку аорты постоянно оказывается давление изнутри. Именно это давление характеризуют «нижние» цифры, которые показывает аппарат для измерения давления – тонометр.
Снаружи аорта тоже под давлением, но уже меньшим, оно зависит от напряжения мышц, образующих брюшную полость. Если мышцы живота сильно напряжены, то давление в аорте намного больше систолического. Бывает, что это приводит к разрыву аорты или образованию выпячивания, или истончения стенки.
Разрыв аорты часто начинается с расслоения стенки и образования аневризмы – подобия мешка, в котором структура стенки тоньше, чем у здорового сосуда. Аневризма активно пульсирует и напоминает такое образование, как грыжа. Представьте, как выглядела бы грыжа на автомобильном колесе или садовом шланге. Аневризма образовывается в результате двух причин: врожденной слабости «коллагеновой арматуры» и регулярных критических повышений артериального давления.
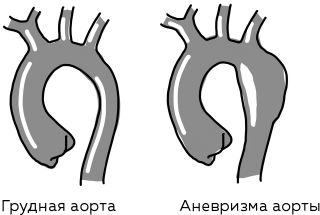
Рис. 3. Аорта
Стенка аневризмы – это постоянная угроза разрыва. Аневризма может появиться где угодно: в животе, в легких, но наибольшую опасность представляют аневризмы артерий мозга и аорты. В головном мозге аневризма небольшой артерии может стать причиной смерти. Она может образоваться в любом возрасте: и в детстве, и после травм черепа (тяжелых сотрясений), и как результат гипертонических кризов – резких повышений артериального давления.
Теперь поговорим о венах. Они начинаются от венул в тканях и органах, собирают из капилляров венозную кровь. Восходящее движение крови в сторону сердца обеспечивает шевеление мышц и органов вроде кишечника, а также приводит в движение кровь клапаны внутри вен. Движения тканей, мышц и пульсация проходящих рядом с венами артерий также вызывает сокращение вен, а клапаны, расположенные в их просвете, не позволяют крови двигаться в обратную сторону. Это как коридор с дверями, пройдя которые, обратно уже не выйдешь. И каждый следующий коридор чуть шире предыдущего.
Давление в венозной сети намного ниже артериального и измеряется не ртутным, а водным столбом.
Именно куда меньшим давлением объясняется различие в строении вены и артерии: стенка вены заметно слабее[11]. Если артериальное давление зависит от двух факторов: силы сердечного выброса крови и тонуса периферических артерий, то венозное держится в основном за счет движения крови от тканей к сердцу и даже в случае остановки сердца довольно долгое время сохраняется в организме, наполняя кровью легкие и вызывая их отек.
Венозная сеть обширна, имеет особые образования: сплетения, или резервуары, например синусы. Между артериальной и венозной системой имеются особые перебросы, закрытые со стороны артерий клапанами, они называются «шунты».
КЛАПАНЫ ОТКРЫВАЮТСЯ, ЕСЛИ ДАВЛЕНИЕ В АРТЕРИАЛЬНОЙ СИСТЕМЕ СТАНОВИТСЯ НИЖЕ, ЧЕМ В ВЕНОЗНОЙ, НАПРИМЕР ПРИ КОЛЛАПСЕ ИЛИ КРОВОТЕЧЕНИИ. ЭТА МЕРА ПОЗВОЛЯЕТ ПЕРЕРАСПРЕДЕЛИТЬ КРОВЬ В ТЯЖЕЛЫХ СОСТОЯНИЯХ.
Иногда эти клапаны оказываются дефектными и не закрываются. Такие открытые шунты называются патологическими и могут вызывать серьезные проблемы вплоть до кровоизлияний в ткани органа и разрыва вен.
Вены нижней части тела собираются в нижнюю полую вену, вены верхней половины тела и головы – в верхнюю полую вену, обе вены сливаются, впадая в правое предсердие сердца.
Вены кишечника, собирающие кровь, обогащенную полезными молекулами различных веществ из расщепленной и всосавшейся пищи, со слизистой, сливаются в большую вену, которая впадает в венозную сеть печени и входит в этот орган через «ворота печени», которым вена и обязана названием «воротная», или vena porta. А все вены, сливающиеся в этот ствол, называются системой портальной вены.
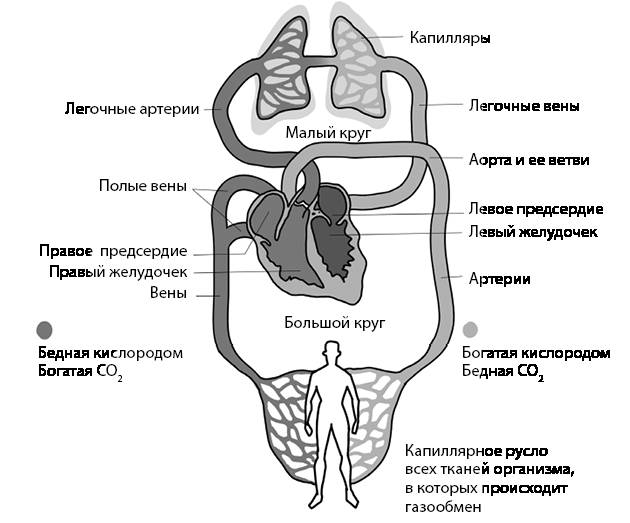
Рис. 4. Круги кровообращения организма
Мы подошли к необходимости описать такую важную систему дорог, как круги кровообращения.
Невозможно понять принцип движения крови по кругам, если не разобраться в том, как устроено сердце. В контексте кровообращения сердце – это четырехкамерный автоматический и автономный[12] насос, разделенный на две половины – правую и левую.
Правая часть сердца качает венозную кровь по малому кругу кровообращения, а левая – артериальную по большому. Малый круг – это сосудистая сеть легких. Большой – сосудистая сеть всего организма. Представили пропорции? В сотни раз малый меньше большого, и объем крови в этих кругах тоже отличается. Поэтому правая половина сердца по своей насосной функции раза в четыре слабее, чем левая, а давление в малом кругу намного ниже давления в большом.
Давление между сосудами, выходящими из правого желудочка, загоняющими кровь в легкие, и сосудами, выводящими из легких перед входом в левое предсердие, почти одинаковое, разница составляет очень незначительную величину. Если в сосудах между легкими и левым предсердием давление по какой-то причине начнет расти, вода в крови станет наполнять легкие и пениться.
Часто при сильных физических нагрузках плохо тренированное сердце не справляется с поступающей из легких кровью, и вода пропитывает ткань легкого, снижая функцию газообмена. Тогда возникает чувство нехватки воздуха, одышка и потребность в отдыхе. Если не снизить нагрузку, вода из плазмы крови выйдет в просвет альвеол и начнет пениться – разовьется отек легких. От этого можно умереть.
Такие отеки на финише случаются со спортсменами-чемпионами. Телекомментаторы зрителям не доставляют удовольствия видеть, как задыхаются бегуны на финише, как медики оказывают им помощь, дают дышать кислородом со специальными препаратами, гасящими пену.
Кроме артериальной и венозной крови немалую долю жидкой ткани в организме составляет такая субстанция, как лимфа. Она образуется из межклеточной жидкости, по своему составу похожа на плазму крови, очень жирная, и в ней обнаруживают массу белых клеток крови – лимфоцитов. О них и поговорим в следующей главе.
Тайные дороги лимфоцитовВнимательный читатель, а особенно те, кто немного разбирается в медицине и уже сталкивался с исследованиями крови, могут сказать: «Стоп. Как же это получается, что моноцит или нейтрофил хватают микроб и тащат в лимфоузел? Ведь при анализе в крови не обнаруживаются никакие нейтрофилы или моноциты с микробами внутри. Как же и где это перетаскивание происходит?»
Вам приходилось видеть в лесу асфальтированные или бетонные дороги, на которых совсем нет машин? Или, проезжая по автотрассе, замечать странные съезды со шлагбаумом или без, но со знаком «проезд запрещен» – «кирпичом»? Это секретные дороги, по ним перемещаются военные машины. В организме таких «тропочек» очень много и все они входят в единую лимфатическую сеть. Лимфатические протоки есть во всех тканях и органах. Обычно вторжение микроорганизмов обнаруживается лейкоцитами в первые часы. Это время составляет инкубационный период и определено скоростью размножения микробов, накопления выделяемых ими токсинов и проникновения ядов в кровь.
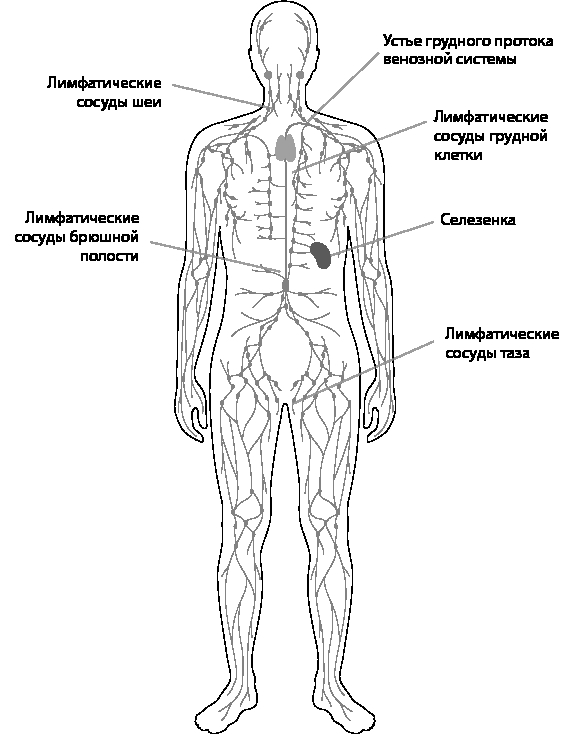
Рис. 5. Лимфатическая сеть человека
Сколько времени нужно лейкоцитам, чтобы донести микробов от мозоли на большом пальце ноги до ближайшего лимфоузла? Если считать от момента натирания мозоли до появления воспалительной дорожки по ходу лимфатического протока и до набухания в паху группы лимфоузлов, то от 3–4 часов до суток. Максимальная скорость подъема – примерно 1 см в час, а скорость распространения воспаления с этим почти никак не связана.
Дело в том, что моноциты далеко не всегда доносят «языка». Поэтому, пока реакция иммунитета не стала общей (а это происходит после того, как микроб оказывается в лимфоузле), в первичном очаге идет «бой местного значения». Каждый моноцит тащит «языков» в лимфоузел, и некоторые упускают, иногда микроб оказывается слишком силен, и моноцит погибает в протоке. Тогда микробы продолжают размножаться, благо еды в лимфе очень много, в основном жиров.
И поскольку живые моноциты-макрофаги норовят проглотить захватчиков и тащить их дальше, к лимфоузлу, у микробов очень мало времени для размножения. Они размножаются вопреки всему, иногда даже внутри нейтрофила или макрофага. Все, что успевает микроб в лимфе, – это наскоро ухватить несколько молекул белков, жиров и углеводов теми порами, которые еще не заклеились комплементом, пропердином и калликреином[13], как клейкой лентой; если повезет, один-два раза размножиться; или выделить разные экзотоксины прямо в лимфу[14].
Зачем им последнее? Во-первых, больше некуда, а во-вторых, у некоторых микробов испражнения весьма токсичны и обладают разрушающим действием на все клетки в лимфе и лимфоциты и, что очень важно, на стенки сосудов и на мембраны эритроцитов. Если токсины вызывают массовое разрушение эритроцитов (гемолиз), при выходе свободного гемоглобина в большом количестве в плазму развивается очень тяжелое осложнение – острая почечная недостаточность. Микробы, разрушающие своими токсинами эритроциты, называются гемолитическими (потому что вызывают гемолиз).
Экзотоксины так названы не случайно. Они действительно токсины – яды. Потому что пагубно действуют на клетки оболочки (интимы), выстилающей любые сосуды, лимфатические тоже. Могут они повреждать и специфические клетки: печени, почек, мозга или сердца или суставов.
Я буду периодически вспоминать интиму, потому что ее значение в крово- и лимфообращении огромно. И первая причина этой важности в том, что, воспаляясь, интима может привести к склеиванию сосуда, особенно если он очень тонкий. Такое закрывание называется облитерацией.
Сосуд не просто склеивается фибрином, он буквально зарастает на некотором протяжении, так что его потом уже ничем не пробить, не растворить. Если сосуд потолще и просвет в нем побольше, то воспаление интимы приводит к возникновению бугра или бляшки. Это явление – образование бугров и бляшек в сосудах – называется «атеросклероз». Вообще, sclerosis – это гибель высокоорганизованной ткани (печени, мозга, сердца, почек и т. п.) и замещение ее соединительной тканью – низкоорганизованной, весь смысл которой в том, чтобы просто держать то, что ее окружает, а работать как-то иначе, например как клетки печени, сердца, почек и иных органов, она не может. Замещение клеток мозга соединительной тканью – тоже склероз. В таком случае он приводит к нарушению важной функции мозга – памяти, и потому этот термин вошел в обиход обывателей. Забыв о чем-то, мы часто произносим: «Склероз!» – и хлопаем себя по лбу. Но, пожелтев из-за склероза печени, так не делаем… Хотя и там и там процесс один: специфические клетки заменяются соединительными, а орган утрачивает свои функциональные способности.
Однако вернемся к лимфатическим сосудам. Как и в кровеносной системе, они имеют капилляры (тупиковые сосуды), протоки.
Капилляры собирают жидкость из межклеточного пространства и отправляют в сосуды, те, в свою очередь, соединяясь друг с другом в сеть, поднимают лимфу к лимфатическому узлу, а уж оттуда протоки собираются в один главный лимфатический проток, из которого лимфа сбрасывается в верхнюю полую вену. Это хорошо видно на схеме.
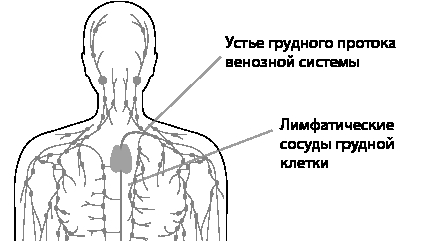
Рис. 6. Слияние лимфатических сосудов в главный проток и его впадение в левую подключичную вену
Как и венозная сеть с ее капиллярами, лимфатическая сеть начинается в межклеточном пространстве (МКП). Она содержит до 30 % всей воды организма.
В лимфатических сосудах есть мышечные волокна и клапаны, как в венах, поэтому движение лимфы подчинено тем же законам, что и движение венозной крови. Нужно, чтобы работали мышцы, между которыми проходят сосуды. Клапаны не дают лимфе течь назад.
Внешне лимфа выглядит как желтоватая мутная жидкость с той же соленостью, что и кровь. Но в лимфе много жиров, то есть основной транспорт жира из тканей в кровь идет через лимфатическую сеть.
Если из-за травмы или воспаления лимфатический сосуд или проток закрывается, перерезается или удаляется[15], отток лимфы из тканей или части тела прекращается, а в этой области происходит локальное ожирение.
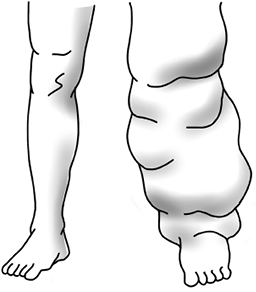
Рис. 7. Слоновость ноги при лимфостазе
Лимфатических сосудов нет в хрящах, роговице глаз и хрусталике.
Долгое время считалось, что лимфатической сети нет в головном мозге, однако в 2015 году было доказано наличие лимфатических сосудов и в центральной нервной системе: в головном и спинном мозге.
Итак, лимфатическая сеть – это тайные дороги лейкоцитов, по которым они и двигаются после боя к месту отдыха, если у них вообще бывает отдых. Но чаще всего они направляются к отделению полиции – лимфатическому узлу, где отчитываются о выполненной работе и получают новое назначение. Ведь лимфоциты живут 80–120 суток. Все это время они выполняют поручения, но обычно какое-то одно. Переучивать лимфоциты слишком накладно. Организму проще и выгоднее взять свежеиспеченную клетку и обучить ее, чем гнать по новой в университет – в вилочковую железу (тимус) – и в лимфоузел отправлять старый лимфоцит на переподготовку.
Таким образом, единственное, что может лимфоцит-ветеран, – это поделиться знаниями и опытом с молодежью в лимфатическом узле. И, может быть, повторить свою работу с В-клетками еще раз, если угроза из очага воспаления не исчезла.
Именно в лимфатическом узле Т-лимфоциты проводят инструктаж В-лимфоцитов. И как мы помним, лимфа всегда движется от периферии к центру – к главным сосудам большого круга кровообращения.
Всем нам иногда приходится принимать лекарства внутрь или вводить в кровь инъекцией. Это приводит к тому, что концентрация препарата распределяется по всей воде организма, но работает-то он в конкретном месте.
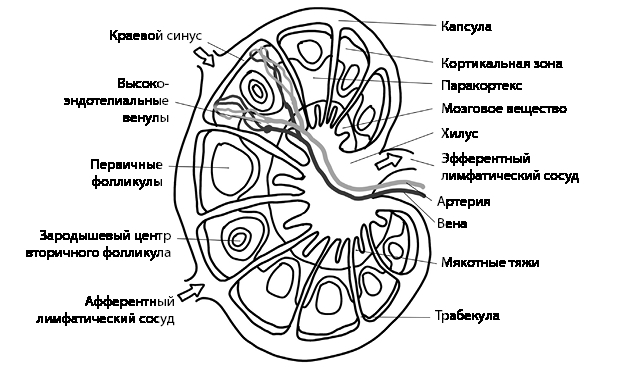
Рис. 8. Строение лимфатического узла[16]
Вся медицина ориентирована на факторы болезни: местные и общие. При местном воспалении лечение тоже проводится обычно местное. И до определенного момента лечение фокусируется там, где присутствует болезнь. Если вы сами проанализируете и сопоставите болезни и методы, то убедитесь в правильности этого утверждения. Чем начинаем лечить ангину? Полосканиями и антисептическими пастилками. Ушиб лечим прикладыванием холодного на место травмы. Рану обрабатываем антисептиком и заживляющей мазью или гелем.










