Полная версия
Цифровой контур здравоохранения: поиск точки разумной достаточности
– исследование лейкоцитарной формулы и маркеров бактериального воспаления;
– микробиологические исследования;
– исследования на вирусы;
– диагностика атипичных инфекций;
– биохимические исследования;
– исследование кислотно-основного состояния.
3. Наименование рекомендованных для назначения лабораторных исследований, например, при язвенной болезни желудка (12):
– клинический анализ крови (в том числе: гемоглобин, гематокрит, эритроциты, тромбоциты);
– кал на скрытую кровь;
– исследование уровня гастрина в сыворотке крови;
– C-уреазный дыхательный тест и/или определение антигена Helicobacter pylori в фекалиях.
4. Комментарий к каждому рекомендованному для назначения лабораторному исследованию.
5. УУР, УДД к каждому рекомендованному для назначения лабораторному исследованию.
Инструментальные исследования
Инструментальные исследования – совокупность аппаратных методов исследования, основанных на особенностях взаимодействия различных физических факторов с органами и тканями человеческого организма.
Применяются для исследования строения и функций нормальных и патологически измененных органов и систем человека с целью профилактики и распознавания заболеваний.
В вышеперечисленных КР рекомендации по инструментальным исследованиям содержат следующую информацию:
1. Показания для назначения инструментальных исследований, например, при артериальной гипертензии (9):
– исключение вторичной артериальной гипертензии;
– выявление поражения органов-мишеней;
– оценка сердечно-сосудистого риска;
– выявление сопутствующей патологии, влияющей на эффективность лечения и качество лечения.
2. Группировку рекомендованных для назначения инструментальных исследований, например, при внебольничной пневмонии (11):
– определение нарушения газового состояния крови;
– лучевые методы исследования.
3. Наименование рекомендованных для назначения инструментальных исследований, например, при язвенной болезни желудка (12):
– эзофагогастродуоденоскопия (ЭГДС);
– рентгенография желудка и двенадцатиперстной кишки;
– ультразвуковое исследование брюшной полости.
4. Комментарий к каждому рекомендованному для назначения инструментальному исследованию.
5. УУР, УДД к каждому рекомендованному для назначения инструментальному исследованию.
Другие методы диагностики
Иные исследования – опциональный подраздел клинической рекомендации, содержащий информацию по дополнительным методам диагностики заболеваний, например, при внебольничной пневмонии (11):
Рекомендовано участие врачей-специалистов в диагностике и ведении детей с пневмонией в зависимости от тяжести течения заболевания и коморбидной патологии с целью эффективной терапии.
Диагностику и ведение пациентов с пневмонией обычно проводит врач-педиатр или врач общей практики (семейный врач) и, при необходимости, проводятся консультации врача-пульмонолога, врача-детского хирурга, врача-торакального хирурга.
УУР – С. УДД – 5.
Дифференциальная диагностика – опциональный подраздел клинической рекомендации, содержащий информацию по болезням, с которыми проводится дифференциальная диагностика описанного в КР заболевания или состояния, например, при язвенной болезни желудка и двенадцатиперстной кишки (12):
Дифференциальная диагностика язвенной болезни с функциональными нарушениями желудочно-кишечного тракта, хроническим гастродуоденитом, хроническими заболеваниями печени, желчевыводящих путей и поджелудочной железы проводится по данным анамнеза, осмотра, результатов лабораторного, эндоскопического, рентгенологического и ультразвукового исследований.
Язвенную болезнь необходимо дифференцировать с симптоматическими язвами, патогенез которых связан с определенными фоновыми заболеваниями или конкретными этиологическими факторами.
Клиническая картина обострения этих язв стерта, отсутствует сезонность и периодичность заболевания.
Язвы желудка и двенадцатиперстной кишки могут являться клиническими проявлениями болезни Крона и специфических заболеваний желудочно-кишечного тракта.
4.4. Лечение заболеваний
Лечение заболевания – комплекс медицинских вмешательств, выполняемых по назначению медицинского работника, целью которых является устранение или облегчение проявлений заболевания или заболеваний либо состояний пациента, восстановление или улучшение его здоровья, трудоспособности и качества жизни (1).
Различают хирургическое и консервативное лечение, в том числе:
1. Этиотропное лечение – направленное на подавление возбудителя и устранения причины болезни.
2. Патогенетическое лечение – направленное на ликвидацию или ослабление механизмов формирования болезнетворных нарушений и стимуляцию компенсаторных процессов.
3. Симптоматическое лечение – направленное на облегчение отдельных проявлений болезни и уменьшение страданий пациента.
4. Восстановительное лечение и реабилитация – направленное на восстановление нарушенных функций организма.
5. Заместительное лечение (заместительная терапия) – направленное на замещение утраченных функций организма.
Лечение заболевания в КР – раздел клинической рекомендации, содержащий сведения о лечении описанного в КР заболевания или состояния.
В зависимости от КР по конкретному заболеванию может включать в себя следующие подразделы:
– принципы лечения;
– немедикаментозное лечение;
– медикаментозная терапия;
– лучевая терапия;
– хирургическое лечение;
– лечение в отдельных клинических ситуациях;
– паллиативная терапия.
Принципы лечения
Принципы лечения – опциональный подраздел клинических рекомендаций, содержащий информацию по основным правилам лечения описанного в КР заболевания или состояния, например, при внебольничной пневмонии (11):
Принципы антибактериальной терапии внебольничной пневмонии у детей:
1. Противомикробный препарат (ПМП) назначаются только при высоко вероятной или доказанной бактериальной природе заболевания.
2. В амбулаторных условиях ПМП назначается перорально.
3. Парентеральное введение ПМП проводится только при тяжелых инфекциях, госпитализации в стационар, невозможности ввести антибиотиков внутрь.
4. ПМП отменяется при появлении данных, что инфекция не является бактериальной, не ожидая завершения намеченного курса терапии.
Немедикаментозное лечение
Немедикаментозное лечение – любой консервативный вариант (или несколько вариантов) лечения заболевания, не предполагающих применения лекарственных препаратов.
Один из вариантов описания данного раздела представлен на примере фрагмента КР по язвенной болезни желудка и двенадцатиперстной кишки (12).
С целью ускорения заживления язв всем пациентам с язвенной болезнью рекомендуется диетотерапия.
Основные принципы диетического питания пациентов с язвенной болезнью включают частое (5 – 6 раз в сутки), дробного питания, механического термического и химического щажения.
Из пищевого рациона необходимо исключить продукты, способные повышать секрецию пищеварительных ферментов и соляной кислоты и/или раздражающие слизистую оболочку: крепкие мясные и рыбные бульоны, жареную и копченую, соленую, маринованную пищу, продукты содержащие экстрактивные вещества (перец, горчица, приправы, специи, лук, чеснок).
Предпочтение необходимо отдавать продуктам, обладающим способностью связывать и нейтрализовать соляную кислоту (т.е. обладающим буферным действием): мясо и рыба (отварные или приготовленные на пару), яйца, молоко и молочные продукты.
Предпочтительным способом приготовления пищи является варка, тушение, приготовление на пару.
УУР – С. УДД – 5.
Медикаментозная терапия
Медикаментозная (лекарственная) терапия – лечение заболевания посредством применения одного, или нескольких лекарственных препаратов.
Схема лекарственной терапии – применение одного или нескольких лекарственных препаратов в определенной дозировке, рассчитанной для конкретного пациента, в течение определенного времени и с конкретной целью.
В вышеперечисленных КР подразделы по медикаментозной терапии содержат следующую информацию:
1. Показания к применению лекарственной терапии – например, показания для применения амоксициллина у детей в качестве стартового препарата при лечении внебольничной пневмонии (11):
– дети в возрасте старше 2 лет;
– не посещающие детское дошкольное учреждение;
– не имеющие контакт с детьми, посещающими детское дошкольное учреждение;
– не получавшие антибактериальную терапию в предшествующие 3 месяца.
2. Классификацию лекарственных препаратов – например, классификацию препаратов, рекомендованных для лечения артериальной гипертензии (9):
– ингибиторы ангиотензинпревращающего фермента и антагонисты рецепторов ангиотензина II;
– блокаторы кальциевых каналов;
– диуретики тиазидные и тиазидоподобные;
– антагонисты минералокортикоидных рецепторов;
– другие (дополнительные) классы антигипертензивных препаратов.
3. Наименование лекарственных препаратов – например, для лечения ЯБ желудка и двенадцатиперстной кишки (12):
– эзомепразол;
– рабепразол;
– омепразол;
– лансопразол.
4. Характеристику схемы лекарственной терапии – например, при лечении ЗНО легкого и бронхов (10):
– линия лекарственной терапии;
– комбинаторика лекарственной терапии (комбинированная терапия, монотерапия);
– вид лекарственной терапии (неоадъювантная, адъювантная);
– количество циклов применяемых лекарственных препаратов;
– характеристика применяемых лекарственных препаратов (в какой/какие дни цикла, дозировка, лекарственная форма, способы применения).
5. Комментарий к каждой рекомендованной для применения схеме лекарственной терапии.
6. УУР, УДД к каждой рекомендованной для применения схеме лекарственной терапии.
Лучевая терапия
Лучевая терапия (радиотерапия) – один из методов противоопухолевого лечения, основанный на использовании ионизирующего излучения.
В вышеперечисленных клинических рекомендациях информация о данном лечении фигурирует только в КР по ЗНО бронхов и легкого (10).
Пациентам с распространенностью заболевания c T1—2N0 в случае невозможности проведения хирургического лечения рекомендуется дистанционная лучевая стереотаксическая гипофракционная терапия (высокодозированное облучение) с использованием крупных доз за фракцию (РОД 10 – 18 Гр, СОД 50 – 54 Гр) с целью повышения выживаемости данных пациентов.
Лечение проводится с использованием методов контроля дыхания.
УУР – C. УДД – 5.
Хирургическое лечение
Хирургическое лечение (операция) – специальное воздействие на органы и ткани человеческого организма сопровождающееся нарушением их целостности, с лечебной и/или диагностической целью.
Выделяют следующие виды хирургических операций:
1. Экстренные – выполняется немедленно или в ближайшие часы с момента определения показаний к ним.
2. Срочные – выполняются в ближайшие сутки после определения показаний к операции при отсутствии в эти сроки угрозы жизни пациента.
3. Плановые – выполняются в оптимальные для наиболее благополучного исхода сроки, определяемые оперирующим хирургом в согласовании с пациентом.
Один из вариантов описания данного раздела представлен на примере фрагмента КР по язвенной болезни желудка и двенадцатиперстной кишки (12).
Рекомендовано проведение хирургического лечения ЯБ желудка при наличии осложнений болезни:
– перфорация язвы,
– декомпенсированный рубцово-язвенный стеноз привратника, сопровождающийся выраженными эвакуаторными нарушениями;
– профузные желудочно-кишечные кровотечения, которые не удается остановить консервативными методами, в том числе и с применением эндоскопического гемостаза.
Пациентам с осложненным течение ЯБ необходима госпитализация в хирургический стационар в экстренном порядке.
При выборе метода хирургического лечения предпочтение отдают органосохраняющим операциям.
Эндоскопическая остановка кровотечения является «золотым стандартом» в лечении пациентов с язвенным кровотечением, позволяющим достичь устойчивого гемостаза в 82 – 92% случаев.
Наиболее эффективным эндоскопическим способом остановки кровотечения является клипирование кровоточащего сосуда и аргоно-плазменная коагуляция.
УДД – 3. УУР – B.
Лечение в отдельных клинических ситуациях
Лечение в отдельных клинических ситуациях – опциональный подраздел клинических рекомендаций, содержащий информацию по особенностям лечения заболеваний, описанных в КР, в отдельных клинических ситуациях.
Под отдельными клиническими ситуациями могут быть различные осложнения, или атипичные течения заболевания, сочетание нескольких заболеваний и т. д.
В вышеперечисленных клинических рекомендациях информация о данном лечении фигурирует только в КР по артериальной гипертензии (9).
Пациентам с АГ в сочетании с СД рекомендуется начинать антигипертензивную терапию при значениях АД, измеренного в медицинском учреждении – 140/90 мм рт. ст.
Пациентам с АГ в сочетании с СД, получающим АГП, в связи с доказанными преимуществами в снижении СС риска рекомендуется в качестве целевого уровня снижать систолическое АД у пациентов моложе 65 лет до значений 130 мм рт. ст. и ниже при хорошей переносимости, но не ниже 120 мм рт. ст.
Сочетание СД и АГ заслуживает особого внимания, поскольку оба заболевания существенно увеличивают риск развития микро- и макрососудистых поражений, включая диабетическую нефропатию, инсульт, ишемическую болезнь сердца, инфаркт миокарда, хроническую сердечную недостаточность, атеросклероз периферических артерий, а также способствуют увеличению смертности.
Паллиативная терапия
Паллиативная терапия – комплекс мероприятий, включающих медицинские вмешательства, мероприятия психологического характера и уход, осуществляемые в целях улучшения качества жизни неизлечимо больных граждан и направленные на облегчение боли и других тяжелых проявлений заболевания (1).
В вышеперечисленных клинических рекомендациях информация о данном лечении фигурирует только в КР по ЗНО бронхов и легкого (10).
Паллиативная ЛТ пациентам рекомендуется на любых этапах заболевания для локального контроля солитарных метастазов, для симптоматического лечения (устранения болевого синдрома, кровохарканья, обструкции) и улучшения качества жизни пациентов.
При экссудативном плеврите и/или перикардите с клинически значимым ухудшением состояния пациента рекомендуется проведение пункции плевральной полости или пункции перикарда для симптоматического лечения и улучшения качества жизни пациентов.
При легочном кровотечении рекомендуется рассмотреть вопрос о паллиативном хирургическом лечении. При невозможности его выполнения рекомендуется консервативная гемостатическая терапия для коррекции данного осложнения.
УДД – 5. УУР – С.
4.5. Неотложные состояния при заболеваниях
Неотложные состояния при заболеваниях – опциональный подраздел клинических рекомендаций, содержащий сведения о возможных вариантах неотложных состояний описываемого в КР заболевания.
Из вышеперечисленных клинических рекомендаций данный раздел выделен только в КР по артериальной гипертензии (9).
Вид неотложного состояния: гипертонический криз.
Определение неотложного состояния: гипертонический криз – состояние, при котором значительное повышение АД (до 3 степени) ассоциируется с острым поражением органов-мишеней, нередко жизнеугрожающим, требующее немедленных квалифицированных действий, направленных на снижение артериального давления.
Типичные проявления неотложного состояния
1. Пациенты со злокачественной АГ (чаще 3-й степени) ассоциированной с изменениями на глазном дне (кровоизлияния и/или отек соска зрительного нерва), микроангиопатией и диссеминированным внутрисосудистым свертыванием.
2. Пациенты с тяжелой АГ, ассоциированной с другими клиническими состояниями, требующими неотложного снижения АД: расслоение аорты, острая ишемия миокарда, острая сердечная недостаточность.
3. Пациенты с внезапным повышением АД на фоне феохромоцитомы, ассоциированным с поражением органов-мишеней.
4. Беременные с тяжелой АГ или преэклампсией.
Условия оказания медицинской помощи
Лечение пациентов с ГК рекомендуется проводить в отделении неотложной кардиологии или палате интенсивной терапии.
При наличии инсульта целесообразна безотлагательная госпитализация в палату интенсивной терапии неврологического отделения или нейрореанимацию сосудистого центра.
Обследование при неотложных состояниях
Рутинное обследование при всех возможных вариантах гипертонического криза включает:
1. Инструментальные исследования – ЭКГ.
2. Лабораторные исследования – общий анализ крови, определение фибриногена, креатинина, электролитов, ЛДГ, оценку альбуминурии и микроскопию осадка мочи, тест на беременность у женщин детородного возраста.
Специфическое обследование по показаниям может включать:
1. Инструментальные исследования – рентгенографию органов грудной клетки, ЭХО-КГ, КТ-ангиографию аорты и ее ветвей, КТ или МРТ головного мозга, УЗИ почек.
2. Лабораторные исследования – исследование мочи на наркотики (метамфетамины, кокаин).
Лечение неотложного состояния
При лечении гипертонического криза для своевременной коррекции терапии в соответствии с изменениями АД оптимальным представляется в/в назначение препарата с коротким периодом полувыведения.
Быстрое неконтролируемое снижение АД не рекомендовано, так как может привести к осложнениям.
Для лечения ГК используются следующие парентеральные препараты:
1. Вазодилататоры:
– нитроглицерин (предпочтителен при ОКС и острой левожелудочковой недостаточности);
– нитропруссид натрия (является препаратом выбора при острой гипертонической энцефалопатии).
2. ИАПФ: эналаприлат (предпочтителен при острой левожелудочковой недостаточности) и другие.
Цели лечения неотложного состояния
Рекомендуются следующие сроки и выраженность снижения АД:
1. У пациентов со злокачественной АГ с или без почечной недостаточности среднее давление должно быть снижено на 20 – 25% от исходного в течение нескольких часов.
2. У пациентов с гипертонической энцефалопатией рекомендовано немедленное снижение среднего АД на 20 – 25% от исходного.
3. У пациентов с ОКС рекомендовано немедленное снижение систолического АД ниже 140 мм рт. ст.
4. У пациентов с кардиогенным отеком легких рекомендовано немедленное снижение систолического АД ниже 140 мм рт. ст.
4.6. Медицинская реабилитация
Медицинская реабилитация – комплекс мероприятий медицинского и психологического характера, направленных на полное или частичное восстановление нарушенных и (или) компенсацию утраченных функций пораженного органа либо системы организма, поддержание функций организма в процессе завершения остро развившегося патологического процесса или обострения хронического патологического процесса в организме, а также на предупреждение, раннюю диагностику и коррекцию возможных нарушений функций поврежденных органов либо систем организма, предупреждение и снижение степени возможной инвалидности, улучшение качества жизни, сохранение работоспособности пациента и его социальную интеграцию в общество (1).
Медицинская реабилитация в КР – раздел клинической рекомендации, содержащий сведения о мероприятиях реабилитации и восстановительного лечения описанного в КР заболевания или состояния.
В вышеперечисленных КР подразделы по медицинской реабилитации содержат следующую информацию:
1. Показания к медицинской реабилитации – например, при внебольничной пневмонии (11):
– осложненная пневмония (плеврит).
2. Этапность медицинской реабилитации – в перечисленных КР фигурирует только при ЗНО бронхов и легкого (10):
– предреабилитация;
– первый этап реабилитации после хирургического лечения;
– второй этап реабилитации после хирургического лечения;
– третий этап реабилитации после хирургического лечения.
3. Рекомендованные мероприятия по реабилитации – например, при внебольничной пневмонии (11):
– лечебная физкультура (ЛФК);
– дыхательная гимнастика.
4. Противопоказания к реабилитации – например, при язвенной болезни желудка и двенадцатиперстной кишки (12):
– обострение язвенного процесса.
5. Комментарий к каждому рекомендованному мероприятию по реабилитации и восстановительному лечению.
6. УУР, УДД к каждому рекомендованному мероприятию по реабилитации и восстановительному лечению.
4.7. Профилактика заболеваний
Профилактика – комплекс мероприятий, направленных на сохранение и укрепление здоровья и включающих в себя формирование здорового образа жизни, предупреждение возникновения и (или) распространения заболеваний, их раннее выявление, выявление причин и условий их возникновения и развития, а также направленных на устранение вредного влияния на здоровье человека факторов среды его обитания.
Профилактика заболевания в КР – раздел клинической рекомендации, содержащий сведения о профилактических мероприятиях описанного в КР заболевания или состояния.
Примеры профилактических мероприятий, фигурирующих в вышеперечисленных КР, представлены в таблице 9.
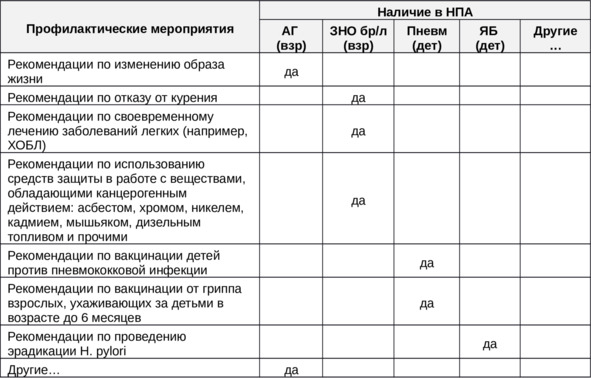
Таблица 9. Варианты профилактических мероприятий в различных КР
4.8. Диспансерное наблюдение
Диспансерное наблюдение (ДН) представляет собой проводимое с определенной периодичностью необходимое обследование лиц, страдающих хроническими заболеваниями, функциональными расстройствами, иными состояниями, в целях своевременного выявления, предупреждения осложнений, обострений заболеваний, иных состояний, их профилактики и осуществления медицинской реабилитации указанных лиц.
Диспансерное наблюдение в КР – раздел клинической рекомендации, содержащий сведения о диспансерном наблюдении описанного в КР заболевания или состояния.
Один из вариантов описания данного раздела представлен на примере КР по язвенной болезни желудка и двенадцатиперстной кишки (12).
Рекомендуется проводить диспансерное наблюдение всех пациентов с язвенной болезнью с целью профилактики обострений заболевания и своевременной терапии, снятие с диспансерного учета возможно при полной ремиссии в течение 5 лет от начала заболевания или обострения.
Диспансерному наблюдению подлежат даже пациенты с отсутствием морфологического субстрата язвы (клинико-эндоскопическая ремиссия).
Проводятся консультации врача-гастроэнтеролога, врача-педиатра или врача общей практики (семейного врача), в среднем, 1 раз в год, при необходимости – проводится обследование в соответствии с рекомендациями.
УДД – 5. УУР – С.
4.9. Организация оказания медицинской помощи
Организация оказания медицинской помощи – совокупность рекомендованных правил по организации деятельности МО при оказании определенного вида медицинской помощи: функциям структурных подразделений, их взаимодействию между собой, маршрутизации пациентов и других.
Данный раздел в клинических рекомендациях частично дублирует аналогичный раздел из административной проекции сегмента здравоохранения в части описания общих правил организации оказания медицинской помощи.
Формулировка данного раздела, сопоставимая с формулировкой в административной проекции, показана на примере КР по ЗНО бронхов и легкого (10):
1. Первичная специализированная медико-санитарная помощь оказывается врачом-онкологом и иными врачами-специалистами в центре амбулаторной онкологической помощи либо в первичном онкологическом кабинете, первичном онкологическом отделении, поликлиническом отделении онкологического диспансера.
2. При выявлении у пациента онкологического заболевания или подозрении на него врачи-терапевты, участковые врачи-терапевты, врачи общей практики (семейные врачи), врачи-специалисты, средние медицинские работники в установленном порядке направляют пациента на консультацию в центр амбулаторной онкологической помощи либо в первичный онкологический кабинет, первичное онкологическое отделение медицинской организации для оказания ему первичной специализированной медико-санитарной помощи;