Полная версия
Цифровой контур здравоохранения: поиск точки разумной достаточности
6. Специализированная, в том числе высокотехнологичная, медицинская помощь детям оказывается врачами-педиатрами и врачами-специалистами и включает в себя профилактику, диагностику, лечение заболеваний и состояний, требующих использования специальных методов и сложных медицинских технологий, а также медицинскую реабилитацию, оказывается в стационарных условиях и условиях дневного стационара.
3.4. Штатная и организационная структура медицинских организаций
Рекомендованные штатные нормативы МО – рекомендованный объем человеческих ресурсов (сотрудников медицинской организации), достаточный для оперативного и качественного выполнения всех задач, решаемых МО при оказании определенного вида медицинской помощи.
Для характеристики рекомендованных штатных нормативов МО используется следующая структура данных (однотипна в каждом из вышеперечисленных НПА):
1. Наименование должности.
2. Количество рекомендуемых должностей.
3. Расчетный показатель рекомендуемых должностей, в том числе:
– на количество обслуживаемого МО населения – например, врачи-терапевты участковые, врачи-педиатры участковые, врачи-специалисты и другие.
– на количество работающих врачей – например, заведующие отделениями.
– на количество выполняемых лечебно-диагностических процедур – например, медицинская сестра по физиотерапии.
Рекомендованная организационная структура МО – рекомендованное количество структурных подразделений медицинской организации (отделений, кабинетов), для организации и распределения человеческих ресурсов (сотрудников МО), достаточных для оперативного и качественного выполнения всех задач, решаемых МО при оказании определенного вида медицинской помощи.
Отделения и кабинеты, фигурирующие в вышеперечисленных нормативно-правовых документах, представлены в таблице 4.
Рекомендации по организационной структуре приводятся:
1. При оказании ПМСП взрослым – для взрослой поликлиники.
2. При оказании ПМСП детям – для детской поликлиники.
3. При оказании терапевтической медицинской помощи – для терапевтического отделения.
4. При оказании педиатрической медицинской помощи – для клинико-диагностического центра для детей.
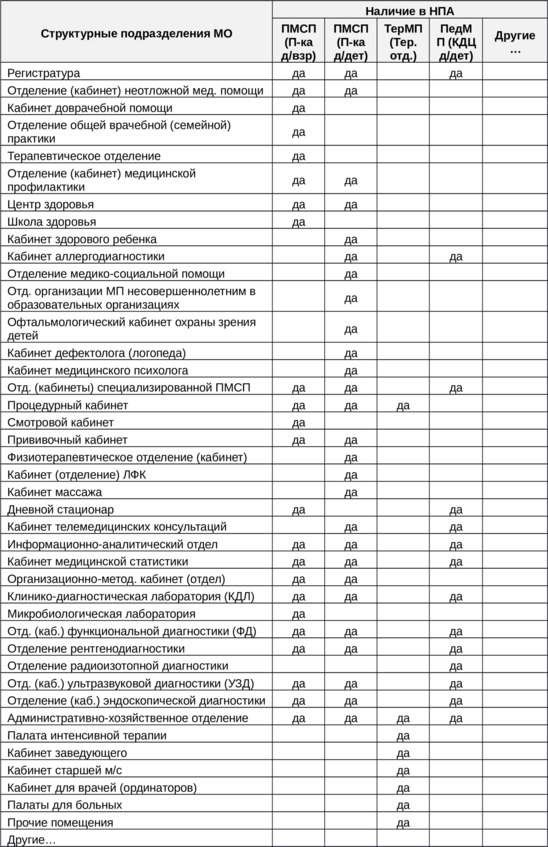
Таблица 4. Структурные подразделения различных МО
3.5. Стандарты оснащения медицинских организаций
Рекомендованные стандарты оснащения МО – рекомендованный объем изделий медицинского и немедицинского назначения, которыми оснащаются структурные подразделения МО для оперативного, качественного и бесперебойного выполнения сотрудниками МО различных задач при оказании определенного вида медицинской помощи.
Для характеристики рекомендованных стандартов оснащения МО используется следующая структура данных (однотипна в каждом из вышеперечисленных НПА):
– наименование изделия;
– количество изделий, рекомендуемых для оснащения структурного подразделения МО.
Медицинскими изделиями являются приборы, аппараты, оборудование, устройства, установки, комплекты, комплексы, системы с программными средствами, приспособления, механизированные и другие инструменты, предназначенные для применения в медицинских целях по отдельности или в сочетании между собой.
Некоторые виды медицинского оборудования, определенные в вышеперечисленных НПА, в качестве примера представлены ниже:
1. Система ультразвуковой визуализации универсальная с питанием от сети и/или от батареи.
2. Аппарат рентгеновский стационарный для рентгенографии цифровой или аналоговый.
3. Аппарат рентгеновский маммографический цифровой или аналоговый.
4. Компьютерный томограф рентгеновский спиральный с многорядным детектором (многосрезовый).
5. Магнитно-резонансный томограф со сверхпроводящим магнитом.
6. Электрокардиограф многоканальный.
7. Ультразвуковая система для исследования сердечно-сосудистой системы у детей.
Немедицинские изделия – любые изделия, не подходящие под определения «медицинских», которыми оснащаются структурные подразделения МО для оперативного, качественного и бесперебойного выполнения сотрудниками МО различных задач при оказании определенного вида медицинской помощи.
Примерами немедицинских изделий могут быть офисная мебель, канцелярские принадлежности и т. д.
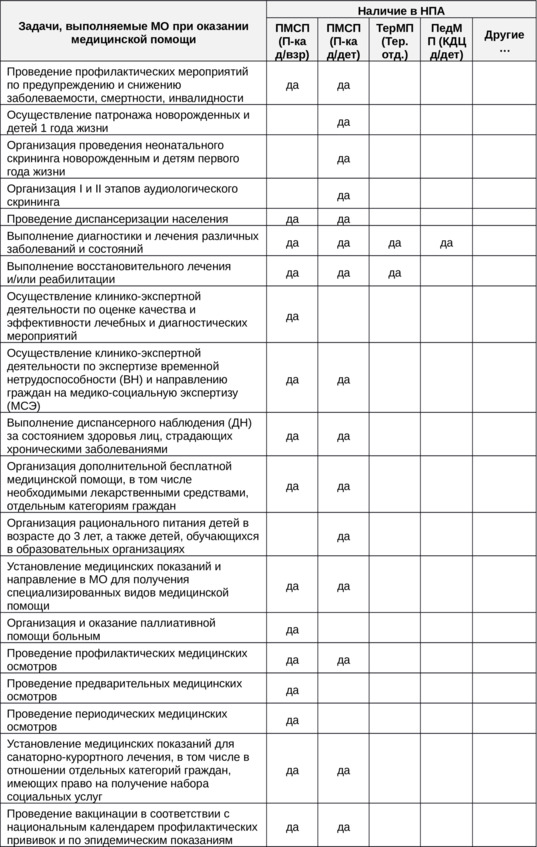
Таблица 5 (часть 1). Задачи, выполняемые МО при оказании медицинской помощи
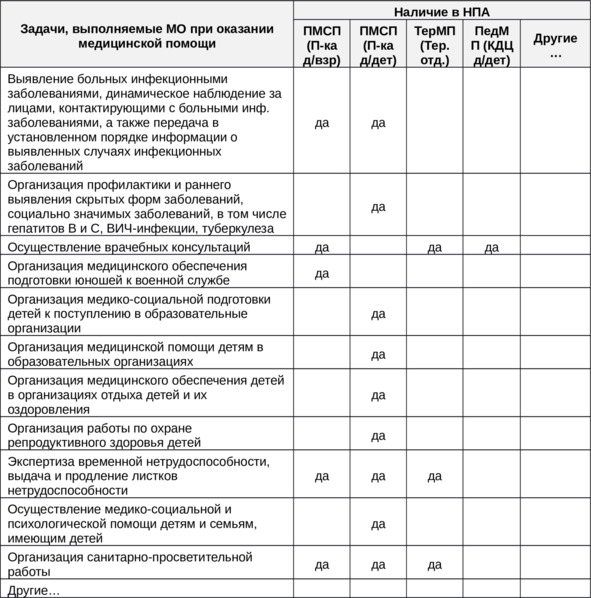
Таблица 5 (часть 2). Задачи, выполняемые МО при оказании медицинской помощи
3.6. Задачи по оказанию медицинской помощи
Задачи, выполняемые медицинской организацией – требования к основным направлениям деятельности медицинских организаций в рамках оказываемой ими медицинской помощи.
Примеры задач, определенных для МО в вышеперечисленных НПА, представлены в таблице 5.
Задачи приводятся для следующих МО и их структурных подразделений:
1. При оказании ПМСП взрослым – для взрослой поликлиники.
2. При оказании ПМСП детям – для детской поликлиники.
3. При оказании терапевтической медицинской помощи – для терапевтического отделения.
4. При оказании педиатрической медицинской помощи – для клинико-диагностического центра для детей.
4. Клиническая проекция сегмента системы здравоохранения
Клиническая проекция сегмента системы здравоохранения характеризует основные клинические процессы по вопросам профилактики, диагностики, лечения и реабилитации с учетом течения заболевания, наличия осложнений и сопутствующих заболеваний, а также иных факторов, влияющих на результаты оказания медицинской помощи.
Разработчики решают проанализировать несколько клинических рекомендаций для определения верхнеуровневой структуры данной проекции:
1. Артериальная гипертензия (9).
2. Злокачественное новообразование (ЗНО) бронхов и легкого (10).
3. Пневмония внебольничная (11).
4. Язвенная болезнь желудка и/или двенадцатиперстной кишки (12).
Сравнение основных разделов клинических рекомендаций (КР), фактически представляющих собой верхнеуровневую структуру клинической проекции сегмента системы здравоохранения, приводится в таблице 6.
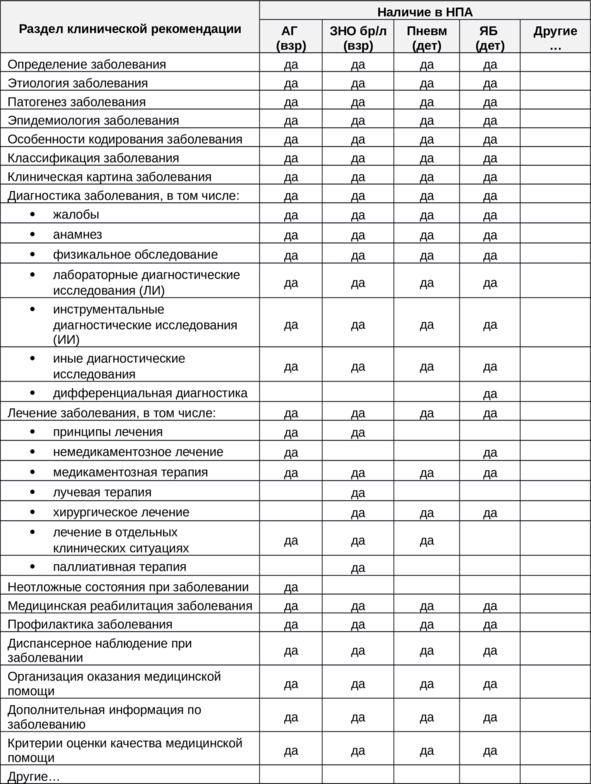
Таблица 6. Верхнеуровневая структура клинической проекции сегмента системы здравоохранения
Прежде, чем перейти к описанию структуры клинических рекомендаций, разработчики выделяют отдельный термин – доказательную медицину, основные положения которой легли в основу современных клинических рекомендаций3.
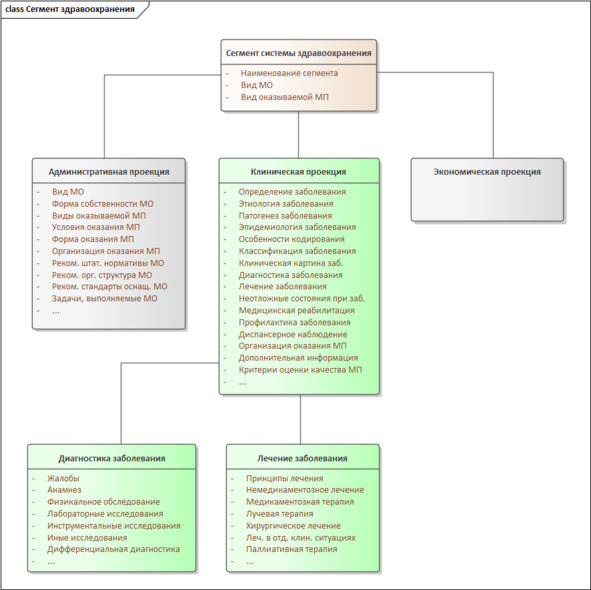
Рисунок 7. Клиническая проекция сегмента здравоохранения
4.1. Основные положения доказательной медицины
Доказательная медицина – надлежащее, последовательное и осмысленное использование современных наилучших доказательств (результатов клинических исследований) в сочетании с индивидуальным клиническим опытом и с учетом ценностей и предпочтений пациента в процессе принятия решений о состоянии здоровья и лечении пациента.
Исходя из положений доказательной медицины, в качестве дополнительной характеристики к большинству разделов клинических рекомендаций применяются следующие оценки:
– уровень достоверности доказательств;
– уровень убедительности рекомендаций.
Уровень достоверности доказательств (УДД) – степень уверенности в том, что полученный эффект от применения медицинского вмешательства является истинным.
Уровень убедительности рекомендаций (УРР) – степень уверенности в достоверности эффекта вмешательства и в том, что следование рекомендациям принесет больше пользы, чем вреда в конкретной ситуации.
Шкалы оценки уровней УДД и УРР (13) рассматриваются далее.
Шкала УДД для диагностики
Шкала оценки уровней достоверности доказательств для методов диагностики (диагностических вмешательств):
1 – Систематические обзоры исследований с контролем референсным методом или систематический обзор рандомизированных клинических исследований с применением мета-анализа.
2 – Отдельные исследования с контролем референсным методом или отдельные рандомизированные клинические исследования и систематические обзоры исследований любого дизайна, за исключением рандомизированных клинических исследований, с применением мета-анализа.
3 – Исследования без последовательного контроля референсным методом или исследования с референсным методом, не являющимся независимым от исследуемого метода или нерандомизированные сравнительные исследования, в том числе когортные исследования.
4 – Несравнительные исследования, описание клинического случая.
5 – Имеется лишь обоснование механизма действия или мнение экспертов.
Шкала УДД для профилактики, лечения и реабилитации
Шкала оценки уровней достоверности доказательств для методов профилактики, лечения, медицинской реабилитации, в том числе основанных на использовании природных лечебных факторов (профилактических, лечебных, реабилитационных вмешательств):
1 – Систематический обзор рандомизированных клинических исследований с применением мета-анализа.
2 – Отдельные рандомизированные клинические исследования и систематические обзоры исследований любого дизайна, за исключением рандомизированных клинических исследований, с применением мета-анализа.
3 – Нерандомизированные сравнительные исследования, в том числе когортные исследования.
4 – Несравнительные исследования, описание клинического случая или серии случаев, исследование «случай-контроль».
5 – Имеется лишь обоснование механизма действия вмешательства (доклинические исследования) или мнение экспертов.
Шкала УРР
Шкала оценки уровней убедительности рекомендаций (УУР) для методов профилактики, диагностики, лечения, медицинской реабилитации, в том числе основанных на использовании природных лечебных факторов (профилактических, диагностических, лечебных, реабилитационных вмешательств):
А – сильная рекомендация (все рассматриваемые критерии эффективности (исходы) являются важными, все исследования имеют высокое или удовлетворительное методологическое качество, их выводы по интересующим исходам являются согласованными).
В – условная рекомендация (не все рассматриваемые критерии эффективности (исходы) являются важными, не все исследования имеют высокое или удовлетворительное методологическое качество и/или их выводы по интересующим исходам не являются согласованными).
С – слабая рекомендация (отсутствие доказательств надлежащего качества (все рассматриваемые критерии эффективности (исходы) являются неважными, все исследования имеют низкое методологическое качество и их выводы по интересующим исходам не являются согласованными).
Для определения детальной структуры клинической проекции разработчикам необходимо проанализировать 383 КР по диагностике и лечению заболеваний у взрослых и 202 КР – у детей.
Пока же на основании проведенного анализа перечисленных выше четырех НПА разработчики формируют второй фрагмент сегмента системы здравоохранения – его клиническую проекцию (см. рисунок 7).
4.2. Характеристика заболевания
Заболевание – состояние, возникающее в связи с воздействием патогенных факторов, нарушение деятельности организма, работоспособности, способности адаптироваться к изменяющимся условиям внешней и внутренней среды при одновременном изменении защитно-компенсаторных и защитно-приспособительных реакций и механизмов организма.
Определение заболевания в КР – раздел клинической рекомендации, содержащий верхнеуровневое определение описанного в КР заболевания.
Сам же термин «Заболевание» во всех клинических рекомендациях имеет однотипное определение.
Этиология
Этиология – учение о причинах и условиях возникновения болезней; в более узком смысле термином «этиология» обозначают причину возникновения болезни или патологического состояния.
Этиология заболевания в КР – раздел клинической рекомендации, содержащий сведения об этиологии описанного в КР заболевания.
Один из вариантов описания данного раздела представлен на примере фрагмента КР по артериальной гипертензии (9).
Этиология артериальной гипертензии (АГ) остается не до конца выясненной, но выявлен ряд факторов, тесно и независимо связанных с повышением артериального давления (АД):
1. Возраст – увеличение возраста ассоциировано с повышением частоты АГ и уровня АД (прежде всего систолического).
2. Избыточная масса тела и ожирение способствуют повышению АД.
3. Наследственная предрасположенность – повышение АД встречается приблизительно в 2 раза чаще среди лиц, у которых один или оба родителя имели АГ.
Эпидемиологические исследования показали, что около 30% вариаций АД в различных популяциях обусловлены генетическими факторами.
4. Избыточное потребление натрия (> 5 г/день).
5. Злоупотребление алкоголем.
6. Гиподинамия.
Патогенез
Патогенез – учение о механизмах развития, течения и исходах болезней.
Различают частный и общий патогенез.
Частный патогенез включает анализ механизмов развития нозологических форм, например, пневмонии, ишемической болезни сердца, брюшного тифа.
В общем патогенезе анализируются наиболее общие закономерности развития и течения болезней и типовых их вариантов.
Патогенез заболевания в КР – раздел клинической рекомендации, содержащий сведения о патогенезе описанного в КР заболевания.
Один из вариантов описания данного раздела представлен на примере фрагмента КР по язвенной болезни желудка и двенадцатиперстной кишки (12).
Патогенез ЯБ сводится к нарушению равновесия между факторами защиты слизистой оболочки желудка и ДПК и агрессивными свойствами желудочного и дуоденального содержимого.
Основными факторами, усиливающими агрессивные свойства желудочного и дуоденального содержимого, являются:
1. Увеличение массы обкладочных клеток желудка (часто наследственно обусловленное).
2. Гиперпродукция гастрина.
3. Нарушение нервной и гуморальной регуляции желудочной кислотопродукции.
4. Повышение выработки пепсиногена и пепсина.
5. Нарушение гастродуоденальной моторики (замедление или ускорение).
6. Заброс желчи в желудок.
7. Обсеменение слизистой оболочки желудка H. pylori.
Эпидемиология
Эпидемиология – фундаментальная медицинская наука, относящаяся к области профилактической медицины и изучающая причины возникновения и особенности распространения болезней в обществе в целях применения полученных знаний для решения проблем здравоохранения.
Включает эпидемиологию инфекционных и эпидемиологию неинфекционных болезней.
Эпидемиология заболевания в КР – раздел клинической рекомендации, содержащий сведения об эпидемиологии описанного в КР заболевания.
Один из вариантов описания данного раздела представлен на примере фрагмента КР по внебольничной пневмонии (11).
Внебольничная пневмония может развиться в любом возрасте, но чаще всего она возникает у детей раннего возраста.
Ежегодно в мире регистрируется приблизительно 150 миллионов случаев пневмонии у детей в возрасте до 5 лет. Тяжелое течение пневмонии наблюдается в 7 – 13% случаев и обусловливает до 11 – 20 миллионов госпитализаций каждый год.
Заболеваемость внебольничной пневмонией повышается в периоды эпидемий гриппа.
Рахит и гипотрофия перестали быть значимыми предрасполагающими факторами пневмонии в нашей стране, тогда как по-прежнему высока роль аспирации пищи (в первый год жизни), иммунодефицитов, муковисцидоза, нейромышечной патологии, врожденных пороков сердца с перегрузкой малого круга кровообращения.
Эти же болезни значительно повышают вероятность неблагоприятного исхода пневмонии.
Повышают заболеваемость плохие бытовые условия, а также наличие старшего ребенка в семье, особенно посещающего детское учреждение.
Особенности кодирования заболевания
МКБ-10 – базовый справочник для учета причин обращений населения в медицинские учреждения, учета заболеваемости и причин смерти, основанный на Международной статистической классификации болезней и проблем, связанных со здоровьем, 10-го пересмотра, принятой 43-ей Всемирной Ассамблеей Здравоохранения.
Особенности кодирования в КР – раздел клинической рекомендации, содержащий сведения о вариантах кодирования описанного в КР заболевания согласно МКБ-10.
Один из вариантов описания данного раздела представлен на примере КР по ЗНО бронхов и легкого (10).
C34.0 Злокачественное новообразование главных бронхов, киля трахеи, корня легкого.
C34.1 Злокачественное новообразование верхней доли, бронхов или легкого.
C34.2 Злокачественное новообразование средней доли, бронхов или легкого.
C34.3 Злокачественное новообразование нижней доли, бронхов или легкого.
C34.8 Поражение бронхов или легкого, выходящее за пределы одной и более вышеуказанных локализаций.
C34.9 Злокачественное новообразование бронхов или легкого неуточненной локализации.
Классификация заболевания
Классификация заболевания – группировка различных вариантов развития конкретного заболевания по ряду признаков, имеющих важное значение для планирования лечебно-диагностического процесса.
Классификация заболевания в КР – раздел клинической рекомендации, содержащий сведения о классификации описанного в КР заболевания или состояния.
Варианты классификации заболеваний, описанные в вышеперечисленных клинических рекомендациях, представлены в таблице 7.
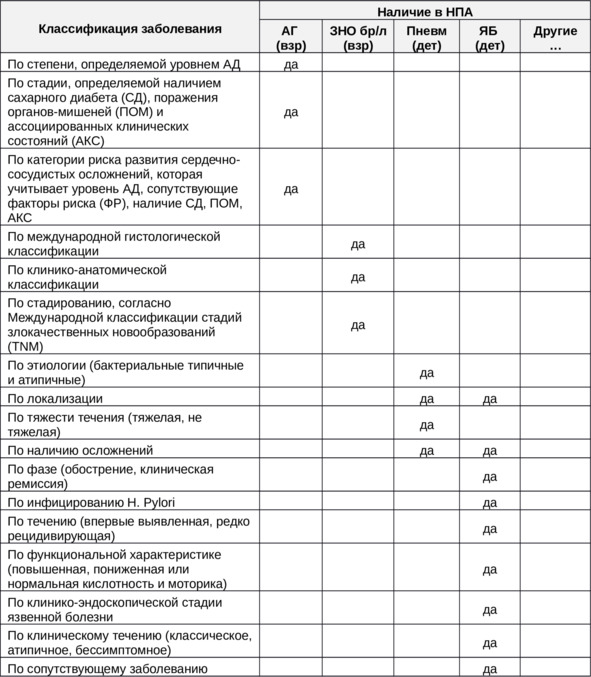
Таблица 7. Варианты классификации заболеваний в различных КР
Клиническая картина заболевания
Клиническая картина заболевания (состояния) – совокупное проявление болезни и особенностей ее течения со стороны внешнего наблюдателя и самого пациента.
Клиническая картина заболевания в КР – раздел клинической рекомендации, содержащий сведения о клинической картине описанного в КР заболевания или состояния.
Один из вариантов описания данного раздела представлен на примере фрагмента КР по язвенной болезни желудка и двенадцатиперстной кишки (12).
Боль при типичном течении ЯБ достаточно интенсивная, локализуются в основном в эпигастральной области, возникает регулярно.
Боль принимает ночной, «голодный» характер.
Боль может быть ранней (возникает после приема пищи в течение 30 – 60 мин) и поздней (через 2 – 3 часа после еды).
Возможна иррадиация боли в спину, правое плечо, лопатку.
Желудочная диспепсия при ЯБ проявляется в виде рвоты, чувства тяжести или давления в подложечной области после еды, отрыжки, тошноты, жжения в эпигастрии и изжоги.
В то же время следует отметить, что диспепсические расстройства у детей встречаются реже, чем у взрослых. С увеличением продолжительности заболевания частота симптомов диспепсии возрастает.
У части больных ЯБ двенадцатиперстной кишки имеет место снижение аппетита, задержка физического развития, а также склонность к запорам или неустойчивый характер стула.
4.3. Диагностика заболеваний
Диагностика заболевания – комплекс медицинских вмешательств, направленных на распознавание состояний или установление факта наличия либо отсутствия заболеваний, осуществляемых посредством сбора и анализа жалоб пациента, данных его анамнеза и осмотра, проведения лабораторных, инструментальных, патолого-анатомических и иных исследований в целях определения диагноза, выбора мероприятий по лечению пациента и (или) контроля за осуществлением этих мероприятий.
Диагностика заболевания в КР – раздел клинической рекомендации, содержащий сведения о диагностике описанного в КР заболевания или состояния.
Клиническая рекомендация по диагностике конкретного заболевания может включать в себя следующие подразделы:
– жалобы;
– анамнез;
– физикальное обследование;
– лабораторные исследования;
– инструментальные исследования;
– иные исследования;
– дифференциальная диагностика.
Жалобы
Жалобы – объективное, но не всегда достоверное описание пациентом своих ощущений и переживаний за определенный период времени, которыми он делится с врачом.
Жалобы, фигурирующие в вышеперечисленных клинических рекомендациях, представлены в таблице 8.
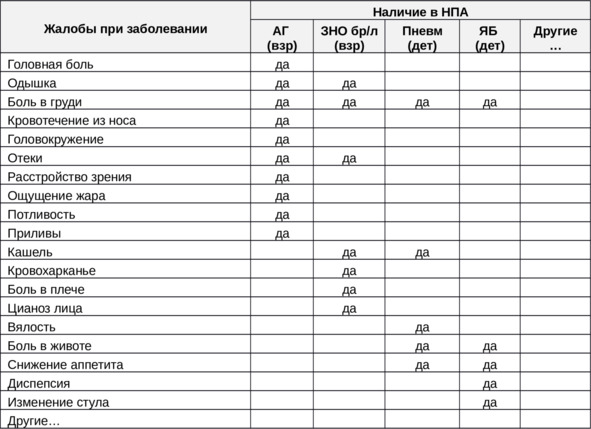
Таблица 8. Варианты жалоб в различных КР
Анамнез
Анамнез жизни – совокупность сведений о событиях из жизни пациента, имеющих клиническое значение для конкретных врачей, выполняющих определенные роли в клинико-диагностическом процессе.
Анамнез заболевания – информация, излагаемая в хронологическом порядке о возникновении, течении и развитии настоящего заболевания с момента появления первых симптомов до текущего приема врача.
Один из вариантов описания данного раздела представлен на примере фрагмента КР по артериальной гипертензии (9).
Сбор анамнеза включает сбор сведений о наличии факторов риска, субклинических симптомов поражения органов-мишеней (ПОМ), наличии в анамнезе сердечно-сосудистых заболеваний (ССЗ), цереброваскулярной болезни (ЦВБ), хронической болезни почек (ХБП) и вторичных форм АГ, образе жизни.
Перечисленные сведения включают:
1. Семейный и индивидуальный анамнез артериальной гипертензии, ССЗ, инсультов и заболеваний почек.
2. Семейный и индивидуальный анамнез ассоциированных факторов риска (например, семейной гиперхолестеринемии).
3. Анамнез курения.
4. Диетические привычки и употребление поваренной соли.
5. Употребление алкоголя.
6. Режим физической активности.
Физикальное обследование
Физикальное обследование – комплекс диагностических мероприятий, выполняемых медицинским работником с целью постановки диагноза с помощью осмотра, пальпации, перкуссии, аускультации.
Один из вариантов описания данного раздела представлен на примере фрагмента КР по внебольничной пневмонии (11).
Всем пациентам с подозрением на пневмонию следует провести стандартный общий осмотр ребенка.
Осмотр включает:
1. Оценку признаков интоксикации (вялость, отказ от еды и, особенно, от питья).
2. Оценку характера кашля.
3. Проведение визуального исследования верхних дыхательных путей (ВДП).
4. Определение признаков дыхательной недостаточности – участия вспомогательной мускулатуры в акте дыхания и западение уступчивых мест грудной клетки при дыхании.
5. Измерение частоты дыхательных движений (ЧДД), частоты сердечных сокращений (ЧСС) в течение не менее 1 минуты.
6. Проведение перкуторного исследования легких.
7. Проведение аускультации легких, с обращением внимания на симметричность аускультативных изменений.
Лабораторная диагностика
Лабораторная диагностика – раздел клинической диагностики, изучающий методы оценки физиологических и патологических состояний и заболеваний, основанный на исследованиях клеточного и химического состава, физико-химических и биологических свойств тканей и жидкостей организма, а также методы обнаружения возбудителей заболеваний.
В вышеперечисленных КР рекомендации по лабораторным исследованиям содержат следующую информацию:
1. Показания для назначения лабораторных исследований, например, при артериальной гипертензии (9):
– исключение вторичной артериальной гипертензии;
– выявление преддиабета, сахарного диабета и сердечно-сосудистого риска;
– выявление нарушения функции почек.
2. Группировку рекомендованных для назначения лабораторных исследований, например, при внебольничной пневмонии (11):