
Полная версия
Ранняя профилактика неврологических нарушений у детей. Практическое пособие
Положение ребёнка на спине при двойной (двусторонней) гемиплегии. Повышение тонуса мышц-разгибателей (экстензорный гипертонус) в положении ребёнка лёжа на спине выявится уже в первые недели жизни. В ряде случаев этому предшествует короткий период снижения тонуса мышц. В зависимости от того, какие мышцы находятся в гипертонусе, ребёнок принимает или сгибательную, или разгибательную позу. Последняя бывает чаще. В тяжёлых случаях мышечную гипертонию можно выявить с первых недель жизни. Ребёнок не может согнуть руку, к которой обращено лицо. Ноги разогнуты или полусогнуты, чаще одна из них во внутренней, другая в наружной ротации. Объём произвольных движений в ногах значительно уменьшен, одна нога обычно активнее, чем другая.
В положении ребёнка на животе резко выражена общая неправильная флексорная или экстензорная поза, в которой ребёнок испытывает большое неудобство и криком выражает протест. Как и в положении лёжа на спине, ребёнок принимает или сгибательную, или разгибательную позу. Асимметрично повышен тонус мышц. Ребёнок оказывается не в состоянии вывести руки из-под груди и опереться на них. В таком положении находиться длительное время не может и поэтому начинает плакать. Часто возникают дистонические атаки, которые появляются раньше и более выражены, чем при спастической диплегии. Они вызываются слуховыми и зрительными раздражителями, испугом ребёнка или его попыткой совершить движение. Ребёнок, больной двусторонней гемиплегией может сидеть длительное время только при поддержке его сзади. Ноги полусогнуты, приведены, стопы находятся в состоянии подошвенного сгибания, ребёнок сидит на крестце, для поддержания равновесия туловище наклоняет вперёд.
Гиперкинетическая (дискинетическая) форма ДЦП.
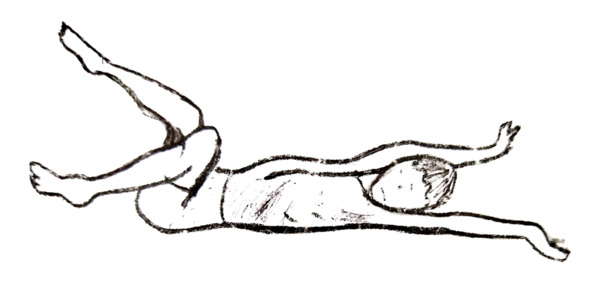
Рис. 3.
Гиперкинетическая форма ДЦП – это патологический процесс, при котором поражаются подкорковые отделы головного мозга.
Заболевание обычно развивается у детей при гипоксии, когда в организме плода диагностируется нехватка кислорода, а также при нарушении процесса обмена веществ (при недостаточном объёме питания плода диагностируется замедление его роста и развития).
Причинами данной патологии являются также родовая травма, пагубное воздействие токсических веществ, резус-конфликт матери и плода, инфицирование плода в утробе матери. В период протекания патологии наблюдается отмирание клеток нервной системы, которые уже сформировались, в результате чего её дальнейшее построение становится невозможным. Двигательные расстройства проявляются в виде непроизвольных насильственных движений – гиперкинезов, которые усиливаются при волнении, утомлении и попытках выполнения любого движения.
Различают несколько разновидностей гиперкинезов: атетоз, малая хорея, хореоатетоз, торсионная дистония.
Гиперкинетическая форма ДЦП встречается приблизительно в 25% случаев. Самым главным признаком гиперкинетической формы ДЦП является непостоянство мышечного тонуса, непроизвольные мышечные сокращения мимической мускулатуры, мышц верхних и нижних конечностей, именуемые гиперкинезами. Движения малышей выглядят неловкими и несколько размашистыми, нарушается целенаправленный захват определённых предметов. В большинстве случаев в области мелких суставов рук могут образовываться подвывихи. Среди других признаков данной формы патологии можно выделить эмоциональную лабильность (неустойчивость настроения), а также нарушения вегетативного характера.
Если на фоне гиперкинетической активности проявляется спастическая симптоматика, то болезнь диагностируется как спастико-гиперкинетическая форма ДЦП.
Атонически-астатическая (атаксическая) форма ДЦП.
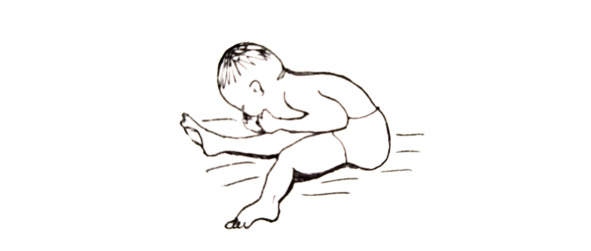
Рис. 4.
Атаксия (греч. беспорядок) — нарушение согласованности движений различных мышц при условии отсутствия мышечной слабости; одно из часто наблюдаемых расстройств моторики. Здесь мы имеем дело с поражением лобно-мосто-мозжечкового пути, лобных долей и мозжечка. Развивается при гипоксии, родовых травмах, недоношенности или переношенности, несовместимости крови матери и плода. Мышечный тонус не повышен, в отличие от других форм ДЦП, а понижен. С момента рождения слабо выражены или отсутствуют врождённые двигательные рефлексы: опоры, автоматической походки, ползания, защитный и хватательный рефлексы. Задерживаются установочный рефлекс на голову и цепные установочные рефлексы. Ребёнок долго не держит головку, контроль над её движениями снижен или отсутствует вообще.
Гемипаретическая (гемиплегическая) форма ДЦП.
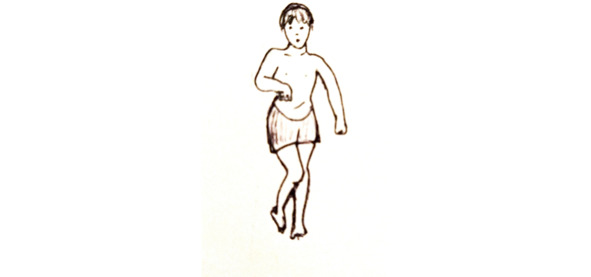
Рис. 5.
Гемипаретическая форма ДЦП характеризуется односторонним поражением одноимённых (левых или правых) конечностей (руки и ноги).
Чаще развиваются параличи правой половины тела. Достаточно часто встречается у доношенных в отличие от недоношенных. При этой форме ДЦП поражены корковые отделы и подкорковые ядра правого или левого полушария головного мозга из-за недостаточного снабжения головного мозга кислородом (гипоксия), травмой плода во время родов, обусловленной узким тазом роженицы и большим размером плода.
Также причиной возникновения гемипаретической формы ДЦП может быть недоношенность или переношенность, гидроцефалия, патологическое положение плода в период родов, слабые потуги или обвитие шеи пуповиной.
Заболеванию способствуют наличие вирусных или бактериальных инфекций, а также сахарный диабет у матери, артериальная гипертензия, ожирение и пожилой возраст роженицы, стрессы.
Первые симптомы заболевания у ребёнка проявляются спустя несколько месяцев после рождения: рука, поражённая параличом, согнута в локте и прижата к телу, пальцы сжаты в кулак; поражённые конечности медленнее развиваются и растут, по сравнению со здоровыми; больной стремится чаще пользоваться здоровыми конечностями (например, берт игрушку только одной рукой); при попытках сидеть падает на спину, задерживается способность сидеть самостоятельно; ребёнок начинает ходить позже ровесников, нога с мышечным параличом всегда разогнута, не способна быть опорой во время ходьбы, сухожильные рефлексы усилены; у некоторых детей наблюдается косоглазие.
Глава 3. Анатомо-физиологические особенности новорождённых. Опорно-двигательный аппарат
Развитие организма ребёнка после рождения
У здорового новорождённого ребёнка верхние и нижние конечности согнуты в суставах, кулачки сжаты (эмбриональная поза). Это связано с физиологическим усилением тонуса мышц-сгибателей. Ножки приведены к животу и немного изогнуты, постепенно они выпрямляются. Малыш не является уменьшенной копией взрослого, все его органы находятся в непрерывном процессе развития. В течение всего первого месяца жизни все системы (костная, дыхательная, кровеносная, нервная, пищеварительная) продолжают «дозревать».
Кожа новорождённых очень тонкая, нежная, богато снабжена кровеносными сосудами, легко смещается; эластична благодаря достаточной подкожной жировой клетчатке; обильно снабжена рецепторами, железами выделения и секреции и выполняет важнейшие функции в организме (защитная, очистительная, дыхательная, терморегулирующая и осязательная), облегчая работу лёгким и почкам. Кожа новорождённого всегда должна быть чистой, поэтому ежедневные купания для младенца необходимы. Поверхность кожи связана со всеми внутренними органами многообразными рефлекторными связями. В первые годы жизни у детей интенсивно увеличивается число инкапсулированных рецепторов, особенно на участках кожи, подвергающихся давлению и вибрации (массаж и физические упражнения этому способствуют). Любое возбуждение, возникающее при раздражении того или иного рецептора, попадая в центральную нервную систему, широко в ней распространяется. Иррадиация тем шире, чем сильнее и продолжительнее афферентное раздражение.
Скелетная мышечная система у новорождённого анатомически сформирована и составляет 25% от всей массы тела. Новые мышечные волокна, вначале очень тонкие, не образуются, мышечная масса растёт за счёт утолщения существующих мышечных волокон. Сокращения мышц слабые и вялые. Мышцы удлиняются за счёт роста в зоне перехода мышечных волокон в сухожилие, где концентрируется наибольшее количество ядер. Между мышечными волокнами расположены кровеносные капилляры, связанные с мелкими внутримышечными артериями и венами. При гипертонусе напряжение в мышцах препятствует нормальному кровоснабжению и нервной проводимости. Мышечные спазмы блокируют движения суставов и приводят к изменению позы ребёнка. Напряжение в затылочной области связано с крестцовым отделом и приводит к ограничению движений ребёнка.
Нервный аппарат мышц к моменту рождения сформирован не полностью, что сочетается с незрелостью сократительного аппарата скелетных мышц. По мере роста ребёнка происходит созревание как двигательной иннервации фазных скелетных мышечных волокон (смена полинейронной иннервации на мононейронную, уменьшение площади чувствительности к ацетилхолину, в зрелых нервно-мышечных синапсах приуроченной только к постсинаптической мембране), так и формирование дефинитивных нервно-мышечных единиц. Происходит также образование новых проприорецепторов с концентрацией их на участках мышц, испытывающих наибольшее растяжение.
Костная ткань новорождённых содержит мало солей кальция, имеет порозное сетчатое строение, в ней много воды и мало плотного вещества, поэтому кости новорождённых отличаются упругостью, эластичностью и гибкостью (в связи с чем они легко деформируются). Кости новорождённых имеют богатую сосудистую сеть, что способствует хорошему кровоснабжению и энергичному протеканию процессов, обеспечивающих рост.
Кости черепа новорождённого тонки и гибки, закреплены эластичной соединительной тканью перемычек и перепонок, и легко могут принять другую форму (например, когда ребёнок лежит всё время на одной стороне). Швы между костями черепа формируются постепенно, а особое строение суставных поверхностей этих костей обеспечивает им хорошую подвижность, достаточно выражен лобный (метопический) шов между двумя половинками лобной кости.
Мозговой отдел черепа состоит из нескольких костей: затылочной, лобной, клиновидной, височной и теменной. Монолитная затылочная кость находится сзади, под теменной костью головы, у детей до 3—6 лет состоит из соединения 4-х частей: основной (базилярной), двух латеральных и затылочной чешуи, отделённых друг от друга полосками нежной, пластичной и способной деформироваться ткани. Эти 4 части будут постепенно сближаться друг с другом и окостенеют к шестому году жизни ребёнка, а у некоторых детей только к десятому году жизни. До окончательного окостенения эти части подвижны, скользят относительно друг друга, смещаются в сторону. Окостенев, они сформируют затылочное отверстие, через которое проходит спинной мозг, опускаясь из черепа вниз по позвоночнику. В черепе имеется несколько суставов.
Атлантозатылочный сустав (между первым шейным позвонком и черепом) укреплён связками, которые обеспечивают сгибание и разгибание (кивание головой) и боковое сгибание. Атлантоаксиальный сустав обеспечивает вращение атланта вместе с черепом вокруг вертикальной оси. Место соединения суставов наиболее уязвимо во время родов, когда могут случиться вывихи и подвывихи.
Парный височно-нижнечелюстной сустав соединяет нижнюю челюсть с нижнечелюстной ямкой и суставным бугорком височной кости. Движение в суставе происходит во всех трёх плоскостях: вверх и вниз, назад и вперёд, и вбок. Височно-нижнечелюстные суставы отвечают за все движения человеческого рта, помогают разговаривать и жевать. При травматическом напряжении мышц и подвывихе височно-нижнечелюстного сустава челюсти находятся в состоянии полуоткрытости. Нарушение баланса мышц приводит к значительным колебаниям из стороны в сторону при открытии или закрытии рта. Именно такая картина наблюдается у детей с ДЦП: асимметрия рта, затруднения в процессе жевания, глотания и произнесения слов.
Суставы головы оказывают сильное рефлекторное влияние на тонус всех мышц спины. Нарушение тонуса мышц, рефлексов и движений ведёт к нарушениям взаимоотношений и положения позвонков в разных отделах позвоночника, прежде всего, на шейном уровне, так как с него начинается взаимодействие врождённых и вновь развивающихся рефлексов при развитии движений ребёнка. Например, у ребёнка в первый месяц жизни начинает формироваться лабиринтный установочный рефлекс (ЛУР) с головы на шею, позволяющий поднимать голову ребенку, когда он лежит на животе. Смещение основания костей черепа, изменение положения затылочной кости при родовой травме может вызвать цепную реакцию. В этом случае позвонки шейного отдела, грудного и поясничного становятся неправильно, разворачивается крестец, тазовые кости, бёдра, голени, и деформация доходит до стоп, формируя неправильную установку – вальгус.
Главной отличительной особенностью черепа новорождённого является наличие родничков.
Роднички – это неокостеневшие участки перепончатого черепа, которые располагаются в местах формирования будущих швов. Именно благодаря этим участкам происходит существенное смещение самих костей черепа, что обеспечивает возможность прохождения головы плода по узким местам родовых путей. Всего 6 родничков: два лежат по срединной линии, четыре боковых.
Самый большой передний лобный родничок (2х2,5—3 см) расположен в виде ромба в теменной области по ходу швов на месте сближения двух половинок чешуи лобной кости и теменных костей новорождённого, зарастает на втором году жизни. В теменной области находится центр двигательного анализатора. Боковой передний родничок помещается в месте схождения лобной, теменной, основной и височной костей, а боковой задний – между затылочной и височными костями. Ко времени рождения малый и боковые роднички у большинства детей закрываются. Швы между костями свода черепа не сформированы, края гладкие, зубцы начинают формироваться на третьем году жизни.
Сроки зарастания родничка – важный диагностический признак, при нарушениях нужна консультация педиатра.
Все кости черепа действуют синхронно, имеют единый ритм движения, совпадающий с ритмом спинномозговой жидкости (ликвора). Череп в зависимости от краниосакрального ритма меняет свою форму. Почувствовать этот ритм может только опытный, тренированный специалист. Череп и крестец соединены между собой твёрдой мозговой оболочкой, поэтому движения в черепе передаются и крестцу, вместе они работают как единое целое, помогая циркуляции спинномозговой жидкости вокруг мозга и поступлению её вниз, в крестец, мягкие движения которого синхронны пульсации черепа. Нарушения краниосакрального ритма могут быть факторами многих расстройств организма, в том числе детского церебрального паралича [31].
Таким образом, правильное положение костей черепа обеспечивает их подвижность и нормальный ритм движения. Если кости черепа наезжают одна на другую, это, в свою очередь, может ограничивать венозные структуры внутри черепа и в результате приводить к снижению объёмов кровоснабжения мозга. Эти структурные изменения могут влиять на функции мозга и ствола мозга.
Между затылочной и лобной костями под кожей расположена сухожильная широкая пластина – шлем. Она плотно сращивается с волосистой частью и рыхло – с надкостницей черепных костей. К передним отделам шлема относят лобное брюшко, к задним – затылочное. Сухожильный шлем и части волокон, связанные с ним, получили название надчерепной мышцы головы.
Мягкие покровы головы у новорождённых отличаются тонкостью и нежностью, хотя подкожная жировая клетчатка развита довольно хорошо. В подкожной клетчатке лобно-теменно-затылочной области, в отличие от взрослых, мало соединительнотканных перемычек, идущих от кожи к апоневротическому шлему. Они очень нежные. Апоневроз очень тонкий. Толстая сочная надкостница сращена с черепом только по ходу швов, в других местах она легко отслаивается от костей. В мягких покровах черепа много сосудов, особенно венозных, которые анастомозируют с венами лица [32, 33].
Лицевой отдел головы у новорождённых отличается слабым развитием костей, особенно нижней челюсти. Последняя состоит из двух половинок с недоразвитой альвеолярной частью, поэтому длина лица значительно меньше его ширины. Мышцы лица как жевательные, так и мимические, плохо развиты, тонки и мало дифференцированы. Артерии лица новорождённых начинаются ниже, чем у взрослых, мало изогнуты и более полого направлены вперёд и вверх на лицо. Вены лица отличаются обилием анастомозов между собой и глубокими венозными сплетениями глазницы, крылонёбной ямки. Лимфатические сосуды лица немногочисленны, ориентированы в сторону мочки уха и в поднижнечелюстную область. Глубокие лимфатические сосуды следуют к глубоким лимфатическим узлам, расположенным по ходу крупных кровеносных сосудов шеи.
Височная ямка относительно мала, она заполнена слаборазвитой височной мышцей. Височная фасция состоит из двух очень тонких пластинок. В височной области коры локализуется корковое представительство вестибулярного анализатора, отвечающего за перераспределение тонуса мышц, направленных на установление исходного положения тела.
Шея имеет тонкие и рыхлые кожу, подкожную жировую клетчатку и фасции. В межфасциальных щелях и пространствах, окружая сосуды и нервы, залегает рыхлая жировая клетчатка, которая допускает значительное смещение органов, сосудов и нервов при движениях головой.
Позвоночник новорождённого почти целиком состоит из хряща, не имеет изгибов, постепенно замещается костной тканью, хрящ при этом разрушается. Кости разных отделов скелета завершают своё формирование в различное время. Окостенение позвоночника происходит постепенно и завершается к 20—25 годам. Утолщение кости происходит вследствие наложения нового костного вещества со стороны надкостницы. Соединительнотканная оболочка, из которой состоит надкостница, богато снабжена кровеносными сосудами и нервами, которые обеспечивают рост кости, её утолщение. Для роста костей очень важен витамин А, при его недостатке происходит сужение сосудов надкостницы, и кость перестаёт расти. Соединение позвоночника с черепом допускает движения вокруг трёх осей, как в шаровидном суставе: разгибание (полуостистая мышца головы, ременная мышца головы, трапециевидная мышца) и сгибание (грудино-ключично-сосцевидная мышца и лестничные мышцы), вращение (полуостистая мышца головы) – вокруг фронтальной оси, боковой наклон в разные стороны – вокруг сагиттальной оси, ротацию вправо и влево – вокруг вертикальной оси.
Таз новорождённых состоит из отдельных несросшихся костей. На поверхности подвздошной кости имеется суставная поверхность для сочленения с крестцом.
Суставы новорождённых в большинстве подвижны в нескольких плоскостях, но изолированные суставные движения не свойственны ребёнку раннего возраста. Коленный сустав сформирован ещё не полностью и находится в состоянии сгибания. Мышечное напряжение и двигательные расстройства, как следствие родовой травмы, ухудшают кровоснабжение и иннервацию тканей. Напряжения в мышцах приводят к изменению в суставах – положение тела изменяется. Мышечные спазмы являются причиной блокирования суставов и приводят к ограничению движений. Блокирование в одном участке позвоночника вызывает функциональные напряжения в отдалённых областях. Наибольшее значение в этом смысле имеет блокирование в ключевых регионах: шейно-головном, шейно-грудном, грудопоясничном, пояснично-крестцово-подвздошном [34].
Во время естественных родов младенец получает мощную проприоцептивную стимуляцию, которая «запускает» многие процессы в организме. При нарушении проприоцептивной чувствительности у ребёнка наблюдается задержка моторного развития, неловкость в движениях, нарушение координации, ходьба на носочках, проблемы в артикуляции.
«В случае идиопатического сколиоза и асимметрии позвоночника уменьшается точность проприорецепции верхних конечностей» [35].
Опорно-двигательный аппарат
Опорно-двигательный аппарат человека представляет собой совокупность структур (кости, суставы, скелетные мышцы, сухожилия), обеспечивающих каркас и опору тела, возможность совершать движения и передвигаться.
Основой движения человека являются его суставы – подвижные соединения поверхности костей (посредством связок, мышц, дисков и сухожилий). Суставы окружены специальной защитной сумкой, где находится суставная (синовиальная) жидкость, которая не даёт стираться основаниям костей. Существуют формы суставов, которые являются неподвижными или малоподвижными и с возрастом могут превращаться в костную ткань. Они находятся в основании черепа, а также скрепляют кости таза.
Связки по строению состоят из плотной ткани, они обеспечивают дополнительную прочность и форму. Каждый сустав имеет типичную модель движения. От анатомической формы суставов зависят пассивные движения. Проходящие в области сустава мышцы определяют объём активных движений [34].
Существует три основных направления движений, они и определяют функции суставов:
1. Сагиттальная ось выполняет функцию отведения-приведения.
2. Вертикальная ось выполняет функцию супинации-пронации.
3. Фронтальная ось выполняет функцию сгибания-разгибания.
Суставы головы. Череп человека насчитывает 8 парных и 7 не парных костей. Они соединены между собой плотными фиброзными швами, кроме костей нижних челюстей. У новорождённых кости крыши черепа представлены хрящевой тканью, а швы ещё мало похожи на соединение. С возрастом они крепнут, плавно превращаясь в твёрдую костную ткань.
Височно-нижнечелюстной сустав является единственным подвижным суставом головы. Движение происходит вверх и вниз, назад и вперёд, и вбок, что обусловлено ежедневным процессом приёма пищи.
Атлантоаксиальный сустав позволяет совершать вращение головы вокруг вертикальной оси (череп и атлант двигаются как единое целое).
Атлантозатылочный сустав отвечает за сгибание-разгибание (кивание головой) и боковое сгибание головы.
Суставы между дугами позвонков имеют ограниченное движение, но обладают способностью значительного движения во всём позвоночном столбе.

Фото 2.
Позвоночник здорового ребёнка постепенно приобретает S-образную форму (как у взрослого человека) только после года. Сначала в возрасте от 2-х до 4-х месяцев начинает формироваться шейный лордоз – выгиб шейного отдела позвоночника вперёд. Этот естественный процесс происходит, когда ребёнок, лёжа на животе, поднимает головку. К возрасту 6 месяцев у него формируется поясничный лордоз. Примерно на 7 месяце у ребёнка формируется грудной кифоз (изгиб позвоночника назад), как последствие того, что спинка малыша слегка искривляется, когда он начинает садиться. Все эти изменения способствуют правильному формированию костно-мышечной системы ребёнка и строению тела.
В позвоночнике человека возможны движения: сгибание (наклоны вперёд) и разгибание (выпрямление) вокруг фронтальной оси. Отведение и приведение (наклоны в стороны) вокруг сагиттальной оси. Вращение туловища (скручивание, ротация, поворот вправо и влево) вокруг вертикальной (продольной) оси. Объём и направление движений в каждом из отделов (шейный, грудной, поясничный) позвоночного столба неодинаковы.
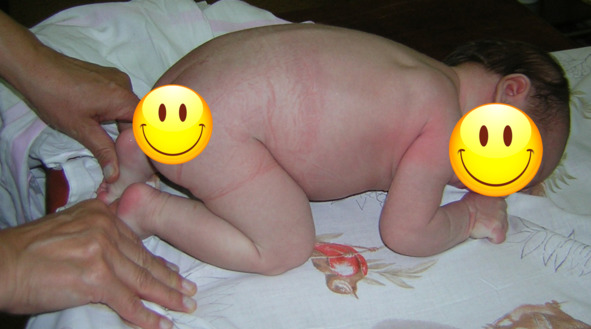
Фото 3. Сгибательная (флексорная) поза новорождённого ребёнка.
Фото 4. «Потягушечки-порастушечки» – так приговаривают взрослые, наблюдая потягивания малыша.

Фото 5. Разгибание позвоночника здорового ребёнка.
Шейный отдел позвоночного столба является наиболее подвижным в связи с большой высотой межпозвоночных дисков и расположением суставов, чьи поверхности позволяют производить в них скольжение. В шейном отделе позвоночника суставы выполняют следующие движения: сгибание, разгибание, боковое сгибание с вращением (т.е. боковое сгибание не может произойти без элемента вращения и наоборот).

