
Полная версия
Медицина для умных. Современные аспекты доказательной медицины для думающих пациентов
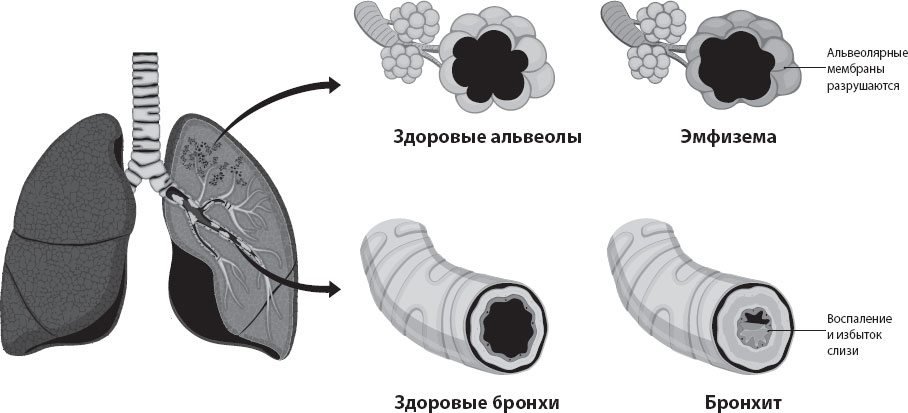
Чтобы излечиться от ХОБЛ, в первую очередь, необходимость бросить курить. Препараты второстепенны.
И ХОБЛ, и астма диагностируются с помощью спирометрии – измерения легочного объема и скорости выдыхания. Астма ставится либо при сужении, либо при расширении бронхов под воздействием препаратов.
ХОБЛ диагностируется по снижению индекса Тиффно. Он показывает, сколько процентов легочного объема пациент может выдохнуть за первую секунду.
Большую роль в постановке диагноза играет анамнез. Так, например, у двадцатилетнего пациента, который курит 2 года, вряд ли будет ХОБЛ. Но у него может быть тяжелая астма с необратимой обструкцией. Основное отличие астмы от ХОБЛ в том, что при астме есть гиперактивность дыхательных путей, а ХОБЛ – это необратимая обструкция. Сложности начинаются, когда врач сталкивается с необратимой обструкцией у пациента с астмой или с частично обратимой у пациента с ХОБЛ.
Во всем мире увеличивается количество пациентов с астмой. Это связано с тем, что мы живем в эпоху сверхчистой гигиены, у нас очень мало контактов с внешним миром. И поэтому, когда мы все-таки встречаемся с аллергенами, наш организм часто реагирует формированием сенсибилизаций. А поскольку мы живем в больших городах с плохой экологией, то это и приводит к массовым аллергическим заболеваниям.
Существует гигиеническая теория развития аллергии. Она гласит, что, если ребенок с младенчества будет соприкасаться с аллергенами, аллергии не будет. До года ребенок должен познакомиться с большим количеством продуктов, а также общаться с животными, больше бывать на природе, чтобы в дальнейшем не сформировалась аллергия.
Но и с астмой, и с ХОБЛ можно и нужно жить комфортно.
В первую очередь, в обоих случаях необходимо наблюдение у врача. Хотя бы у врача общей практики. Но, если заболевание уже запущено, то у пульмонолога. Обе болезни могут выходить из-под контроля. И в том, и в другом случае врач знает, что нужно сделать, когда это произойдет. Например, пациенты с астмой принимают сальбутамол – бронхорасширяющий ингалятор кратковременного действия – не чаще, чем два раза в месяц. Некоторые употребляют его каждый день, что является опасным симптомом, так как это уже один из признаков отсутствия контроля над течением заболевания. Поэтому врач должен назначить лечение, при котором бронхорасширяющих препаратов короткого действия не будет. Мы не всегда можем залезть в бронхи и посмотреть, сколько сейчас аллергических клеток сидит внутри. Но мы всегда это оцениваем позже – по симптомам, по мокроте, по функции дыхания, по специальным маркерам. И в случае наличия признаков какого-то воспаления задача врача – его убрать. Это справедливо и для астмы, и для ХОБЛ.
Для пациента с астмой самое главное – прием препаратов и образ жизни. Он должен знать, что ему надо избегать провоцирующих факторов – курения, пассивного курения, вдыхания различных загрязняющих веществ, аллергенов, стресса, изжоги. Да, даже попадание небольшого количества кислот из желудка в верхние дыхательные пути, может вызвать приступ и привести к потере контроля над течением заболевания. Также, появлению астмы способствует лишний вес, прием бета-блокаторов, сырость.
Для пациентов с ХОБЛ все это тоже справедливо. Но, кроме обязательного отказа от курения, пациентам с ХОБЛ необходима физическая нагрузка. У них часто снижена физическая активность из-за атрофии скелетной мускулатуры. Пациент с ХОБЛ должен обязательно получать серии физических нагрузок, каждый день, как лечение. Например, он должен проходить от 2 до 10 км в день, делать зарядку, заниматься с гантелями. Также очень важно контролировать вес. И, конечно, нельзя впадать в стресс, так как он может явиться причиной обострения обструктивной болезни легких.
Тяжелый пациент с ХОБЛ должен быть опекаем целой врачебной командой – пульмонологом, кардиологом, терапевтом, диетологом, специалистом по спортивной медицине, психологом, наркологом, специалистом по остеопорозу.
Бросаем курить
Первое проявление ХОБЛ возникает через 20 лет курения по одной пачке в день. А серьезное развитие болезни начнется через 30–35 лет после курения одной пачки в день. При такой ситуации в 60 лет пациент может стать инвалидом.
Процент успеха самостоятельного бросания курить – это 10 %. 90 % остаются курильщиками.
Как уже было сказано, единственный способ снизить риск ХОБЛ – бросить курить. Но это очень трудно сделать, так как зависимость от курения сравнима с зависимостью от героина и кокаина. Легкие наркотики – марихуана, ЛСД, экстази – гораздо слабее, чем никотин. Поэтому, когда курильщик говорит, что он не может сам бросить курить, он действительно не может бросить. Не нужно думать, что у него нет силы воли.
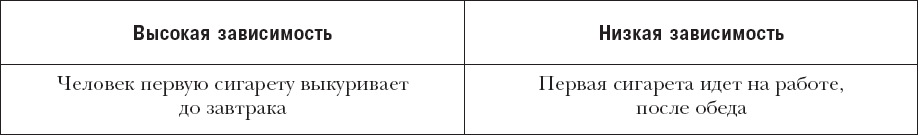
Процент успеха самостоятельного бросания курить – это 10 %. 90 % остаются курильщиками.
Существует много методов борьбы с никотиновой зависимостью. И даже просто разговор врача с пациентом о том, что надо бросать курить, может иметь последствия.
Для начала надо понять степень зависимости от курения.
Первое, что должен сделать человек, решивший для себя, что он бросает курить, – это решить для себя, что он бросает курить. Если такое решение созрело, то он уже на полшага приблизился к победе. Нужно выбрать день отказа от курения и как следует к нему подготовиться. Соответственно, это не может быть завтра. Подготовка заключается в том, что человек составляет список триггеров, которые вызывают желание закурить. Это то, с чем ассоциируется курение, – стресс, кофе, футбольный матч, бокал пива, секс, обед. Поэтому в первую очередь надо избавиться от триггеров, которые напоминают о сигарете. Например, кофе заменить на чай, не пить алкоголь (он усиливает тягу к сигарете), не ходить в магазины, где всегда покупал сигареты. Если человек в этот момент находится в стрессе, то, по назначению врача, он должен получить антидепрессанты и противотревожные препараты.
Никотин дает организму ощущение спокойствия. Он вырабатывает дофамин – нейромедиатор удовлетворения. Поскольку мы все сегодня живем в состоянии тревожности, то курение оказывается легким противотревожным препаратом. Поэтому при отказе от курения очень важно принимать антидеприссанты или противотревожные препараты, если есть такая потребность. Через какое-то время мозг приучается жить без тревоги и депрессии, адекватно реагирует, у человека уже появляется внутренняя «батарейка», которая поддерживает его. И позже, убрав антидепрессанты, мы можем самостоятельно поддерживать уровень счастья и удовольствия.
Если у человека есть хроническая боль – беспокоят суставы, спина или ноги, то дискомфорт может усилиться на фоне отказа от курения. Поэтому врач должен в этот момент подобрать препараты от боли.
Жвачка и пластырьОчень популярна и эффективна никотинозаменительная терапия. Никотин вводится в организм безопасным способом – через пластырь, жвачку, ингалятор или спрей. Поскольку, как мы уже говорили, никотин дает нам ощущение спокойствия и удовольствия, благодаря выбросу дофамина, отсутствие сигареты приводит к никотиновому голоду. Нет дофамина – нам плохо. Поэтому для получения необходимой дозы никотина рекомендуется использовать сразу два способа никотинозаменительной терапии – пластырь и либо ингалятор, либо жвачку. Но у этих подходов есть один минус – пластырь и жвачка идут в больших дозах. Поэтому люди с физической зависимостью, которые не много используют никотина, могут получить передозировку с тошнотой, головокружением, онемением в руках. То есть пластырь подходит для тех, кто курит 20 сигарет в день. Для тех, кто курит меньше, ситуация сложнее.
ВарениклинВарениклин стимулирует наш мозг на выброс дофамина. Он также блокирует восприимчивость организма к никотину. Если на фоне приема варениклина человек покурит, он ничего не почувствует. Удовольствия от курения получать не будет, но и тяги тоже не будет. Через три месяца он будет чувствовать себя хорошо, и уже его собственный никотин будет возбуждать рецепторы. Когда человек сразу бросает курение, за счет варениклина у него появляется много дофамина. Он действует на психологическую зависимость. Человек еще может покуривать сигареты и на фоне этого препарата, но не получит удовольствия от курения. Соответственно, в мозге сломается психологическая ассоциация между курением и удовольствием.
Варениклиин дает самый большой эффект отказа от курения – 90 % в течение 3 месяцев. Но 10 % останутся курильщиками навсегда. На сегодня это самый лучший результат, более эффективного средства еще не придумали.
Заставить человека бросить курить нельзя. Это должно быть его самостоятельным решением. Только работа в тандеме с врачом может привести к результатам.
Врачебные хитрости и «ужасы» кальяна
Врачи прибегают к различным способам убеждения. Так, одно из них – исследование возраста легких. Курящему пациенту предлагается пройти спирометрию. Благодаря ее результатам можно посчитать, какого возраста легкие курильщика. Иногда это шокирует людей. Например, человек в 40 лет видит, что его легкие выглядят на 60 лет. После такого исследования многие задумываются: может быть все же стоит бросить курить? Иногда также работает КТ легких, когда врач вместе с пациентом внимательно рассматривает его легкие, ищет узелки и новообразования.
Страшные картинки, которые размещают на сигаретных пачках, тоже заставляют многих задумываться. Реклама сигарет практически везде запрещена. И сегодня люди, действительно, гораздо меньше курят.
Кальян является основной причиной заражения микобактерией – родственницей туберкулеза.
Тем, кто бросает курить, рекомендуется занять свое свободное время новым увлечением, чтобы руки не тянулись к сигаретам. Нужно найти что-то, что-то приносит положительные эмоции. Новое хобби, путешествия, а можно подарить себе вещь, о которой давно мечтал. То есть у процесса бросания курить должно быть позитивное подкрепление. Можно и нужно уделять много внимания спорту – велосипедные прогулки, плаванье, спортивная ходьба.
Табачные компании ощутили кризис своего бизнеса, поэтому они придумывают новые способы удержания людей. Так появились электронные сигареты. Они позиционируются как безопасное курение. Но мы не знаем, как на самом деле будет реагировать на них организм. Слишком мало времени прошло, чтобы делать выводы. По отзывам курящих людей, неприятное дыхание, кашель все равно сохраняются какое-то время. Позиция ВОЗ однозначна и неизменна – безопасного курения не существует. В легкие ничего лишнего попадать не должно, только чистый воздух!
Кальян, котором увлекаются люди, – это тоже дым. Да, он проходит через воду, но это тоже дым. И в организм попадают продукты окисления. А еще там много ароматических веществ, которые тоже непредсказуемо могут повлиять на легкие. Ароматические молекулы и эфиры крайне плохо воспринимаются бронхами. Они не умеют перерабатывать и выводить жироподобные субстанции, в том числе эфиры. Формируются капли, и когда человека вскрывают после смерти, то эти капли находят в легких.
Кроме этого, кальян передает множество инфекций. Колба не стерилизуется, и из-за этого во влажной среде размножается и передается микобактерия – родственник туберкулеза. Когда человек заражается ею, его состояние очень похоже на туберкулез. Но это не туберкулез. Лечение гораздо дольше. Человек пьет антибиотики 2–3 года, прежде чем выздоравливает.
О пневмонии
Ну и о пневмонии. Добром старом заболевании, от которого есть лекарства, но от него сегодня также умирают люди.
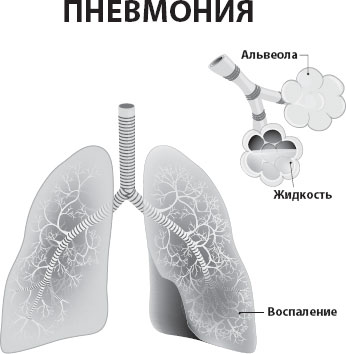
Начнем с определения – что же такое пневмония? Пневмония – острое инфекционное заболевание нижних дыхательных путей, которая характеризуется так называемой внутрилегочной инфильтрацией. Это определение старой, классической, типичной пневмонии, о которой писал еще Боткин.
Вирусные пневмонии не требуют назначения антибиотиков. Бактериальная пневмония в легкой форме может быть бессимптомной и пройти самостоятельно, без лечения.
В легкие, которые представляют собой структуру воздушных мешочков, где происходит газообмен, приходят бактерии, и на этих бактерий набрасываются клетки воспаления. Это приводит к формированию инфильтрата, в результате чего клетки крови переходят внутрь альвеол. И во время борьбы с бактериями легкие в одном месте заполняются плотной жидкой средой.
Есть еще атипичная пневмония. Она была описана позже и была связана с инфекциями от попадания патогенов – хламидий, микоплазмы, легионеллы. Иногда воспаление вместо того, чтобы идти внутри альвеолы, идет снаружи ее. Это тоже необычное течение. Ну и, наверное, к атипичной пневмонии можно отнести вирусную пневмонию.
Среди ученых всего мира шел долгий спор, существует вирусная пневмония или ее нет? Этот спор был разрешен во время последней эпидемии гриппа H1N1, во время которой признали, что гриппозная пневмония существует. На мой взгляд, сегодня мы окончательно убедились, что пневмония бывает не только бактериальная, но и вирусная.
У нас нет сомнений, что коронавирусная инфекция тоже вызывает вирусную пневмонию. И она протекает совершенно иначе, с другими последствиями, нежели классическая.
Бактериальная пневмония чаще всего протекает в легкой форме, потому что люди начинают принимать антибиотики и легко выздоравливают. В современном мире даже идет дискуссия, а надо ли лечить такое заболевание (пневмонию легкой степени тяжести)? Есть специальные тесты, которые выявляют степень тяжести бактериальной пневмонии. И если результаты показывают минимальное воспаление, то антибиотики не дают, пациенты прекрасно выздоравливают и без них. Стоит сказать, что такой подход пока не нашел своего признания и не указывается ни в российских, ни в международных рекомендациях.
Одна из самых тяжелых пневмоний – пневмококковая, она же и самая частая у взрослых. Пневмококк может распространяться сквозь альвеолы и давать распространенную пневмонию с поражением вплоть до целого легкого. Особенно тяжело она проходит у людей в возрасте 65+, при наличии таких заболеваний, как астма, ХОБЛ, сердечная недостаточность, сахарный диабет, ожирение, почечная и печеночная недостаточность, аутоиммунное заболевание, иммунодефицит. Любая патология осложняет течение пневмонии. А наличие нескольких патологий многократно утяжеляет, и может привести к летальному исходу.
Пневмококковая инфекция и вакцинация
Пневмококковая пневмония дает высокую температуру, красную мокроту, слабость, боль в груди, сильный кашель, интоксикацию. В ситуации с тяжелой пневмонией надо всегда искать конкретных возбудителей, лечить наобум здесь нельзя. И вот именно из-за того, что вовремя не находят возбудителя конкретной пневмонии, человек может умереть. Несмотря на банальность заболевания, бывают тяжелые пациенты с плохой микрофлорой, которая не всегда поддается лечению.
Вакцинация от пневмококка – один из способов снижения заболеваемости и смертности. Сегодня активно применяются 13-валентная и 23-валентная вакцины.
Первой появилась 23-валентная вакцина, в которой находятся 23 варианта пневмококка. А их всего живет на этом свете около 100. Для вакцины выбраны наиболее актуальные, патогенные, агрессивные штаммы пневмококка. 23-валентная вакцинация – полисахаридная, повторять ее надо раз в пять лет.
13-валентная вакцина – конъюгированная на дифтерийном токсине[1]. Наличие конъюгата позволяет сформировать более мощный иммунный ответ, хотя там всего 13 штаммов. И считается, что если взрослому человеку лишь однажды ввести такую вакцину, то создается иммунитет на всю жизнь.
Самым тяжелым пациентам вводится 13-валентная вакцина и через год 23-валентная. И считается, что этого достаточно.
Показания к вакцинации – детский возраст, пожилой возраст, а также хронические заболевания легких, ХОБЛ, курение.
Гриппозная пневмония
Следующая по популярности – гриппозная пневмония. Она обладает большими возможностями предотвращать осложнения. Но сейчас гриппозная пневмония отошла на второй план, так как менее агрессивна, чем коронавирусная. Хотя стоит помнить, что гриппозная пневмония – это всегда показание для госпитализации.
В отличие от коронавирусной пневмонии, при гриппозной в лечении не используются гормоны. При гриппе происходит присоединение вторичной инфекции, чаще всего стафилококковой. А вот коронавирус гораздо реже замечен во вторичной бактериальной инфекции.
От гриппа тоже есть вакцины, но к ним много вопросов, так как они не дают 100 % защиту. И хотя вокруг идет много споров, но врачебное сообщество склоняется к тому, что вакцинация все же должна проводиться. Сейчас создаются новые универсальные вакцины от гриппа. И лично я выступаю за вакцинацию от гриппа.
Коронавирус – это новая инфекция, но чем-то напоминает коронавирус 1 типа, который закончился в виде локальной вспышки в 2006–2008 годах в Китае. У него летальность была гораздо больше – 30 %.
Сегодняшняя коронавирусная пневмония – это родственник той пневмонии. Болезнь более коварная, она распространяется от бессимптомных носителей, заражает большее количество людей, а летальность ниже – от 2 до 50 % в зависимости от возраста и сопутствующих заболеваний.
Самый главной фактор риска – возраст и наличие сердечно-сосудистых заболеваний. Дальше идет сахарный диабет. Астма не является фактором риска. У большинства пациентов-астматиков коронавирусная инфекция протекает в легкой форме, похожа на грипп. Однако бывает по-всякому. Иногда на вторую неделю пациент попадает в больницу с тяжелой одышкой, тогда это считается тяжелым течением болезни. Если совсем не повезет – подключают к ИВЛ. Летальный исход для тяжелых форм коронавирусной пневмонии – 50 %. Много? Безусловно. Но просто для сравнения: гриппозная пневмония дает точно такие же тяжелые летальные последствия, но, к счастью, встречается реже.
На сегодняшний день можно с уверенностью говорить о больших успехах в лечении и профилактике коронавирусной инфекции. Активно идет прививочная компания, вакцины широко доступны и просты в применении. В лечении также совершено несколько прорывов, которые позволяют снизить летальность от тяжелой коронавирусной пневмонии. Вот-вот ожидается выход на рынок серии лекарств, которые не только помогают бороться с воспалением, но действуют непосредственно на вирус, помогая его нейтрализовать и замедляя его размножение.
Раздел 3
Гастроэнтерология
Автор: Алексей Парамонов, гастроэнтеролог, терапевт, кандидат медицинских наук
Этот раздел про общую гастроэнтерологию – жизнь желудочно-кишечной трубки в организме.
На продолжительность жизни влияют преимущественно онкологические заболевания этих органов, способ уберечься от которых рассмотрен в соответствующей главе.
Здесь мы поговорим о том, как нашу долгую жизнь прожить еще и, по возможности, счастливо. Вы спросите: «Где счастье, а где – желудок? Сравнил!» Однако, уверяю вас, если в животе вечно что-нибудь болит, то голова думает не о прекрасном, а о качестве пищеварения. Это сильно мешает ощущению счастья.
Больше всего нарушают нам здоровье дисбактериоз, глисты и лямблии. Правда, в большей степени психическое, поскольку причиной недомоганий они бывают достаточно редко. Эрудированный читатель мне возразит, что дисбактериоза вовсе не бывает. Это не совсем так.
Дисбактериоз?! И это в доказательной-то медицине?
Он бывает. Но, конечно, не в качестве диагноза. И анализы на него сдавать смысла нет. Парадокс в этом утверждении есть только на первый взгляд. Если мы отойдем от «советского» восприятия «дисбактериоза», мы за этим термином увидим многое.
Итак, «советский дисбактериоз» – это состояние общей неудовлетворенности пищеварением с поносами, запорами, вздутием и другими симптомами, подтвержденный изменениями в «анализе на дисбактериоз». В нем может быть мало лакто- и бифидобактерий, кишечная палочка в нем оказывается гемолизирующей и неправильной, в худших случаях находят клебсиеллу и золотистый стафилококк. Проблема этого диагноза и анализа – в нулевой повторяемости результатов исследования кала на дисбактериоз. Анализ изучает примерно 20 бактерий из нескольких тысяч в кишечнике и отражает скорее температуру в лаборатории и питательность среды для роста бактерий. А симптомы? Они вызваны чем угодно, от целиакии до раздраженной кишки. Но «советский дисбактериоз» не так прост. Если классический анализ не работает, мы применим масс-спектрометрию по Осипову. Это анализ крови на «дисбактериоз». Анализ видит уже несколько сотен бактерий, но в крови. И стоит гораздо дороже анализа на дисбактериоз. Этим его достоинства исчерпываются. Метод высокотехнологичный, дорогой, одобрен Росздравнадзором, его выполняют в научных институтах. Недостаток один – этот набор полосочек в анализах не отражает ничего, что можно соотнести с клинической медициной. И место ему там же, где и предшественнику, – в архиве Остапа Ибрагимовича Бендера.

Снизить риск диареи при приеме антибиотиков можно, одновременно назначив препарат сахаромицетов (в России это энтерол).
Тем не менее, хотя дисбактериоза и не бывает, болезни, связанные с нарушением кишечной флоры, нередки и, случается, принимают затяжные и даже опасные для жизни формы.
В первую очередь, это антибиотикассоциированная диарея и ее более тяжелые варианты – антибиотикассоциированный колит и псевдомембранозный колит. Это нередкое явление. В момент приема антибиотиков и вскоре после него расстройства стула возникают почти у 10 % пациентов. В большинстве случаев проблема решается сама.
Такая рекомендация, например, вошла в Европейский консенсус Маастрихт V – при лечении хеликобактерной инфекции антибиотиком следует добавлять сахаромицеты. У небольшой части пролеченных антибиотиком диарея становится затяжной и иногда приобретает очень тяжелые формы, когда в кишечнике образуются язвы. Тяжелое течение болезни более вероятно у пожилых, при многократных курсах антибиотиков, у пациентов, ослабленных тяжелыми хроническими заболеваниями, после операций, например, после протезирования суставов. Такое развитие событий обусловлено тем, что большинство антибиотиков неселективно влияют на десятки разных бактерий, но не затрагивают Clostridium difficile – этот микроб в норме живет в кишечнике, и его вредоносный потенциал сдерживается остальными представителями кишечной флоры. Когда контроль над ним утрачен, клостридий производит токсины, повреждающие кишку. Токсины можно и нужно определять в анализе кала и помнить, что отрицательный результат не гарантирует отсутствия клостридиального колита, а посев на наличие клостридия так и вовсе не имеет смысла – микроб определяется в норме. Вот этот – всем дисбактериозам дисбактериоз. От него и умереть можно, если вовремя не распознать и не начать лечить. Обычно с ним удается справиться антибиотиками, активными против клостридия, – метронидазолом, ванкомицином, рифаксимином, фидаксомицином. При тяжелом рецидивирующем течении и неэффективности лекарств единственный действенный метод – трансплантация кала от здорового донора.
Избыточный рост бактерий в тонкой кишке, или СИБР
Близка к дисбактериозу ситуация избыточного роста бактерий в тонкой кишке (СИБР). Обычно в тонкой кишке бактерий очень мало, они все живут в толстой. В некоторых ситуациях они проникают туда и размножаются, сбраживая кишечное содержимое. Проявление – газообразование и понос. Лучшая питательная среда для бактерий – сахар, поэтому синдром избыточного роста можно провоцировать злоупотреблением углеводами – хлебом, сахаром, виноградом и т. д. К СИБР предрасполагают сахарный диабет и ожирение. Возможный механизм – обратный заброс содержимого толстой кишки в тонкую при функциональных заболеваниях толстой кишки. Для инструментальной диагностики синдрома используют несколько разновидностей дыхательных тестов – дают выпить раствор сахаров и смотрят прирост водорода в выдыхаемом воздухе. Тест не слишком точный. Точный – поместить трубку в тонкую кишку и взять ее содержимое. Сами понимаете, желающих получить такие ощущения немного. Поэтому диагностика чаще клиническая – ограничение углеводов, в крайнем варианте это FODMAP-диета, жестко ограничивающая некоторые углеводы, бобовые и ряд других продуктов. Долго применять ее неприятно и не полезно. Еще нередко назначают кишечный септик рифаксимин, и, если он дает значительное улучшение самочувствия, диагностируют синдром избыточного роста и лечат периодическими курсами рифаксимина дальше.












