Полная версия
ИЭМК: просто о сложном, сложно о простом, и что с этим делать
За счет того, что в ИЭМК пациента уже имеется часть информации, время на сбор и фиксирование данных об анамнезе заболевания – среднее, степень детализации – средняя или высокая.
3 вариант
Пациент повторно обратился с данным заболеванием к конкретному врачу медицинской организации, в его ИЭМК имеются полные сведения об анамнезе данного заболевания.
В случае, если на текущем приеме врач не выяснил у пациента никакой принципиально новой информации, ему остается только сформировать данный блок информации, необходимый для включения в протокол осмотра, на основании уже имеющихся данных об анамнезе заболевания в ИЭМК пациента.
Если же получена новая информация, врач фиксирует ее в МИС в объеме, достаточном для дальнейшего использования при определении тактики лечебно-диагностического процесса.
Время на сбор данных об анамнезе заболевания – минимальное, степень детализации – средняя или высокая.
Для фиксирования информации по анамнезу заболевания в структурированном виде могут использоваться сведения, перечисленные ниже.
1. История развития данного заболевания.
2. Лечебно-диагностические мероприятия по данному заболеванию.
Пример данных, необходимых для описания анамнеза заболевания в структурированном виде, представлен на схеме (Рисунок 4).
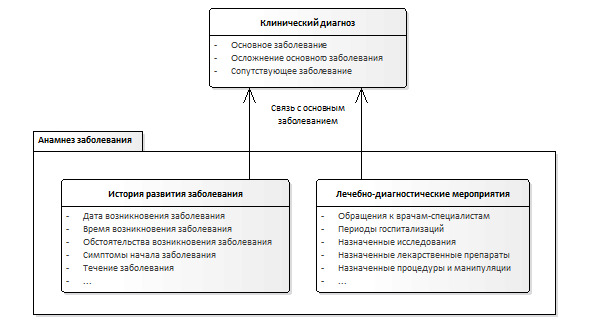
Рисунок 4. Данные для структурированного описания анамнеза заболевания
История развития заболевания – часть сведений анамнеза заболевания о динамике развития заболевания, формируемая, как правило, со слов пациента.
Информация об истории развития заболевания в структурированном виде может включать следующие сведения, перечисленные ниже.
1. Дата возникновения заболевания – то есть дата, указанная пациентом в качестве точки отсчета в истории развития заболевания.
Может быть только одна дата в истории развития конкретного заболевания. Она может измениться в дальнейшем при уточнении пациентом, его родственниками, другими врачами.
Следует учесть, что иногда (особенно при позднем обращении), пациент затрудняется назвать точную дату возникновения заболевания, указывая при этом примерные формулировки – «пару недель назад», «около месяца назад» и т. д.
В этом случае, если врач считает необходимым указать дату, он рассчитывает ее, исходя из формулировки, озвученной пациентом. В системе для фиксирования такой даты может быть предусмотрен признак «ориентировочная дата начала заболевания».
2. Время возникновения заболевания – максимально возможная конкретизация пациентом точки отсчета развития заболевания.
Особенно важна данная информация, если пациент предъявил жалобы, характерные для угрожающих жизни состояний (боли в области сердца, боли в животе, и др.), а также при полученных травмах.
3. Обстоятельства возникновения заболевания – один или несколько факторов, по мнению пациента, способствовавших возникновению и развитию заболевания.
В МИС может быть предусмотрен справочник для фиксирования данной информации. Данная информация может помочь врачу в определении этиологии (природы) заболевания.
Примеры значений:
– нарушение диеты;
– переохлаждение;
– физическая нагрузка;
– контакт с инфекционным больным;
– психоэмоциональный фактор и т. д.
4. Симптомы начала заболевания – описание пациентом ощущений и переживаний в момент впервые осознанного нарушения состояния здоровья.
Могут совпадать полностью или частично с жалобами, предъявленными на момент осмотра врачом, а могут быть совершенно иными.
Данная информация необходима для ограничения круга поиска возможных причин нарушения здоровья.
Примеры значений:
– повышенная температура;
– боли в животе;
– тошнота;
– расстройство стула и т. д.
5. Течение заболевания – характеристика пациентом своих ощущений и переживаний в период от начала возникновения заболевания до момента обращения к врачу.
Информация о течении заболевания позволяет врачу сделать предварительный вывод о текущей фазе заболевания – латентном периоде, острой фазе и т. д.
Лечебно-диагностические мероприятия (в контексте анамнеза заболевания) – часть сведений анамнеза заболевания о мероприятиях лечебно-диагностического процесса по конкретному заболеванию пациента, состоявшихся (или запланированных) медицинским персоналом одной или нескольких медицинских организаций в период от начала заболевания до момента обращения к врачу.
Эта информация необходима врачу для ознакомления с предпринятыми мерами по диагностике и лечению заболевания, с которым обратился пациент, понимания, насколько они были эффективными, и какие действия, с учетом данной информации, следует предпринять далее.
Как уже было отмечено выше, источником данной информации может являться как сам пациент, так и медицинский персонал (в том случае, когда соответствующие записи, сделанные медицинским персоналом, имеются в ИЭМК пациента).
На момент обращения пациента к врачу в ИЭМК пациента могут содержаться сведения по данному блоку информации, включающие:
– обращения к врачам-специалистам по поводу данного заболевания;
– госпитализации по поводу данного заболевания;
– результаты лабораторных и инструментальных исследований;
– назначенные лекарственные препараты, процедуры и т. д.
Необходимо учитывать, что часть лечебно-диагностических мероприятий, запланированных и назначенных пациенту по данному заболеванию ранее, могли остаться невыполненными.
Для отслеживания состояния назначенных мероприятий может быть использована статусная схема назначений (подробно рассматривается во второй главе).
Результаты диагностики, с которыми врач может ознакомиться по состоявшимся диагностическим мероприятиям, вынесены в отдельный блок ИЭМК.

Рисунок 5. Пользовательские показатели блока Анамнез заболевания
Подведем итоги по пользовательским показателям данного блока ИЭМК (Рисунок 5).
Степень структурированности информации:
а) история развития заболевания – 6 (из 10);
б) лечебно-диагностические мероприятия – 6—9 (из 10), при этом:
6—7 – источником данной информации является пациент;
8—9 – источником данной информации является ИЭМК.
Значимость в лечебно-диагностическом процессе:
а) история развития заболевания – 8 (из 10);
б) лечебно-диагностические мероприятия 7 (из 10).
Степень достоверности клинической информации:
а) история развития заболевания – 6—7 (из 10), при этом:
6 – источником данной информации является пациент;
7 – источником данной информации является ИЭМК;
б) лечебно-диагностические мероприятия – 7—9 (из 10), при этом:
7 – источником данной информации является пациент;
8—9 – источником данной информации является ИЭМК.
Доля времени на фиксирование информации в МИС – 1—2 (из 10), при этом:
1 – незначительный объем информации, необходимый для фиксирования в ИЭМК, например – у впервые обратившихся пациентов. Другой вариант – большая часть информации уже имеется в ИЭМК.
2 – значительный объем информации, необходимый для регистрации в ИЭМК, при этом сведения в ИЭМК по данному блоку отсутствуют, или имеются в недостаточном объеме.
3. Анамнез жизни
Эпиграф 5
У Ивана выспросили решительно все насчет его прошлой жизни, вплоть до того, когда и как он болел скарлатиною, лет пятнадцать тому назад. Исписав за Иваном целую страницу, перевернули ее, и женщина
в белом перешла к расспросам о родственниках Ивана.
Началась какая-то канитель: кто умер, когда, да отчего, не пил ли, не болел ли венерическими болезнями, и все в таком же роде.
(Михаил Булгаков. Мастер и Маргарита)
Выслушав жалобы пациента, собрав информацию об анамнезе заболевания, врач переключается на детальный анализ событий, произошедших (и происходящих в данный момент) в жизни пациента.
Также, как и поэту Ивану Бездомному из известного романа, большинству пациентов вопросы врача на данную тему часто кажутся бессмысленными, непонятными, а иногда – и неприятными, вызывающими злость и раздражение (например, вопросы о вредных привычках, социальном статусе и т. д.).
Многие из пациентов предпочли бы, чтобы вместо долгих расспросов, особенно при первичных обращениях, врач не терял бы времени на долгие беседы, а направил бы на различные исследования и поскорее назначил лечение.
Так что, помимо того, что часть информации будет пациентом передана некорректно из-за значительной давности некоторых прошедших событий, часть данных будет искажена пациентом из-за попытки выглядеть лучше, чем есть на самом деле, а часть – вообще скрыта.
Cведения в данном информационном блоке, однократно занесенные в ИЭМК конкретным врачом, становятся в дальнейшем доступными для всех других врачей2, участвующих в лечебно-диагностическом процессе по данному пациенту, поэтому их повторное фиксирование в МИС не требуется.
Сведения об анамнезе жизни могут дополняться при новых визитах пациента в случае получения врачом от него новых сведений – например, перемены места работы, случаев выявления хронических заболеваний у родственников, изменению бытовых условий и других данных, представляющих клиническую ценность для врача.
Здесь необходимо сделать оговорку – не все разделы анамнеза жизни в равной степени интересны всем врачам.
Некоторые данные (например, из аллергологического анамнеза) – интересны всем врачам без исключения, а часть данных представляет интерес только для врачей, в чью область компетенции входит эта информация.
Так, данные трудового анамнеза будут в первую очередь интересны врачам-профпатологам, данные иммунологического анамнеза – врачам-педиатрам и инфекционистам и т. д.
Анамнез жизни – совокупность сведений о событиях из жизни пациента, имеющих клиническое значение для конкретных врачей, выполняющих определенные роли в клинико-диагностическом процессе.
Источником информации о сведениях по анамнезу жизни (также, как и о сведениях об анамнезе заболевания) для врача, ведущего прием, может являться как сам пациент, так и данные его медицинской карты (бумажной или электронной).
Учитывая масштабность и вариативность данных, которые могут быть использованы для структурированного описания анамнеза жизни, в данном разделе представлено верхнеуровневое описание отдельных блоков информации анамнеза жизни, таких, как:
– биологический анамнез;
– семейный анамнез;
– иммунологический анамнез;
– аллергологический анамнез;
– наследственный анамнез;
– специфический анамнез;
– трудовой анамнез;
– жилищно-бытовой анамнез;
– социальный анамнез.
Пример данных, необходимых для описания анамнеза жизни в структурированном виде, представлен на схеме (Рисунок 6).

Рисунок 6. Данные для структурированного описания анамнеза жизни
Биологический анамнез
Биологический анамнез – это совокупность сведений о состоянии развития ребенка в различные периоды онтогенеза.
Источником информации о сведениях по биологическому анамнезу для врача, ведущего прием, могут являться как родственники ребенка, так и данные его медицинской карты (бумажной или электронной).
Необходимо уточнить данное выше определение по источнику информации для данного блока.
В первую очередь – это бумажная или электронная медицинская карта ребенка. Другим источником информации выступает мать, или другой близкий родственник ребенка.
Также, как и во всех случаях получения данных непосредственно от пациента, получение данных от родственников пациента имеет более низкую степень достоверности информации, чем полученной информации от других врачей.
Для фиксирования информации по биологическому анамнезу в структурированном виде могут быть использования сведения, характеризующие состояние ребенка в различные периоды онтогенеза.
1. Антенатальный период – включает сведения о состоянии матери во время беременности и других факторах, которые могли оказать влияние на ребенка до его рождения:
– токсикозы первой и второй половины беременности;
– угрозы прерывания беременности;
– хирургические вмешательства во время беременности;
– вирусные заболевания во время беременности;
– профессиональные вредности у родителей и другие.
2. Интранатальный период – включает сведения об особенностях процесса родоразрешения как со стороны матери, так и со стороны ребенка:
– характер течения родов;
– акушерские пособия;
– кесарево сечение;
– состояние ребенка при рождении и другие.
3. Ранний неонатальный – включает сведения о состоянии ребенка и матери в первую неделю после родов:
– состояние ребенка при выписке из роддома;
– состояние матери при выписке из роддома;
– срок прикладывания к груди;
– состояние лактации у матери;
– время отпадения пуповины и другие.
4. Поздний неонатальный – включает сведения о состоянии здоровья новорожденного со второй по четвертую неделю после рождения:
– наличие и проявления родовой травмы;
– недоношенность;
– гемолитическая болезнь новорожденного;
– особенности грудного вскармливания;
– перевод на искусственное вскармливание и другие.
5. Постнатальный – включает сведения о состоянии здоровья ребенка в различные периоды его жизни (до одного года, с года до трех лет и т. д.):
– острые инфекционные заболевания;
– наличие рахита;
– наличие анемии;
– наличие диатеза и других заболеваний.
Сведения в данном разделе анамнеза жизни представляют интерес в первую очередь для врачей-педиатров при формировании плана наблюдения за ребенком, составлении плана лечебно-диагностических мероприятий в случае заболевания ребенка, а также учитываются при определении ребенка в детское образовательное учреждение.
Часть данных в биологическом анамнезе заполняется, как правило, врачами акушерами-гинекологами женских консультаций и родильных домов (сведения об антенатальном и интранатальном анамнезе), остальные данные биологического анамнеза фиксируются врачами-педиатрами детских поликлинических отделений.
При наличии достаточного объема данных для фиксирования информации по всем разделам биологического анамнеза (за исключением постнатального), сведения фиксируются в ИЭМК однократно и не требуют актуализации.
Информация об особенностях постнатального периода ребенка актуализируется во время визитов ребенка к врачу-педиатру при необходимости.
Подведем итоги по пользовательским показателям биологического анамнеза для врачей-специалистов, использующих сведения данного блока ИЭМК в лечебно-диагностическом процессе (Рисунок 7).
Степень структурированности информации – 7 (из 10).
Степень достоверности информации – 8—9 (из 10).
Значимость в лечебно-диагностическом процессе – 8 (из 10).
Доля времени на фиксирование информации в МИС – 1 (из 10).

Рисунок 7. Пользовательские показатели блока Биологический анамнез
Семейный анамнез
Семейный анамнез представляет собой сведения, характеризующие семью, в которой находится наблюдаемый в медицинской организации ребенок.
Источником информации о сведениях по семейному анамнезу для врача, ведущего прием, помимо данных в бумажной или электронной медицинской карте являются родители (свои, или приемные), а также родственники ребенка или его законные представители.
Для фиксирования информации по семейному анамнезу ребенка в структурированном виде могут использоваться сведения, перечисленные ниже.
1. Тип семьи – сведения о том, является ли семья родной, или приемной.
2. Состав семьи – характеристика полноценности семьи:
– полная;
– только мать;
– только отец;
– другие варианты (бабушки, дедушки, дяди, тети и т. д.).
3. Возраст родителей (родственников) – сведения о возрасте каждого из родителей или ближайших родственников.
4. Образование родителей (родственников).
5. Профессии родителей (родственников).
6. Психологический микроклимат в семье – характеристику взаимоотношений в семье ребенка:
– благоприятный;
– удовлетворительный;
– неблагоприятный.
7. Материальная обеспеченность семьи – характеристика благосостояния семьи:
– высокий уровень материального обеспечения;
– достаточный уровень материального обеспечения;
– низкий уровень материального обеспечения.
8. Санитарно-гигиенические условия – характеристика санитарно-гигиенических условий, в которых проживает ребенок:
– удовлетворительные;
– неудовлетворительные.
В целях объективности информации по последним трем разделам семейного анамнеза целесообразно получить данные, что называется «на месте», посетив ребенка (лучше без предупреждения) – например, в качестве активного посещения на дому.
Данная информация представляет интерес в первую очередь для врачей-педиатров, особенно – по «проблемным» детям, при взаимодействии с другими ведомствами, например, органами опеки.
Информация об особенностях семейного анамнеза при необходимости актуализируется во время визитов ребенка к врачу-педиатру.

Рисунок 8. Пользовательские показатели блока Семейный анамнез
Определим пользовательские показатели семейного анамнеза для врачей-специалистов, использующих сведения данного блока ИЭМК в лечебно-диагностическом процессе (Рисунок 8).
Степень структурированности информации – 6 (из 10).
Степень достоверности информации – 5—6 (из 10).
Значимость в лечебно-диагностическом процессе – 4 (из 10).
Доля времени на фиксирование информации в МИС – 1 (из 10).
Иммунологический анамнез
Иммунологический анамнез представляет собой комплекс сведений о всех случаях вакцинопрофилактики пациента, как плановой, так и по эпидемическим показаниям, а также сведений о медицинских отводах, противопоказаниях, и реакциях на прививки.
Источником информации о сведениях по иммунологическому анамнезу для врача, ведущего прием, являются, как правило, записи в электронной или бумажной медицинской карте.
Рассматривая в качестве источника данных родителей, родственников и законных представителей ребенка, необходимо в данном случае принимать в расчет невысокую степень достоверности информации.
Для фиксирования информации по иммунологическому анамнезу пациента в структурированном виде могут использоваться сведения, перечисленные ниже.
1. Дата выполнения вакцинации пациента.
2. Наименование прививки согласно Национальному календарю прививок.
3. Кратность вакцинации (ревакцинации) и их порядок – первая, вторая и т. д.
4. Наименование вакцины, использованной для вакцинации.
5. Реакция на прививку – сведения о реакции на вакцинацию, в том числе:
– повышение температуры более 40 градусов;
– отек и гиперемия в месте введения вакцины.
6. Поствакцинальные осложнения – сведения о поствакцинальных осложнениях:
– анафилактический шок;
– тяжелые генерализованные аллергические реакции;
– энцефалит;
– вакциноассоциированный полиомиелит;
– поражения ЦНС с проявлениями, приводящими к инвалидности;
– генерализованные инфекции, вызванные вакциной БЦЖ;
– артрит хронический, вызванный вакциной против краснухи.
7. Медицинские отводы – сведения об отводах от вакцинации, в том числе:
– срок медицинского отвода;
– причина (причины) медицинского отвода.
8. Противопоказания к вакцинации в стандартные сроки и по стандартной схеме – сведения об абсолютных, относительных и ложных противопоказаниях к вакцинации, в том числе:
8.1. Абсолютные (требующие медицинского отвода):
– иммунодефицитные состояния;
– противопоказания к введению БЦЖ;
– противопоказания для АКДС;
– противопоказания к введению живых вирусных вакцин;
– противопоказания к введению вакцин против гепатита В;
– острые заболевания;
– некоторые хронические заболевания.
8.2. Относительные (требующие особого подхода к выбору и методу применения вакцин):
– гемофилия;
– недавние оперативные вмешательства;
– переливание крови и препаратов крови.
8.3. Ложные (требующие отсрочки иммунизации):
– перинатальная энцефалопатия;
– стабильные неврологические состояния;
– анемии легкой и средней степени тяжести;
– дисбактериоз;
– аллергические заболевания;
– врожденные пороки развития в стадии компенсации.
Информация по данному блоку используется врачами-специалистами для оценки ситуации по инфекционным заболеваниям:
– рисков возникновения у пациента того, или иного инфекционного заболевания;
– прогнозу наиболее вероятной тяжести течения заболевания в случае его возникновения;
– прогнозу вероятных исходов заболевания – осложнений, перехода в хроническую форму и т. д.
Данные по иммунологическому анамнезу актуализируются после вновь выполненных вакцинаций.

Рисунок 9. Пользовательские показатели блока Иммунологический анамнез
Подведем итоги по пользовательским показателям иммунологического анамнеза для врачей-специалистов, использующих сведения данного блока ИЭМК в лечебно-диагностическом процессе (Рисунок 9).
Степень структурированности информации – 8 (из 10).
Степень достоверности информации – 6—9 (из 10), при этом:
6—7 – если источником сведений является пациент или его родственники;
8—9 – если источником данных является электронная, или бумажная медицинская карта.
Значимость в лечебно-диагностическом процессе – 7 (из 10).
Доля времени на фиксирование информации в МИС – 1 (из 10).
Аллергологический анамнез
Аллергологический анамнез – это совокупность сведений о всех случаях аллергических реакций конкретного пациента и их проявлений с момента рождения до момента текущего обращения к врачу.
Источником информации о сведениях по аллергологическому анамнезу для врача, ведущего прием, может являться как сам пациент, так и записи в электронной или бумажной медицинской карте.
Для фиксирования информации по аллергологическому анамнезу пациента в структурированном виде могут использоваться сведения, перечисленные ниже.
1. Вид аллергии:
– респираторная аллергия;
– лекарственная аллергия;
– лекарственная непереносимость;
– пищевая аллергия;
– пищевая непереносимость;
– инсектная аллергия;
– инфекционная аллергия.
2. Вид аллергического агента:
– аллергены пыльцы растений;
– бытовые аллергены;
– эпидермальные аллергены;
– инсектные аллергены;
– пищевые аллергены;
– лекарственные препараты
– грибковые аллергены.
3. Вид аллергена:
– береза;
– ива;
– полынь горькая;
– тимофеевка и другие.
4. Реакция на аллергические агенты:
– анафилактический шок;
– бронхиальная астма;
– аллергический ринит;
– крапивница и другие.
5. Степень проявления реакции на аллерген:
– высокая;
– средняя;
– умеренная.
6. Обстоятельства возникновения аллергии:
– в детском возрасте;
– после проведения вакцинации;
– после травмы/операции;
– воздействия внешнего фактора;
– прочие.
Информация по данному блоку необходима в первую очередь врачам-специалистам, работающих с пациентами, заболевания которых связаны с аллергическими реакциями.
Также сведения из данного раздела учитываются врачами-специалистами при составлении лечебно-диагностического плана по конкретному пациенту – назначении лекарственных препаратов, диеты, места санаторно-курортного лечения и т. д.
Информация об аллергологическом анамнезе актуализируется при визитах пациента к врачу, на которых он сообщает о новых случаях аллергических реакций, или при выявлении новых аллергических реакций во время медицинских вмешательств.



