
Полная версия
Женское здоровье. Большая медицинская энциклопедия
Чем чаще мама беседует с девочкой и чем доверительнее их беседы, тем больше гарантии, что девочка не пойдет по неправильному пути и сохранит свое женское здоровье.
Причем и в этом возрасте крики и угрозы только навредят в воспитании, девочка отдалится от родителей, замкнется в себе, может даже вообще уйти из дому. Надо учитывать, что в этом возрасте подростки вообще очень ранимы, а девочки особенно. У мальчиков, как правило, есть «стержень» внутри, который помогает противостоять крикам и ремню отца, сохранив свое «лицо» (хотя и мальчики тоже бывают разные). А девочки очень эмоциональны и ранимы, и неправильным поведением в это время можно навсегда отдалить от себя дочь, можно испортить ей будущую жизнь, поломав характер, можно просто сделать из дочери врага.
Отличие девочки еще в том (родители должны помнить это), что девочка навсегда привязана к семье, к матери и отцу и, даже выйдя замуж, родителей не забывает. Хотя, конечно, бывают и исключения из правил – нежные мальчики и слишком эмансипированные и независимые девочки.
Таким образом, видно, что половое развитие и половое воспитание в жизни девочки имеют огромное и первостепенное значение.
Развитие органов дыхания девочкиОрганы дыхания у детей не до конца сформированы, а также меньше по размеру, чем у взрослых.
Нос маленький, полости его недоразвиты, носовые ходы узкие (нижний носовой вход в первые месяцы жизни отсутствует совсем), слизистая нежная, богата сосудами. Поэтому у детей часты расстройства носового дыхания, существует опасность асфиксии, часты нарушения сна из-за этого.
Придаточные пазухи носа или отсутствуют, или очень малы, поэтому у детей раннего возраста в этих полостях очень редко бывают воспалительные процессы со слизистой носа (гайморитов у детей практически нет).
Зато слезно-носовой канал короткий, клапаны его недоразвиты, что благоприятно для попадания инфекций в слезные пути, причем протекают они упорно, трудно лечатся. Это так называемые дакриоциститы, в том числе дакриоцистит новорожденных.
Глотка у детей относительна узка, глоточные миндалины практически не выражены вначале, к концу первого года несколько увеличиваются, а в следующие годы наблюдается гипертрофия (т. е. чрезмерное увеличение) миндалин, максимальное развитие с 5 до 10 лет, в пубертатном периоде они начинают уменьшаться. У детей, склонных к разращению миндалин и лимфоидной ткани в носоглотке, учитывая узость глотки и носовых ходов, часто возникает затруднение дыхания при воспалительных процессах (до асфиксии).
Гортань у детей не цилиндрическая, а воронкообразная, и голосовая щель тоже узкая, что способствует возникновению стеноза (сужению) дыхательного пути и асфиксии.
Трахея у новорожденной в длину 4 см, к 14–15 годам достигает 7 см (у взрослого – 12 см). Поперечное ее сечение на первых месяцах жизни – эллипс, в дальнейшем (и у взрослых) – круг. Слизистая трахеи нежна, имеет большое количество кровеносных сосудов, суха в результате недостаточной секреции слизистых железок. Трахея у детей мягкая, легко сдавливается. В трахее также легко наступают стенотические явления.
Бронхи – правый бронх представляет собой как бы продолжение трахеи, а левый отходит от трахеи под большим углом. Этим объясняется более частое попадание инородных тел в правый бронх. Бронхи тоже узкие, состоят из мягких хрящей, слизистая богата сосудами, но относительно суха.
Легкие новорожденной весят 50 г, к 6 месяцам вес их удваивается, к году – утраивается, к 12 годам достигает 10-кратного первоначального веса (у взрослых легкие весят почти в 20 раз больше, чем при рождении). Правое легкое, как правило, немного больше левого. Легкие, как и большинство органов, гистологически несовершенны, т. е. клетки легких недоразвиты в функциональном отношении. С 6–7 лет гистологическое (клеточное) строение легких в основном совпадает со строением взрослого человека. Объем легких новорожденной – 70 см3, рост их происходит в основном за счет увеличения объема альвеол (легочных пузырьков), тогда как число альвеол остается постоянным.
Относительно большие легкие, сердце и средостение занимают больше места в детской грудной клетке. Грудная клетка как бы находится все время в состоянии вдоха, межреберья сглажены, а ребра довольно сильно вдавливаются в легкие. Ребра стоят почти перпендикулярно к позвоночнику, и увеличение емкости грудной клетки за счет поднятия ребер почти невозможно. Этим объясняется диафрагмальный характер дыхания детей раннего возраста (т. е. дыхание «животом»).
С возрастом угол между ребрами и положение грудины изменяются, диафрагма опускается, развиваются грудные и межреберные мышцы, и дыхание ребенка становится обычным (и реберным, и животом).
Строение и форма грудной клетки детей сильно варьируются, что связано с индивидуальными особенностями, с перенесенными заболеваниями (рахитом, плевритом) и др.
Частота дыхательных движений у новорожденной девочки – 40–60 в минуту; с возрастом дыхание становится более редким, приближается постепенно к ритму дыхания взрослой женщины.
Таблица № 1
Число дыханий у девочки

У взрослой женщины число дыханий – 15–16 в минуту. До 8 лет у девочек более редкое дыхание, чем у мальчиков; в препубертатном периоде девочки по частоте дыхания обгоняют мальчиков, и уже во сне в последующие годы дыхание у девочек остается более частым.
В отличие от взрослой женщины, у девочки более легкая возбудимость дыхательного центра: психическое возбуждение, легкие физические напряжения, незначительное повышение температуры тела или окружающего воздуха почти всегда вызывают значительное учащение дыхания, иногда – с неправильным ритмом.
На 1 дыхательное движение у новорожденной в среднем приходится 2,5–3 удара пульса, в конце первого года жизни и у девочек младшего возраста – 3–4 удара пульса на 1 дыхание (у взрослых – 4–5). Эти соотношения обычно сохраняются при физических и психических нагрузках (т. е. учащение дыхания вызывает и учащение пульса, и наоборот).
Для оценки функции дыхания у взрослых и детей учитывают объем одного дыхательного движения, минутный объем дыхания и жизненную емкость.
Объем каждого дыхательного движения у новорожденной в спокойном состоянии – 20 см3, у месячной девочки – 25 см3, к концу 1 года достигает 80 см3, к 5 годам – 150 см3, к 12 годам – 250 см3 и к 14–16 годам – 300–400 см3 (эта величина приблизительная, может колебаться в широких пределах); при крике объем дыхания резко увеличивается – в 2–3 и до 5 раз.
Минутный объем дыхания – это объем одного дыхания, умноженный на число дыхательных движений. С возрастом он быстро увеличивается: у новорожденной он составляет 800–900 см3, у месячной девочки – 1400 см3, к концу 1 года – около 2600 см3, в 5 лет – 3200 см3 и в 12–15 лет – около 5000 см3.
Жизненная емкость легких (ЖЕЛ) – количество воздуха, максимально выдыхаемого после максимального вдоха: с 5–6 лет – 1150 см3, в 9—10 лет – 1600 см3, а в 14–16 лет – 3200 см3.
У девочек ЖЕЛ несколько меньше, чем у мальчиков (наибольшая ЖЕЛ – при смешанном дыхании – и реберном, и животом; а при чисто грудном (без участия мышц живота и диафрагмы) – наименьшая ЖЕЛ).
Тип дыхания меняется с возрастом и зависит от пола. Так, у новорожденных преобладает диафрагмальное дыхание; у грудных детей появляется грудобрюшное дыхание с преобладанием диафрагмального. С переходом ребенка в вертикальное положение (начало второго года жизни) также комбинированное дыхание, но в одних случаях может преобладать грудное, в других – диафрагмальное (дыхание «животом»). В 3–7 лет с развитием мышц груди все отчетливее проявляется грудное дыхание.
В препубертатный и пубертатный периоды у мальчиков вырабатывается в основном брюшной (диафрагмальный) тип дыхания, а у девочек – грудной тип дыхания.
Различие в газообмене девочки и взрослой женщины состоит, в частности, и в том, что взрослая женщина может усилить легочный газообмен, увеличивая частоту и глубину дыхания; девочка же почти не может увеличить объем каждого отдельного вдоха за счет анатомических особенностей строения грудной клетки и слабости грудных мышц, поэтому она вынуждена значительно учащать дыхание; это выражено тем сильнее, чем младше девочка.
Известно, что акт дыхания регулируется нервно-рефлекторным путем через дыхательный центр, расположенный в продолговатом мозге. Но на функцию дыхательного центра оказывает постоянное регулирующее влияние кора головного мозга (ритм и глубина дыхания меняются под влиянием различных эмоциональных моментов; старшие дети и взрослые могут произвольно менять глубину и частоту дыхания, могут задерживать его). У детей раннего возраста часто наблюдаются нарушения ритма дыхания, даже его кратковременная полная остановка (например, у недоношенных). Это объясняется морфологической незрелостью у них центральной и периферической нервной системы, в том числе коры головного мозга.
Развитие сердечно-сосудистой системы у детейС конца 2-го месяца внутриутробного периода жизни появляется плацентарное кровообращение, которое сохраняется до рождения девочки.
Кровь, обогащенная в плаценте кислородом и питательными веществами, поступает к плоду по пупочной вене (в пупочном канатике, где она соседствует с двумя пупочными артериями). Пройдя через пупочек плода (пупочное кольцо), эта вена делится, и одна часть впадает в нижнюю полую вену плода, другая подходит к печени и мелкими веточками проникает в нее (частично предварительно соединяясь с веточками нормальной вены). В нижней полой вене собирается кровь из нижней половины тела, а впадая в нее, плацентарная кровь обогащает ее кислородом и поступает в правое предсердие, куда впадает также и верхняя полая вена, несущая венозную кровь из верхней половины тела. В левом предсердии происходит смешение крови (поступившей туда через овальное отверстие) с кровью легочных вен (от нефункционирующих легких).
При одновременном сокращении желудочков кровь из левого желудочка поступает через сонную артерию, подключичную артерию – в голову и верхнюю половину туловища, а через нисходящую аорту – в нижнюю половину тела, а из правого желудочка – в легочную артерию, через легкие и по легочным венам возвращается в левое предсердие, но большая часть крови правого желудочка попадает в нисходящую аорту и таким способом – в нижнюю часть тела.
Получается, что у плода нет чисто венозной и чисто артериальной крови и вся кровь его – смешанная, только кровь, идущая от плаценты по пупочной вене, более насыщена кислородом, чем кровь, возвращающаяся к плаценте от плода через пупочные артерии.
И это – одна особенность кровообращения плода. А вторая его особенность в том, что органы верхней половины туловища (и головной мозг в том числе) получают кровь, куда более насыщенную кислородом, чем органы нижней половины туловища. Также в наиболее благоприятных условиях находится печень плода, где артериальная кровь пупочной вены очень незначительно смешивается с кровью воротной вены печени (в нее не успевает попасть еще кровь не из нижней, не из верхней части туловища).
С момента рождения ребенка прекращается плацентарное кровообращение, легкие расправляются и наполняются кровью, зародышевые кровеносные пути (в результате наличия которых кровь плода смешивается) зарастают (пупочная вена, пупочные артерии, боталлов проток и овальное отверстие). Но полное их зарастание заканчивается к 6—8-й неделе жизни, а овальное отверстие закрывается около 5—7-го месяца жизни.
И, таким образом, у девочки устанавливается внеутробное кровообращение, при котором роль плаценты переходит к легким и происходит четкое отделение венозного круга от артериального.
Вес сердца новорожденной равен 20–24 г и составляет около 0,8 % веса всего тела.
В первые месяцы жизни у детей уменьшается относительный вес сердца: в 5–6 месяцев – 0,4 % веса тела, в дальнейшем – 0,5 % веса тела.
Энергия роста сердца в различные годы жизни девочки разная: наиболее интенсивный рост сердца отмечается в течение первых 2 лет жизни, а также в 14–15 лет, а наименьшая энергия роста сердца – от 7 до 12 лет. Почти во всех возрастах вес сердца девочек меньше, чем у мальчиков, но около 14 лет (пубертатный период девочек) вес сердца девочек временно превышает вес сердца мальчиков, а после 16 лет мальчики опять опережают девочек.
До 10–12 лет легочная артерия шире аорты, затем диаметры их сравниваются, а после полового созревания аорта начинает опережать легочную артерию.
Сосуды вообще у детей относительно широки (в том числе и капилляры).
Различные элементы структуры детского сердца созревают не одновременно, скачками. Например, окончательно созревание нервного аппарата сердца заканчивается только к началу школьного возраста. В препубертатном периоде сердце девочки по клеточному морфологическому строению уже не отличается от сердца взрослой женщины.
Электрокардиограмма девочки тоже отличается от электрокардиограммы взрослой женщины: имеют место разные высоты зубцов и их соотношение, разные интервалы.
Минутный объем сердца у новорожденной – 330 мл, к концу 1-го года – около 1200 мл, к 5 годам – 1800 мл, к 10 годам – 2500 мл, к 15 годам – 3150 мл.
Минутный объем пропорционален потребности организма в кислороде: количество кислорода, потребляемое девочкой в конце первого года жизни, в 2–3 раза больше, чем у взрослой женщины (поэтому и минутный объем на 1 кг веса у грудных девочек в 2 с лишним раза больше, чем у взрослых женщин).
Пульс у девочки значительно чаще, чем у взрослой: ткани детей нуждаются в большем количестве крови и удовлетворяют свою потребность за счет увеличения минутного объема сердца, но не за счет возрастания систолического объема (так как мышца еще слабая, несовершенная и большой силы сокращения не даст), а за счет учащения сердечных сокращений, учащения пульса.
Здесь видна аналогия с органами дыхания: не имея силы увеличить объем и крови, и воздуха, детский организм повышает частоту – и пульса, и дыхания. И это основная особенность и дыхательной, и сердечно-сосудистой систем девочки.
Таблица № 2
Частота пульса девочки по возрастам
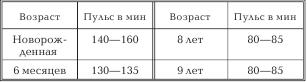
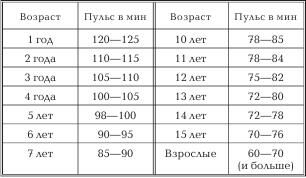
Таким образом, видно, что у девочки младше 5 лет пульс выше 100 ударов в минуту, а старше 5 лет – меньше 100 ударов в минуту. У девочек вообще пульс всегда чаще, чем у мальчиков. Но у одного и того же ребенка частота пульса может изменяться в очень широких пределах, даже у совершенно здорового (при крике, беспокойстве, мышечных движениях, незначительных повышениях температуры и др.).
Для детей очень характерна дыхательная аритмия: на вдохе пульс учащается, на выдохе – урежается (особенно при задержке после выдоха), это особенно четко видно во сне (когда другие «возбудители» не отвлекают ребенка). Это нормальное явление и с возрастом проходит, это проявление возрастной перестройки вегетативной нервной системы. Но если мама заметила аритмию у девочки, ее надо обязательно показать кардиологу, определять вид аритмии и ее опасность для организма должен врач.
Артериальное давление у девочки тем ниже, чем меньше ее возраст. Максимальное давление у новорожденной – около 76 мм рт. ст.; постепенно повышаясь, оно достигает к концу 1-го года – 100, к 5 годам – 110, к 10–12 годам – 120–125 и к 14–15 годам – 130 мм рт. ст.
Есть специальные формулы для определения максимального артериального давления: на первом году жизни оно равно 76 + 2 Ч n, где n – число месяцев жизни (формула Попова). В возрасте старше 1 года применяется формула: 100 + 2 Ч n, где n – число лет.
Максимальное артериальное давление у новорожденной равно 34 мм рт. ст., к концу 1-го года оно повышается до 58, к 9—10 годам – до 78–79 мм рт. ст. и к 14–15 годам – до 86–88 мм рт. ст.
Но, по последним данным, показатели Попова несколько велики, и давление нарастает более постепенно (максимальное):
1) новорожденная – 60–70 мм рт. ст.;
2) к концу 1-й недели – 70 мм рт. ст.;
3) к концу 1-го месяца – 80 мм рт. ст.;
4) к 1-му году – 90 мм рт. ст.;
5) далее – к 10 годам – 90—100 мм рт. ст.;
6) 12–13 лет – 100–105 мм рт. ст.;
7) 13–15 лет – 110–115 мм рт. ст. (или чуть больше).
Интенсивный рост детей, в том числе акселерация, вызывает гипотонию, т. е. сосудистая система не успевает за ростом костей и мышц. Поэтому в периоды резких скачков роста (и у более высоких детей) наблюдаются более низкие цифры максимального артериального давления (особенно у астеников – высоких и худых детей), но у детей гиперстенического склада (крепких, ширококостных и с хорошей мускулатурой) и с хорошим общим физическим развитием могут быть высокие цифры артериального давления. Но однозначно: среди детей одного веса и роста приблизительно одинакового сложения давление тем ниже, чем младше ребенок.
Кровяное давление у каждого ребенка – свое, но у одного и того же ребенка в состоянии полного здоровья оно отличается значительным постоянством. Несколько снижается оно во сне, небольшое повышение может быть при мышечной работе, психических переживаниях, смехе, плаче, еде и др.
У девочек обычно давление ниже, чем у мальчиков (но до 5 лет у девочек и мальчиков одинаково, а от 9 до 12 лет у девочек несколько выше).
Особенности кроветворения у девочек
У девочек и мальчиков кроветворение и состав крови абсолютно одинаковы.
Первые очаги кроветворения у эмбриона появляются в кровяных островках в стенке желточного мешка.
К концу 1-го месяца внутриутробного развития эмбриона кроветворение начинает протекать уже повсеместно, но скоро ограничивается в основном печенью (к концу 2-го месяца эмбриональной жизни в печени уже начинается кроветворение). У плода до 5 месяцев идет интенсивное кроветворение в печени, затем эта функция постепенно угасает.
Наряду с печенью у плода к концу 4-го месяца развития кроветворение начинает совершаться и в селезенке. Около 7—9-й недели внутриутробного развития дифференцируется и первичный костный мозг, а с 4-го месяца он уже начинает производить кровяные клетки. Лимфатический аппарат (производящий клетки крови, – лимфоциты) начинает образовываться только к концу внутриутробного периода и достигает окончательного развития лишь после рождения девочки.
Лимфоциты во внеутробной жизни образуются в лимфатической системе, к которой относятся лимфатические узлы, селезенка, лимфатические фолликулы и бляшки кишечника и др.
РЭС (ретикуло-эндотемальная система) включает внутреннюю стенку кровеносных и лимфатических сосудов, соединительнотканные клетки; она является местом образования клеток крови моноцитов.
Селезенка функционирует уже во внутриутробном периоде у плода, хотя ее строение заканчивается только к 3 месяцам грудного периода. В селезенке образуются лимфоциты, а также происходит разрушение эритроцитов и лейкоцитов (красных и белых кровяных телец). Вес ее к 5 месяцам удваивается, к 1 году – утраивается, к 10–12 годам – увеличивается в 10 раз по сравнению с весом селезенки новорожденной.
Морфологические особенности крови растущего организма
У новорожденной красная кровь содержит повышенное количество гемоглобина и повышенное количество эритроцитов. В течение первых часов внеутробной жизни гемоглобин продолжает нарастать, затем падает в течение первой недели жизни и остается на низких цифрах весь период грудного вскармливания (т. е. до 1 года). Причем уровень гемоглобина у новорожденных не зависит ни от веса и развития ребенка, ни от пола. Более высокие цифры у новорожденных отмечаются при более поздней перевязке пуповины (при более ранней перевязке эти цифры ниже). Число красных кровяных телец – эритроцитов – тоже изменяется, как и гемоглобин (в течение первых часов после родов повышается, затем падает и остается низким до 1 года). Эта «анемия» у грудного ребенка – нормальное явление, но мамочкам надо помнить, что самые разнообразные факторы (заболевания, неправильное питание, недостаточные прогулки, негигиенические условия жизни и др.) могут резко усиливать эту «анемию», которая уже из нормального, физиологического процесса переходит в настоящую анемию, в патологический, болезненный процесс. Поэтому диспансерное наблюдение за грудным ребенком с периодическим анализом крови более чем необходимо: есть определенные границы показателей, ниже которых уже требуется лечение врача.
Число белых кровяных телец (лейкоцитов) при рождении тоже повышено и, как и число эритроцитов, в течение первых часов жизни повышается, затем падает. Колебания количества лейкоцитов в период новорожденности очень индивидуальны. Лейкоцитарная формула (т. е. соотношение разных видов лейкоцитов, лимфоцитов и моноцитов) также резко отличается от формулы взрослого и в течение первого года (и в дальнейшем) постоянно изменяется.
И число лейкоцитов, и лейкоцитарная формула у различных совершенно здоровых и в одинаковых условиях развивающихся грудных детей могут отличаться. Даже совершенно незначительные моменты (плач, крик, прием пищи, физическая усталость, легкие инфекции и др.), воздействуя на крайне лабильный кроветворный и сосудистый аппарат девочки, легко вызывают качественные и количественные изменения состава крови. Учитывая это, понятно, почему, опять же, необходим постоянный контроль за состоянием крови девочки в детской поликлинике: только наблюдая данного ребенка в динамике у одного и того же врача, можно судить о патологии и о нормальных показателях крови этого ребенка.
У девочки старше 1 года гемоглобин крови и количество эритроцитов постепенно нарастают, «анемия» грудного возраста проходит, чему способствуют и разнообразное питание, и увеличение физической активности на свежем воздухе. Цифры гемоглобина и эритроцитов постепенно приближаются к показателям взрослой женщины, но и здесь еще возможны очень значительные индивидуальные колебания показателей.
С недавних пор как у детей, так и у взрослых отмечены более низкие показатели лейкоцитов, а также эритроцитов и гемоглобина. Вероятно, сказываются условия окружающей среды (повышенный фон ионизирующего излучения, химическое загрязнение воды и воздуха, повышенный радиационный фон в спектре солнечного излучения и др.).
Количество крови
У новорожденной количество крови зависит от первоначального веса и роста, от времени перевязки пуповины, а также от индивидуальных особенностей.
Общее количество крови у новорожденной – 10,7—19,5 % веса тела (в среднем – 14,7 %); у грудных девочек – от 9 до 12,6 % веса тела (10,9 %); от 6 до 16 лет – около 7 %; у взрослой женщины – 5,0–5,6 % веса тела.
Другими словами, на 1 кг веса новорожденной приходится 150 мл крови, у грудных – 11 мл, у девочек младшего школьного возраста – около 70 мл, старшего школьного возраста – 65 мл, у взрослых – 50 мл.
У девочек количество крови несколько меньше, чем у мальчиков.
Особенности мочевыводящей системы у девочекПочки, мочеточники и мочевой пузырь закладываются и развиваются у плода параллельно с развитием половой системы. И обе эти системы объединяются под названием «мочеполовая система».
У новорожденной почка весит около 11–12 г; к 6 месяцам вес ее увеличивается в 2 раза; к 1 году – в 3 раза; к половому созреванию – в 10 раз. Наиболее интенсивный рост почек отмечается на 1-м году жизни и в период полового созревания. У девочек младшего возраста структура почки отличается дольчатостью, которая исчезает к 2–4 годам.
Мочеточники в грудном возрасте гораздо шире и более извилистые, развитие мышечной и эластической ткани недостаточно.
Мочевой пузырь находится выше, чем у взрослых, передняя его стенка у девочек первого года жизни прилегает к брюшной стенке, и лишь с возрастом пузырь постепенно спускается в полость малого таза. Емкость пузыря у новорожденной – около 500 мл, к 3 месяцам она удваивается, к году достигает 200 мл, к 9—10 годам – 600–900 мл и к 12–13 годам – 850—1250 мл. У девочек она несколько меньше, чем у мальчиков. Слизистая мочевого пузыря нежна, относительно толста, мышечный слой и эластические волокна развиты сравнительно слабо.
Уже на первом году жизни правильно воспитываемый ребенок начинает приучаться самостоятельно регулировать процесс мочеиспускания.









