
Полная версия
Профилактика хронического простатита

Александр Павлович Суворов, Сергей Александрович Суворов
Профилактика хронического простатита
Под редакцией И. А. Бережновой, к. м. н.
Все права защищены. Никакая часть электронной версии этой книги не может быть воспроизведена в какой бы то ни было форме и какими бы то ни было средствами, включая размещение в сети Интернет и в корпоративных сетях, для частного и публичного использования без письменного разрешения владельца авторских прав.
* * *
Общее понятие о хроническом простатите
Как известно, предупредить болезнь значительно проще, чем лечить и тем более вылечить. Справедливость последнего очевидна, особенно когда речь идет о хроническом воспалении, часто очень запущенном и длительно текущем патологическом процессе. В этом случае нередко возникают необратимые изменения в органах и погибшие функциональные клетки замещаются соединительной, рубцовой тканью.
Естественно, что в представленном аспекте мужской половине человечества следует задуматься над такой проблемой, какой является хронический простатит. Хроническое воспаление предстательной железы (хронический простатит) занимает особое место в современной практической медицине. В настоящее время его признаки, в различной степени выраженные, можно выявить у каждого третьего-четвертого мужчины. При этом исключительно важное социальное значение заболевания заключается в длительном течении, упорстве к лечению, а также снижении половой функции. Симптомы хронического простатита тягостны, вызывают резко выраженную психическую подавленность, снижают работоспособность. Нередко они приводят к конфликтам в семье и даже разводам, отрицательно влияя на рождаемость.
Ни для кого не секрет, что нормальные половые отношения являются одним из важных факторов семейной жизни. Среди причин разводов почти в половине случаев супруги называют дисгармонию в половых отношениях. Однако если принять во внимание, что, как правило, люди не афишируют свои половые проблемы, можно полагать, что в действительности этот процент значительно выше. Более того, в 40–50 % хронический простатит является причиной бесплодного брака.
Рассматривая проблему хронического простатита, целесообразно прежде всего осветить наиболее значимые анатомо-физиологические данные этого органа в норме. Только в этом случае можно обстоятельно и доступно ответить на те вопросы, которые возникают у большинства пациентов.
Предстательная железа (простата) является непарным железисто-мышечным органом, имеющим форму усеченного конуса и очертаниями напоминающим сердце. В этой связи некоторые урологи называют ее «вторым сердцем мужчины». На гладкомышечные волокна приходится до половины объема железы. У здорового мужчины размеры предстательной железы составляют: вертикальный – 3–4,5 см, горизонтальный – 3,5–5 см, передне-задний (сагиттальный) – 1,7–2,5 см. Последние обычно фиксируются в заключении, которое выдается на руки каждому прошедшему ультразвуковое исследование органов малого таза. Масса простаты половозрелого мужчины составляет 16 г.
Располагается предстательная железа в нижне-передней части малого таза на мочеполовой диафрагме. Впереди находится лонное сочленение, сзади – ампула прямой кишки, отделенная от нее фиброзной перегородкой. Эти сведения важны прежде всего потому, что при проктите (воспалении прямой кишки) воспалительный процесс может распространиться на органы малого таза, в том числе и на предстательную железу. Основание простаты прилежит к шейке и дну мочевого пузыря. Ткань предстательной железы циркулярно окружает начальную часть уретры и шейку мочевого пузыря. Кзади и сверху к ней примыкают семенные пузырьки, которые, как будет сказано ниже, также выполняют важную функцию (рис. 1).
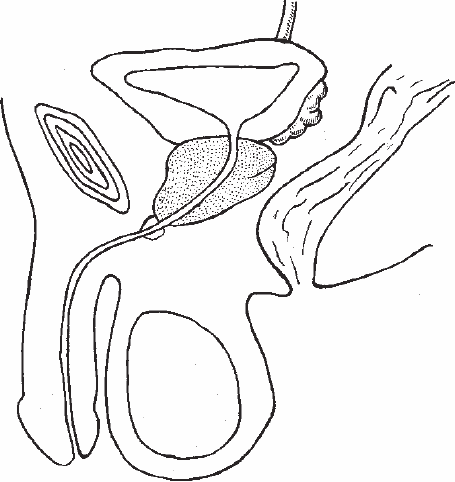
Рис. 1
Структурно простата состоит из 30–50 ацинусов (мелких гроздевидных альвеолярно-трубчатых железок), эпителий которых представлен базальными, секреторными и нейроэндокринными клетками. Ацинусы отделены друг от друга соединительно-тканными перегородками и имеют отдельные выводные протоки, открывающиеся на задней стенке мочеиспускательного канала точечными отверстиями. Именно через них из уретры в простату и проникают микроорганизмы, вызывающие воспалительный процесс.
В подслизистом слое простатического отдела уретры расположены парауретральные железы, протоки которых открываются в простату.
Предстательная железа покрыта плотной фиброзной капсулой, состоящей из расположенных кольцевидно соединительно-тканных эластических волокон и пучков гладких мышц. Плотная фиброзная капсула – существенное препятствие на пути противомикробных лекарственных препаратов, поступающих из периферической крови в ткань железы при ее инфицировании. Гладкомышечные волокна охватывают также отдельные ацинусы. Мышцы простатической части уретры составляют непроизвольный сфинктер мочевого пузыря.
В простате различают 2 боковые доли и разделяющий их перешеек (центральная доля). Перешеек граничит с обоими семявыносящими протоками.
На задней стенке простатической части уретры имеется небольшое возвышение (семенной бугорок).
Через простату проходят уретра (1/5 часть толщи простаты находится впереди уретры, а 4/5 – позади) и семявыбрасывающие протоки, открывающиеся на вершине семенного бугорка. Отсюда понятно, что воспалительный процесс в ткани железы, сопровождающийся рубцовым сужением и непроходимостью семявыбрасывающих протоков, может стать причиной бесплодия. На вершине семенного бугорка располагается щелевидный карман – предстательная маточка. На всем протяжении мочеиспускательного канала расположены трубчато-альвеолярные железы Литтре. Кстати, в них возбудители инфекции мочеполового тракта могут длительное время находиться, сохраняя патогенные свойства, несмотря на проводимое общее и местное лечение.
Предстательная железа состоит из двух отделов (каудального и краниального), по-разному реагирующих на мужские и женские половые гормоны (андрогены и эстрогены), а также отличающихся по антигенным свойствам.
Кровь в ткань железы поступает из ветвей артерий мочевого пузыря и прямой кишки. Кроме того, с ними многочисленными анастомозами связана ветвь внутренней половой артерии, которая непосредственно в простате делится на артериолы и капилляры. В питании предстательной железы участвуют также средняя крестцовая артерия, глубокие артерии бедра и их ветви, а также артерии, окружающие подвздошную кость. Следует отметить, что конечные ветви сосудов (артериолы) заканчиваются не в самой железистой ткани простаты, а в прослойках соединительной ткани между ацинусами. Последнее обстоятельство также является причиной затруднения проникновения сюда с кровью лекарственных препаратов, особенно при воспалении.
Под капсулой предстательной железы располагаются вены, образующие простатическое сплетение, в которое спереди впадает глубокая дорсальная вена полового члена.
Лимфатические сосуды начинаются в железистой ткани простаты, образуя на ее поверхности густую сеть. От железы лимфа оттекает в предпузырные лимфоузлы, являющиеся регионарными.
Особого внимания заслуживает тонус стенки сосудов, так как с его нарушениями связывается, в значительной степени, развитие хронического простатита. Сосудистый тонус регулируется вегетативной нервной системой (симпатической и парасимпатической). Следует отметить, что симпатическая нервная система стимулирует к сокращению гладкие мышцы стенки сосудов, приводя к сужению их просвета. Наоборот, парасимпатическая нервная система оказывает расслабляющий эффект на сосуды малого таза.
Иннервация предстательной железы (а следовательно, и ее сосудов) осуществляется чувствительными симпатическими и парасимпатическими нервными волокнами, проникающими из подчревного нервного сплетения. Предстательное нервное сплетение, окутывающее всю поверхность железы, сообщается с нижними крестцовыми узлами симпатических стволов. Парасимпатически нервные волокна начинаются в крестцовом отделе спинного мозга. Кроме того, предстательной железы достигают ветви аортального, кишечного и почечного нервных сплетений. Особенно богато иннервируется простата в области уретры. Иннервация предстательного сфинктера уретры и предстательных эякуляторных мышц осуществляется различными нейронами, что способствует сокращению внутреннего отверстия уретры и – тем самым – эякуляции. Естественно, что воспалительный процесс в мочеиспускательном канале не может отрицательно не отразиться в той или иной степени на этом важном звене полового акта.
Важная роль в поддержании сосудистого тонуса на оптимальном для организма уровне, кроме нервной, принадлежит гуморальной регуляции. Последняя осуществляется веществами, которые образуют различные клетки: лейкоциты, тромбоциты, апудоциты и эндотелиальные клетки, образующие внутренний слой стенки сосудов. Различают сосудосуживающие гуморальные факторы: вырабатываемые надпочечниками глюкокортикоиды, альдостерон и катехоламины (адреналин, норадреналин), гормоны гипофиза (адренокортикотропный, вазопрессин), щитовидной железы (тироксин), поджелудочной железы (инсулин), а также серотонин, тромбоксан А2 и ангиотензин. К гуморальным веществам сосудорасширяющего действия относятся гистамин, серотонин, кинины, простагландины, простациклин, эстрогены (женские половые гормоны), аденозинтрифосфорная кислота (АТФ) и продукты ее распада, а также образующиеся в мышцах при физической деятельности кислоты (молочная и пировиноградная).
Простата выполняет следующие функции: секреторную, моторную и барьерную. Ее секрет необходим для поддержания активности и жизнедеятельности зрелых мужских половых клеток (сперматозоидов). Секрет предстательной железы, составляющий 25–35 % эякулята, имеет слабощелочную реакцию, содержит значительное количество липоидных телец, щелочную и кислую фосфатазы, лимонную кислоту и спермин, концентрация которого зависит от уровня тестостерона в крови. Во время оргазма и семяизвержения наряду с секретом предстательной железы в задний отдел уретры поступают сперматозоиды из придатков яичка и содержимое семенных пузырьков (рис. 2).
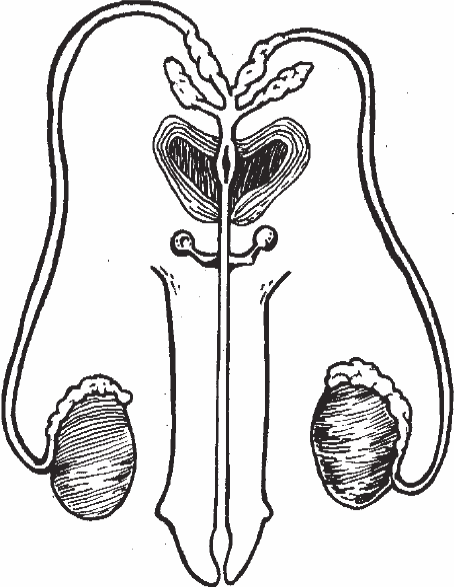
Рис. 2
Моторная функция проявляется в участии мышц простаты в образовании непроизвольного сфинктера мочевого пузыря и эякуляции. В процессе эякуляции (выделение семенной жидкости из мочеиспускательного канала при половом акте) важная роль принадлежит альфа-адренергическим рецепторам, блокада которых расслабляет кольцевидную предстательную мышцу и тормозит семяизвержение.
Секрет простаты содержит иммуноглобулины А и G, обеспечивающие его защитные свойства.
Секреторная функция предстательной железы контролируется эндокринной системой. В регуляции ее активности участвует гипоталамо-гипофизарно-гонадная система. Важная роль в осуществлении секреторной функции простаты принадлежит тестостерону, образуемому в яичке. Циркуляция тестостерона в крови осуществляется транспортными белками. Часть его находится в крови и цитоплазме в комплексе с эстрадиолом, который образуется в гипофизе. Эстрадиол способен активировать внутриклеточный фермент – 5-альфа-редуктазу. Однако лишь свободная фракция циркулирующего в крови тестостерона путем диффузии быстро и непосредственно проникает в клетки железы из плазмы крови, где при участии НАДФ и 5-альфа-редуктазы превращается в активную гормональную форму дегидротестостерон – главный андроген железы. На продукцию дегидротестостерона влияют также пролактин и простагландины. Пролактин, в частности, стимулирует фосфолипазу А2 и ускоряет связывание тестостерона в ткани простаты при участии простагландинов.
Дегидротестостерон связывается с цитоплазматическим рецептором андрогенов в комплекс и проникает в ядро клетки. Здесь он фиксируется на ДНК и способствует транскрипции клеточного генома на информационную РНК. Выполнив свою функцию по размножению клетки и синтезу белка, комплекс дигидротестостерон – рецептор андрогенов вместе с информационной РНК возвращается в цитоплазму клетки. Информационная РНК при этом реализует биосинтез белка клетки, скорость которого зависит, как очевидно, от интенсивности обмена дегидротестостерона между ядром и цитоплазмой клетки.
Цитоплазменная ферментация идет по двум конкурирующим путям: превращение дегидротестостерона в андростендион под действием 17-бета-редуктазы и превращения дегидротестостерона в андростендиол при участии 3-альфа-редуктазы. Андростендион является одним из гормонов надпочечников, а андростандиол – веществом, блокирующим альфа-адренергические рецепторы и естественным альфа-1-адреноблокатором. Андростандион способен превращаться под действием 3-бета-гидрогеназы в свободный тестостерон. К аналогичному результату приводит и превращение андростандиола под действием 3-альфа-гидрогеназы.
При гормональном балансе, как правило, в возрасте до 40 лет яички вырабатывают тестостерон в достаточном количестве и предстательная железа функционирует в устойчивом режиме отрицательной обратной связи. При этом вырабатывается такое количество андростендиола, которое достаточно для естественной регулировки деятельности мускулатуры основания мочевого пузыря и задней части уретры. После 40 лет постепенно развивается гормональный дисбаланс, поскольку наступает дефицит тестостерона из-за медленного угасания деятельности яичек и начинает преобладать гипоталамо-гипофизарная деятельность. Предстательная железа начинает функционировать в неустойчивом режиме положительной обратной связи, возникают условия для различных патологических состояний. Секрет простаты накапливается в гранулах и по сигналу, передаваемому по нервным волокнам, выделяется во время эякуляции. На гормональную стимуляцию в ацинусах простаты продуцируются лимонная кислота (основной ионный регулятор секрета), кислая фосфатаза, полиамины (спермин, спермидин, путресцин и простатоспецифический антиген (отвечает за разжижение спермы). Под контролем андрогенов в предстательной железе вырабатывается также протеин простатеин. Протеолитический фермент семинин, определяемый обычно в первой фракции эякулята, оказывает влияние на разжижение и коагуляцию семенной жидкости. Лимонная кислота препятствует развитию микрофлоры в секрете простаты и принимает участие в ее разжижении. Содержание лимонной кислоты в эякуляте коррелирует с уровнем тестостерона в крови.
Спермин, спермидин и путресцин защищают половой тракт от инфекционных агентов. Антибактериальной активностью обладают содержащиеся в секрете простаты цинкпептидный компонент лизоцим и секреторные иммуноглобулины. Следует отметить, что концентрация цинка в секрете простаты в 100 раз превышает содержание этого химического элемента в других органах.
При микроскопическом исследовании нативных препаратов секрета простаты выявляются липоидные (лецитиновые) и амилоидные тельца, незначительное количество эпителиальных клеток, лейкоцитов и лимфоцитов.
Физиологическая роль семенного бугорка заключается, прежде всего, в участии в эрекции и семяизвержении, что обусловлено большим количеством нервных окончаний и связями с центрами эрекции и эякуляции.
Основная функция семенных пузырьков – секреция фруктозы, содержание которой зависит от уровня в крови тестостерона. Фруктоза является источником энергии для сперматозоидов. В первые минуты после семяизвержения секрет семенных пузырьков (кроме фруктозы, его составными частями являются азотистые вещества, белки, инозит, аскорбиновая кислота и простагландины) составляет 50–60 % семенной жидкости.
В месте соединения предстательной железы и перепончатой части мочеиспускательного канала располагаются округлой формы бульбоуретральные железы (железы Купера).
Показатели эякулята (спермограмма) в норме следующие: объем – 2–4 мл, консистенция – вязкая, цвет – мутно-белый, запах – специфический (свежих каштанов), число спермиев (сперматозоидов) – 40 – 110 млн/мл эякулята (из них активно подвижных – 40 %, слабо подвижных – 4 – 46 %, неподвижных – 0 – 14 %, патологических форм – менее 40 %), количество клеток сперматогенеза – до 2 %, лейкоцитов – до 7 в 1 мл эякулята, рН через 1 ч после эякуляции – 7,25 – 8,1, содержание фруктозы – более 250 мг. Естественно, что при заболеваниях мочеполовой сферы (в том числе и предстательной железы) эти показатели существенно отклоняются от тех, которые свойственны здоровому мужчине.
Наиболее вероятными первопричинными факторами простатита считаются возбудители инфекционных заболеваний (хламидии, трихомонады, гонококки, микоплазмы, вирусы, а также их ассоциации и условно-патогенные микроорганизмы – стафилококк, кишечная палочка и др.). Значительный рост в последние годы заболеваемости инфекциями, передающимися половым путем, дает основание прогнозировать дальнейшее увеличение больных с воспалительными изменениями в предстательной железе. Чаще стала встречаться смешанная инфекция мочеполового тракта. Без своевременного выявления и активного лечения урогенитальная инфекция вызывает глубокие патологические изменения в тканях половых органов и неминуемо приводит к бесплодию.
Среди возможных путей проникновения возбудителя в железу выделяют уретрогенный (или восходящий, непосредственно из уретры или мочеиспускательного канала), уриногенный (или нисходящий, наблюдается при воспалительных заболеваниях почек и мочевого пузыря), гематогенный (из органа, где имеется очаг дремлющей инфекции) и лимфогенный (при гнойно-воспалительных заболеваниях соседних органов таза, проктите, цистите, тромбофлебите геморроидальных вен и др.).
К наиболее частым жалобам, которые предъявляют больные хроническим простатитом, относят боли, иррадиирующие в промежность и область крестца, дизурические явления (болезненность или затруднения выделения мочи из мочевого пузыря), ухудшение половой функции.
В развитии половых расстройств у больных хроническим простатитом ведущее значение приобретают нарушения функциональной активности нервных клеток симпатических спинальных центров, снижение андрогенной активности организма и уменьшение чувствительности к андрогенам гипоталамуса (высший подкорковый центр вегетативной нервной системы) и гипофиза (вырабатывает ряд пептидных гормонов, регулирующих функции желез внутренней секреции).
Очень важно, что с жалобами на нарушение потенции, боли в поясничной области и крестце, иррадиирующие в нижние конечности, нарушение общего самочувствия и функционального состояния вегетативной нервной системы (гипергидроз, зябкость или чувство жара, аритмию, запоры и др.) больные часто впервые обращаются к сексопатологу, невропатологу или терапевту. И только тщательный анализ субъективных и объективных признаков, свойственных хроническому простатиту, выбор верной тактики обследования позволит избежать ошибки в постановке диагноза и назначить эффективное лечение. Наконец, заболевание может длительно протекать бессимптомно, и нередко инфекция мочеполового тракта выявляется лишь на стадии серьезных осложнений.
В этой связи представляется целесообразным осветить некоторые стороны копулятивного цикла (период от возникновения половой доминанты до момента выделения сперматозоидов) мужчины, в котором принято выделять следующие фазы: либидо (половое влечение), эрекционная, эякуляторная и рефрактерная (или фаза покоя). Первая фаза (либидо) обеспечивается двумя составляющими: нейрогуморальной (подготавливается детерминацией пола, в результате которой осуществляется продукция половых гормонов и их рецепция тканями) и психической (определяется становлением полового поведения и во многом зависит от традиций семьи, национальных особенностей, социального положения).
Эрекционная фаза включает две составляющие: собственно эрекцию и интроекцию (введение полового члена во влагалище). Эрекция – это растяжение и наполнение кровью пещеристых тел полового члена при сексуальном возбуждении, обеспечивающая возможность полового акта. Может возникать при раздражении эрогенных зон (эрекция периферического типа) и при воспроизведении сексуальных образов в коре головного мозга (эрекция центрального типа). Феномен эрекции состоит из сложной цепи нейрососудистых изменений в кавернозной ткани, конечным звеном которой является релаксация (расслабление) гладкомышечных элементов трабекул и дилатация артериальных сосудов. Эрекция, обусловленная расслаблением гладкомышечных элементов пещеристых тел и белочной оболочки, расширением просвета приводящих кровеносных сосудов полового члена, заполнением артериальной кровью лакун, сдавлением субтуникальных и эмиссарных венул, блокированием оттока крови, контролируется парасимпатической нервной системой. В противоположность этому симпатический тормозной механизм приводит к повышению тонуса артериол, что уменьшает кровоток в кавернозной ткани.
Эякуляторная фаза (эякуляция – выделение семенной жидкости из мочеиспускательного канала при половом акте) обеспечивает выделение оплодотворяющего субстрата и наступление оргазма. Эякуляция, связанная с сокращением гладкой мускулатуры семявыносящих путей, находится под контролем симпатической нервной системы. Соматомоторный «мышечный» механизм реализуется через воздействие на бульбокавернозные и ишиокавернозные мышцы, представленные поперечно-полосатой мускулатурой, посредством промежностного нерва.
При детумесценции (прекращении эрекции после эякуляции) происходит сокращение гладкомышечных элементов трабекул, уменьшение притока крови по артериям и увеличение венозного оттока. В фазе покоя различают периоды абсолютной и относительной невозбудимости.
Контроль за эрекцией и эякуляцией осуществляется нервно-рефлекторными путями. Спинальные центры эрекции и эякуляции, расположенные в поясничных и крестцовых сегментах спинного мозга, контролируются подкорковыми структурами (гипоталамусом, зрительным бугром) и лобными долями коры головного мозга.
Некоторые из этих явлений реализуются не непосредственно нейросинапсами (синапс-структура, обеспечивающая передачу нервного импульса на клетку или мышечное волокно), а через медиаторы, в том числе выделяемый эндотелием сосудов оксид азота.
Эндокринно-гуморальные механизмы регуляции половой функции поддерживаются системой яички – гипофиз – гипоталамус. Естественно, что нарушение в одном из звеньев этой цепи приводит к развитию эректильной дисфункции.
Таким образом, в регуляции эрекции участвуют следующие системы: нервная центральная и вегетативная, адренергическая, холинергическая и гормональная. Регулирующее действие центральной нервной системы реализуется через допаминергические механизмы, серотонин, 5–гидрокситриптамин. Вегетативная нервная система реализует свой эффект через холинергические и адренергические механизмы. Действие парасимпатической нервной системы основано на блокировании констрикторного (сжимающего) эффекта симпатической нервной системы. Определенное влияние парасимпатическая нервная система оказывает также и на выделение эндотелиальных факторов релаксации (простагландин E1 и простациклин). Адренергические механизмы реализуются через активацию или блокирование альфа-адренорецепторов (медиатор норадреналин).
Неадренергическая и нехолинергическая системы оказывают свой эффект через пептидергические механизмы. Медиаторами этой системы являются вазоинтестинальный пептид, нейропептид, субстанция Р и кальцитонин-ген-связанный пептид.
Расстройства мужской потенции могут проявляться нарушением (сочетанным или изолированнным) следующих компонентов полового акта: либидо (снижение или повышение полового влечения), эрекции (ослабление эрекции, учащение спонтанной эрекции, частые и болезненные эрекции), эякуляции (ускоренное или болезненное семяизвержение) и оргазма (стертость оргастических ощущений). Наблюдаются также сочетанные нарушения половой функции: сексуальная анестезия (ослабление или выпадение либидо и оргазма при сохранении способности к эрекции и эякуляции), сексуальная апатия (ослабление или отсутствие либидо и эрекции), сексуальный парез (ослабление эрекции и преждевременная эякуляция при сохранении либидо) и сексуальная инертность (значительное запаздывание или отсутствие эякуляции и оргазма при сохранении либидо и эрекции).
Факторы, способствующие развитию и обострению хронического простатита
Возникновению воспаления в мочеполовом тракте, активации условно-патогенной микрофлоры уретры способствует, прежде всего, развитие вторичного иммунодефицита, проявляющегося в ослаблении реакций клеточного и гуморального иммунитета, угнетении способности лейкоцитов к интерферонообразованию. У больных хроническим простатитом отмечается низкая фагоцитарно-бактерицидная активность лейкоцитов в очаге поражения.
Снижению общей и местной реактивности, ослаблению иммунитета (или, наоборот, гипериммунизации простатическим антигеном) способствуют внешние неблагоприятные факторы: токсические (алкоголь, острые пищевые приправы, никотин) и физические (переохлаждение, переутомление).

