
Полная версия
Болезни от А до Я. Традиционное и нетрадиционное лечение
• аппендикулярный инфильтрат;
• аппендикулярный абсцесс;
• перитонит.
Осложнения острого аппендицита развиваются в ранние сроки (первые 2–3 дня от начала заболевания), обычно вследствие позднего обращения за медицинской помощью и самолечения.
Аппендикулярный инфильтрат – опухолевидное образование, состоящее из воспаленных органов брюшной полости, расположенных вокруг аппендикса. В дальнейшем аппендикулярный инфильтрат либо рассасывается под влиянием консервативной терапии, либо, несмотря на соответствующее лечение, абсцедирует.
Аппендикулярный абсцесс – ограниченное гнойное воспаление брюшины, развивающееся в результате процесса в червеобразном отростке как осложнение острого аппендицита. Может располагаться в правой подвздошной области или в полости малого таза.
Перитонит – распространенное гнойное воспаление брюшины, является самым грозным осложнением острого аппендицита.
Когда обращаться к врачу?
При наличии симптомов заболевания необходимо срочно вызвать врача или «скорую медицинскую помощь», так как при остром аппендиците необходима срочная операция.
До установления диагноза или его исключения применение обезболивающих средств, слабительных, грелок на живот противопоказано. При отсутствии доступной квалифицированной медицинской помощи или при ее длительном ожидании необходимо соблюдать постельный режим, положить холод на живот, голодать («холод, голод и покой»).
Врачебные назначенияО б с л е д о в а н и е
Основное значение имеет общий врачебный осмотр, но при необходимости применяют и дополнительные методы для исключения других острых хирургических заболеваний:
• рентгенологическое обследование (брюшной полости, грудной клетки);
• ультразвуковое исследование;
• лапароскопия и пр.
Л е ч е н и е
Диета. При подозрении на аппендицит до госпитализации
и возможного хирургического вмешательства прием любой пищи не рекомендуется. Допустимо питье негазированной воды.
Консервативное лечение применяется только при четко отграниченном аппендикулярном инфильтрате и проводится в условиях хирургического отделения.
Лечение включает механически щадящую диету, холод на живот, назначение антибиотиков. Через 3–6 мес. (за этот срок происходит полное рассасывание инфильтрата) показана плановая аппендэктомия. При клинической картине, указывающей на абсцедирование инфильтрата, показана срочная операция.
При отсутствии доступной квалифицированной хирургической помощи или ее длительном ожидании методом выбора является консервативная терапия: холод на живот, полное голодание, строгий постельный режим, зонд в желудок, инфузионная терапия, антибиотики.
Хирургическое лечение
При неосложненном остром аппендиците – срочная аппендэктомия (открытая или лапароскопическая).
При аппендикулярном абсцессе – вскрытие и дренирование гнойника, аппендэктомия. При невозможности выполнения аппендэктомии – её выполняют после стихания воспалительного процесса (через 2–6 мес).
При перитоните оперативное вмешательство состоит в аппендэктомии, промывании брюшной полости, ее дренировании.
Аритмии
Общие сведенияАритмии – нарушения частоты, ритмичности и последовательности сердечных сокращений.
Ритмом сердца управляют специальные центры, от которых по проводящим путям идут импульсы к предсердиям и желудочкам сердца. В норме электрический импульс, родившись в синусовом узле, расположенном в правом предсердии, идет в предсердно-желудочковый узел, а оттуда по пучку Гиса непосредственно к желудочкам сердца, вызывая их сокращение (см. рис.).
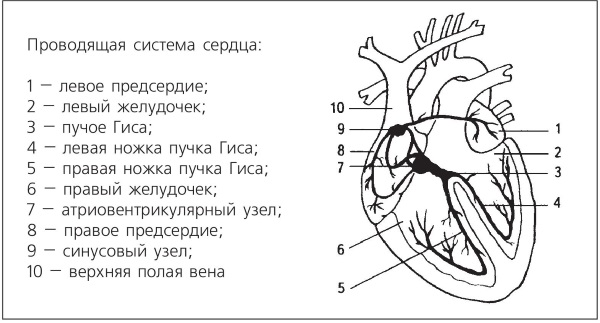
Проводящая система сердца:
1 – левое предсердие, 2 – левый желудочек, 3 – пучок Гиса, 4 – левая ножка пучка Гиса, 5 – правая ножка пучка Гиса, 6 – правый желудочек, 7 – атриовентрикулярный узел, 8 – правое предсердие, 9 – синусовый узел, 10 – верхняя полая вена
Изменения могут произойти на любом участке проводящей системы, что вызывает разнообразные нарушения ритма и проводимости. Причины аритмий многообразны:
• заболевания сердца (миокардиты, пороки, кардиомиопатии, инфаркт),
• нарушения электролитного баланса (изменение содержания в крови калия, кальция, магния),
• расстройства нервной системы (неврозы, стресс),
• нарушение функций щитовидной железы (тиреотоксикоз, гипотиреоз),
• влияние токсических веществ (никотин, алкоголь), некоторых лекарств и пр.
Нормальная частота сердечных сокращений у большинства здоровых взрослых людей составляет 60–90 ударов в 1 минуту в состоянии покоя (утром, лежа, натощак, в условиях температурного комфорта).
Измерять частоту пульса следует не менее чем через 30 минут после выпитой чашки кофе или крепкого чая. Перед измерением человек должен расслабиться, отдохнуть в течение 5 минут.
СимптомыВыделяют различные виды аритмий: с учащением (тахикардия) или замедлением (брадикардия) ритма, преждевременными (экстрасистолия) или хаотичными (мерцательная аритмия) сокращениями сердца и т. д. Больные при этом могут ощущать:
• сердцебиение;
• неприятные ощущения в области сердца;
• усиленный толчок в области сердца или его замирание;
• общую слабость;
• головокружение.
Некоторые виды аритмий не сопровождаются какими-либо неприятными субъективными ощущениями и обнаруживаются только при исследовании пульса и/или анализе электрокардиограммы.
Тахикардия. Синусовая тахикардия – правильный сердечный ритм в покое с частотой более 90–100 уд. в минуту. У здоровых людей она возникает при физической нагрузке и эмоциональном возбуждении. Часто бывает проявлением вегетососудистой дистонии, в этом случае она заметно уменьшается при задержке дыхания. Более стойкая тахикардия случается при повышении температуры тела, тиреотоксикозе, миокардитах, сердечной недостаточности, анемии.
Пароксизмальная тахикардия – приступы учащенных сердцебиений правильного ритма с частотой 140–240 ударов в минуту. Характеризуется внезапным отчетливым началом и таким же внезапным окончанием, продолжительностью от нескольких секунд до нескольких дней. Приступ тахикардии нередко сопровождается потливостью, небольшим повышением температуры тела, слабостью, обмороками, неприятными ощущениями в области сердца.
Брадикардия. Синусовая брадикардия – правильный сердечный ритм с частотой 40–60 ударов в минуту. Нередко отмечается у здоровых, особенно у физически тренированных лиц (в покое, во сне), может быть проявлением вегетососудистой дистонии, а также возникать при инфаркте миокарда, при снижении функции щитовидной железы (гипотиреоз), при некоторых вирусных заболеваниях, под влиянием яда. Временами брадикардия проявляется как неприятные ощущения в области сердца.
Блокада сердца – нарушение проведения импульса с предсердий на желудочки, характеризуется брадикардией с частотой менее 40 ударов в минуту. Блокады могут быть стойкими и преходящими. Возникают при миокардитах, кардиосклерозе, инфаркте миокарда, под воздействием некоторых лекарств (сердечные гликозиды, бета-адреноблокаторы, верапамил). При стойкой брадикардии характерны приступы головокружений, обмороки.
Экстрасистолия – преждевременное сердечное сокращение, которое может ощущаться как перебои или замирание сердцебиения. Экстрасистолия встречается у большинства здоровых людей. Если экстрасистолы редкие (менее 5 в минуту) и не ощущаются пациентом, то они не требуют специального лечения. Если экстрасистолы частые (6 и более в минуту) или больной ощущает перебои, головокружение, то необходимо обратиться к врачу.
Мерцательная аритмия – нерегулярный сердечный ритм, характеризующийся пульсом различного наполнения и частоты, от 100 до 150 ударов в минуту. Мерцание предсердий может быть стойким или приступообразным. Наблюдается при митральных пороках сердца, ишемической болезни сердца, тиреотоксикозе, алкоголизме и пр. Мерцательная аритмия может не ощущаться больным или ощущаться как сердцебиение. Отмечается склонность к образованию тромбов.
Когда обращаться к врачу?
При наличии симптомов аритмии следует обратиться к врачу (кардиологу) для уточнения диагноза и проведения адекватноголечения. При тяжелой аритмии целесообразен срочный вызов «скорой медицинской помощи».
Среди многочисленных видов аритмий экстренной помощи чаще всего требуют приступы пароксизмальной тахикардии, мерцательной аритмии и блокады сердца.
Врачебные назначенияО б с л е д о в а н и е
Обследование направлено прежде всего на выявление основной причины, лежащей в основе развития аритмии (инфаркт миокарда, миокардит, кардиосклероз, тиреотоксикоз, электролитные нарушения и др.).
Предварительный диагноз в большинстве случаев устанавливается при общем осмотре с обязательным исследованием пульса (частота, наполнение, ритмичность и пр.). Характер нарушения сердечного ритма и причину аритмии с точностью можно определить только при электрокардиографическом исследовании(ЭКГ), иногда в сочетании с дополнительными методами. Назначение этих исследований является компетенцией врача (кардиолога), и их перечень строго индивидуален, например:
• ЭКГ-пробы с физической нагрузкой (велоэргометрия);
• круглосуточная запись ЭКГ;
• электрофизиологическое исследование (внутрисердечная или внутрипищеводная электрография со стимуляцией отделов проводящей системы сердца);
• исследование электролитного обмена (концентрации калия, магния и кальция крови);
• определение уровня гормонов щитовидной железы и пр.
Л е ч е н и е
Диета. Специальной диеты при аритмиях нет, но положительное влияние на сердечный ритм может оказать использование продуктов питания, богатых калием (картофель, изюм, курага и др.) и магнием (овсяная и гречневая крупы, сухофрукты, орехи и др.).
Лекарственные средства. Медикаментозные средства следует применять по назначению врача и под его контролем. Выбор этих средств строго индивидуален и зависит от характера основного заболевания, тяжести аритмии, общего состояния организма и пр. Для лечения легких форм аритмий (синусовая тахикардия, редкие экстрасистолы и пр.), обусловленных функциональными нарушениями нервной системы (неврозы, стрессы, вегетососудистая дистония), с успехом применяют седативные средства, препараты калия и магния.
Для приема внутрь
• Седативные средства: Белласпон • Беллоид • Валерианы настойка или экстракт • Корвалол • Ново-пассит • Персен • Пустырника настойка и пр.
• Препараты калия и магния: Аспаркам • Магнерот • Панангин.
При более тяжелых формах нарушений сердечного ритма применяют специальные антиаритмические средства. Их назначают только по предписанию врача и при постоянном контроле показателей ЭКГ.
Электрическая стимуляция сердца. В основе этого метода лечения лежит возможность замены искусственными электрическими импульсами определенной амплитуды и продолжительности естественных сигналов центров автоматизма сердца, что позволяет нормализовать частоту сердечных сокращений.
Для временной электростимуляции используют пищеводные или эндокардиальные электроды, которые несут импульс к сердцу от кардиостимулятора, расположенного снаружи. После нормализации сердечного ритма кардиостимулятор отключают и назначают необходимые противоаритмические лекарственные средства.
Для постоянной электрической стимуляция сердца выполняют кардиохирургическую операцию – имплантацию (вживление) электрокардиостимулятора. Источником энергии электрических импульсов служат специальные батарейки, запас энергии которых рассчитан на несколько лет, затем батарейки меняются.
Электрическая стимуляция сердца показана при тяжелых нарушениях сердечного ритма, когда консервативное лечение неэффективно, а риск внезапной остановки сердца высок.
Домашние средстваРецепты народной медицины для внутреннего употребления
✓ Смесь соков свеклы, моркови и редьки в соотношении 1:1:1 полезно пить ежедневно на протяжении нескольких месяцев при любых видах сердечных аритмий.
✓ При сердцебиении очень полезно есть инжир в любом виде или жевать корку лимона.
✓ Полезно смешать сок пустырника пятилопастного и водку в соотношении 1:1. Принимать по 1 ч. л. 3 раза в день перед едой при сердцебиении, тахикардии, аритмиях и неврозах сердца.
✓ При аритмиях, ишемической болезни сердца, сердцебиении, гипертонии смешать настойку плодов боярышника кроваво-красного и прополис в соотношении 1:1. Принимать по 25 капель 3 раза в день.
✓ Мята перечная является одним из самых эффективных средств, применяемых при нарушениях сердечного ритма, при перебоях и замираниях в работе сердечной мышцы. 1 ч. л. сухих измельченных листьев мяты залить стаканом кипящей воды и настаивать 1 час в теплом месте. Процедить. Выпить мелкими глотками утром за полчаса до завтрака. Настой пить ежедневно, не пропуская ни одного дня, в течение длительного времени.
✓ Размешать 1 ст. л. меда в 1/2 стакана сока свеклы и пить 3 раза в день за час до еды (средство также хорошо снижает артериальное давление).
✓ Очень полезен печеный картофель. Запекать его нужно целиком на костре или (в домашних условиях) в духовке.
* * *Народные целители советуют при любых аритмиях
• Есть понемногу, так как переполненный желудок раздражает блуждающий нерв, угнетая, в свою очередь, функции синусового узла, в котором возникают сердечные импульсы.
• Избегать статических нагрузок (поднятие тяжестей), т. к. они вызывают повышение артериального давления, ведущее к активизации работы сердца, что может вызвать нарушение ритма и темпа сердечных сокращений.
• Принимать жидкий экстракт боярышника по 30–40 капель в день до еды.
* * *Первая помощь при любой аритмии: больному необходимо обеспечить физический и эмоциональный покой, уложить в постель. Дать любое успокаивающее средство (настойка или таблетки валерианы, настойка пустырника, Корвалол и т. д.) и вызвать врача.
В некоторых случаях можно заставить больного сделать максимальный вдох, затем задержать дыхание, зажать пальцами нос и попросить сымитировать максимальный выдох, не выдыхая воздух из легких. При этом больной должен натужиться достаточно сильно (лицо побагровеет, но это не опасно). После нескольких таких натуживаний приступ сердцебиения нередко купируется.
* * *Точечный массаж при аритмии
Экстренная помощь
1. Локализация точки: находится на ладонной поверхности запястья (со стороны большого пальца) под нижней складкой, отступя от нее 1,5 см вниз, там, где определяется пульс.
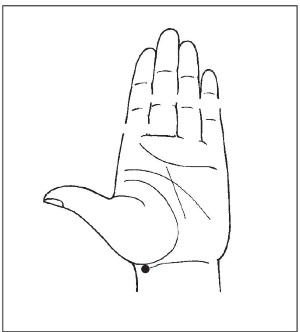
Техника воздействия: сильно надавливать на точку, расположенную на левой руке, подушечкой большого пальца в течение 1–2 мин или до прекращения приступа сердцебиения.
Сердцебиение, страх, бессонница
2. Локализация точек: симметричные, находятся на ладонной стороне запястья в углублении между сухожилиями на средней складке, на стороне мизинца.

Техника воздействия: положив руку на стол, ладонью вверх, наклонив кисть в сторону локтя, поочередно на правой и левой руке массировать точки в течение 3 мин.
Сердцебиение при движении
3. Локализация точки: симметричная, находится в области локтевого сгиба со стороны мизинца, в углублении. Массаж этой точки особенно эффективен при сердцебиении, возникающем во время движения.
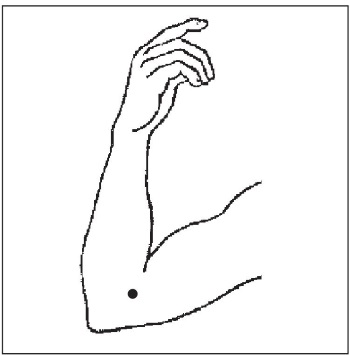
Техника воздействия: рука лежит на столе ладонью вверх; массировать точки поочередно на правой и левой руке в положении сидя в течение 3 мин.
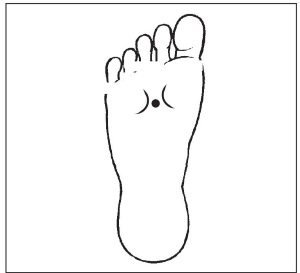
4. Локализация точек: симметричные, находятся на подошвенной поверхности стопы в ямке, которая образуется при сгибании пальцев.
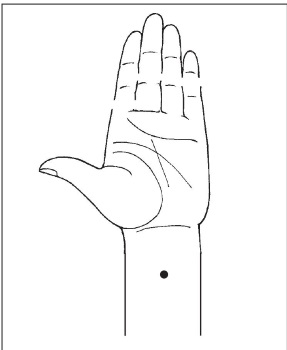
Техника воздействия: в положении сидя массировать точку поочередно на правой и на левой ноге в течение 3–5 мин.
При частых приступах аритмии
5. Локализация точки: на голени, в углублении, расположенном на 4 поперечных пальца ниже нижнего края надколенника (при вытянутой ноге) и на ширину пальца наружу от бугристости большеберцовой кости.
Техника воздействия: нажимать и массировать точку подушечкой большого пальца 2–3 мин или 300 раз. Для профилактики аритмии можно греть точку полынной сигарой, перцовым пластырем, горчичниками.
6. Локализация точки: на внутренней боковой стороне икроножной мышцы, на расстоянии примерно в 4 ширины пальца вверх от внутренней лодыжки и позади большеберцовой кости.
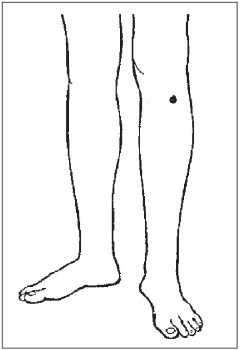
Техника воздействия: делать массаж точек попеременно на правой и на левой ноге, легко надавливая (вибрация) от 30 с до 1 мин 1–2 раза в день. Для профилактики аритмии можно греть точку полынной сигарой, перцовым пластырем, горчицей.
7. Локализация точки
Точка находится на внутренней боковой стороне икроножной мышцы, на расстоянии примерно в 4 ширины пальца вверх от внутренней лодыжки и позади большеберцовой кости.
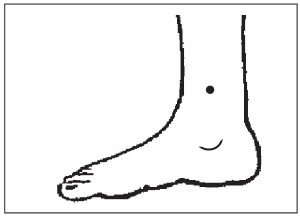
Техника воздействия
Делать массаж точек попеременно на правой и на левой ноге, легко надавливая (вибрация) от 30 с до 1 мин 1–2 раза в день. Для профилактики аритмии можно греть точку полынной сигарой, перцовым пластырем, горчицей.
Артриты и артрозы
Общие сведенияАртрит – воспалительное заболевание сустава, которое развивается вследствие инфекции, травмы или нарушения обмена веществ (подагра, псориаз, заболевания иммунной системы и пр.). Наблюдаются поражения как одного сустава (моноартрит), так и нескольких (полиартрит). Артрит может развиться очень быстро и сопровождаться сильными болями в суставе, высокой температурой (острый артрит) или развиваться постепенно (хронический артрит).
Артроз (остеоартроз) – хроническое дегенеративно-дистрофическое заболевание сустава, при котором основные изменения происходят в суставном хряще.
СимптомыОсновные проявления артритов и артрозов сводятся к изменениям в области пораженных суставов и окружающих тканей.
• Боль.
• Звук «хруста» при движении.
• Краснота и припухлость в области сустава.
• Ограничение амплитуды движений.
Это важно! «Блокада сустава» – невозможность малейших движений в суставе из-за внезапно возникшей интенсивной боли. Развивается вследствие ущемления между суставными поверхностями хрящевого или костного фрагмента сустава («суставная мышь»).
В той или иной степени перечисленные симптомы наблюдаются при любых поражениях суставов. Но для каждой из форм характерны свои особенности.
Артриты, обусловленные инфекцией
Чаще всего наблюдаются реактивные артриты, развивающиеся после перенесенных острых инфекционных заболеваний кишечника (энтероколиты, дизентерия), мочеполовой системы (гонорея, хламидиоз) и пр. Они характеризуются относительно легким течением. Преимущественно воспаляются суставы нижних конечностей, особенно пальцев стоп, вокруг которых кожа приобретает синюшную окраску. Обычно такой артрит длится от нескольких дней до нескольких недель, проходит самостоятельно, однако может стать и хроническим (при отсутствии лечения основного заболевания).
Реже наблюдаются гнойные артриты, вызванные попаданием инфекции в полость сустава (травма) или ее заносом при септических состояниях (заражение крови). Такие артриты протекают на фоне тяжелого основного заболевания (травма, сепсис, туберкулез, гонорея и пр.) и являются лишь одним из его осложнений.
Артриты при ревматизме
Поражение суставов при ревматизме носит обычно слабовыраженный и полностью обратимый характер. Такие артриты называют «летучими», потому что они длятся недолго, проходят самопроизвольно, а главное – как бы перескакивают с одного сустава на другой (локтевые, голеностопные, коленные).
Вопреки широко распространенному заблуждению, при ревматизме поражаются не суставы, а сердце (см. Ревматизм). Ревматические артриты встречаются крайне редко. Ревматоидный артрит является самостоятельным заболеванием и к ревматизму не имеет никакого отношения. В просторечии и народной медицине любые артриты именуют «суставным ревматизмом».
Ревматоидный артрит
Относится к аутоиммунным заболеваниям и характеризуется хроническим прогрессирующим воспалением нескольких суставов конечностей (полиартрит). Заболевание начинается с симметричного поражения мелких суставов кистей и стоп. В дальнейшем, при отсутствии лечения, в процесс вовлекаются и крупные суставы (коленные, голеностопные).
Характерна утренняя скованность в болезненно припухлых суставах, повышение температуры кожи над ними. Начало болезни постепенное, течение волнообразное, но неуклонно прогрессирующее: вовлекаются все новые суставы с последующей их грубой деформацией и нарушением функции.
Остеоартроз
Заболевание, при котором изменения дегенеративного характера возникают в суставном хряще. Определенное значение в развитии заболевания имеют нарушения обмена кальция и фосфора (см. Остеопороз). В отличие от артрита воспаление в суставе бывает непостоянным и маловыраженным. В первую очередь в процесс вовлекаются суставы, несущие наибольшую нагрузку, такие как коленные и тазобедренные, межфаланговые суставы кистей, первый пястно-запястный сустав. Больные жалуются на боль при движении и припухлость в области сустава, его утолщение и деформацию, ограниченную подвижность в нем. При прогрессировании заболевания на снижение объема движений в суставе также влияет наличие внутрисуставных фрагментов разрушенных тканей сустава («суставная мышь»).
Подагрический артрит
Заболевание, обусловленное отложением кристаллов солей мочевой кислоты в суставах и других тканях (см. Подагра).
Болезнь развивается почти исключительно у мужчин среднего возраста. Обычно рецидивирующий артрит поражает нижние конечности: стопы, голеностопные и коленные суставы. Наиболее часто (75 %) поражается I плюснефаланговый сустав.
Приступ артрита часто развивается ночью, после погрешностей в диете (чрезмерное употребление мяса, алкоголя). Интенсивность боли нарастает очень быстро, в течение 1–2 часов, движение в суставе становится невозможным, кожа над ним краснеет, на ощупь горячая. Может повыситься температура тела. Характерно быстрое стихание (за 1–2 дня) всех симптомов артрита без остаточных явлений.
Когда обращаться к врачу?
При наличии симптомов артрита необходима консультация врача, поскольку именно на ранних стадиях заболевания лечение наиболее эффективно.
При возникновении «блокады сустава» необходимо срочно вызвать «скорую медицинскую помощь».
Врачебные назначенияО б с л е д о в а н и е
Кроме углубленного обследования опорно-двигательного аппарата могут проводиться:
• ультразвуковое исследование;
• рентгенография;
• исследование суставной жидкости;
• артроскопия.
Врач может назначить специальные исследования крови на содержание (концентрацию):
• ревматоидного фактора;
• мочевой кислоты;
• С-реактивного белка и пр.
Л е ч е н и е
При артритах, обусловленных инфекцией, при ревматизме и подагре врач проводит лечение основного заболевания, а устранение симптомов артрита при необходимости достигается назначением противовоспалительных и обезболивающих средств.
При лечении ревматоидного артрита и остеоартроза врач может назначить сильнодействующие препараты:
• улучшающие состояние суставного хряща (хондропротекторы);
• нормализующие метаболизм костной ткани (см. Остеопороз);







