
Полная версия
Внутренние болезни
Поэтому в настоящее время основным методом выявления атеросклеротических изменений является ангиография.
Диагноз. Обычно атеросклероз не выносится в диагноз и диагноз начинается с его основного проявления. Исключение составляет атеросклероз аорты и крупных артерий при наличии серьезных осложнений.
Примеры формулировки диагноза:
1. Атеросклероз аорты. Аневризма брюшного отдела.
2. Атеросклероз аорты. Расслаивающая аневризма восходящего отдела аорты. Острая недостаточность аортального клапана.
3. Ишемическая болезнь сердца. Стенокардия напряжения III ф. к. по NYHA.
Течение. Атеросклерозу свойственно волнообразное течение с периодами обострений (образование новых бляшек, быстрый рост бляшек, кровоизлияния в бляшки, надрывы их покрышки), что проявляется нарастанием соответствующей клинической симптоматики (дестабилизация течения ишемической болезни сердца).
Прогноз и исходы в решающей мере определяются особенностями течения основного заболевания, морфологическим субстратом которого является атеросклероз.
Лечение. Терапия больных атеросклерозом направлена на коррекцию нарушений метаболизма липидов. Она включает в себя диету, повышение физической активности, при наличии ожирения – снижение массы тела, у больных сахарным диабетом – нормализацию уровня глюкозы в крови.
Соблюдение диеты рекомендуется всем пациентам, имеющим клинические проявления атеросклероза и уровень общего холестерина в крови более 200 мг/дл (уровень холестерина липопротеидов низкой плотности – более 130 мг/дл). На начальном этапе рекомендуется ограничение жиров в рационе до 30 % от общего количества калорий. При этом на долю насыщенных жиров должно приходиться не более 1/3 калорий, 2/3 калорий должны составлять полиненасыщенные жиры (растительное масло, рыбий жир), не подвергнутые кулинарной обработке. Количество холестерина не должно достигать 300 мг в сутки. Желательно наличие в пище большого количества пищевых волокон, нарушающих всасывание холестерина. Большое количество пищевых волокон содержат яблоки, грейпфрут, свекла, брюква и другие овощи. Целесообразно увеличение в рационе количества рыбы, поскольку рыбные продукты содержат большое количество омега-3 жирных кислот, тормозящих синтез триглицеридов и липопротеидов очень низкой плотности, а также уменьшающих жесткость клеточных мембран.
При отсутствии в течение 3 месяцев существенного снижения уровня холестерина в крови, рекомендуется более жесткое ограничение жиров (насыщенные жиры – не более 7 % калорий) и холестерина (менее 200 мг в сутки). При любом из типов диет учитывается общее количество калорий – оно должно соответствовать рекомендациям по достижению и/или сохранению нормальной массы тела.
В последние годы опубликовано значительное количество исследований о холестеринснижающем действии небольших количеств алкоголя. Но алкоголь не может быть рекомендован как часть терапии, поскольку количество принимаемого алкоголя многие пациенты не контролируют. Кроме того, алкоголь является безусловным фактором риска артериальной гипертензии, инсультов и аритмий. Больные атеросклерозом должны прекратить курить. В настоящее время для коррекции дислипидемий широко применяются медикаментозные препараты. В большинстве стран их рекомендуют использовать и профилактически у лиц пожилого возраста (мужчины старше 45 лет, женщины – 55 лет), имеющих дислипидемию, не корригируемую диетой. Целью терапии является нормализация уровня холестерина в крови.
Для медикаментозной коррекции дислипидемий применяют препараты пяти групп: энтеросорбенты, статины, фибраты, никотиновую кислоту и антиоксиданты.
Никотиновая кислота имеет наиболее длительную историю применения. Однако ее терапевтическая доза (2,0 – 3,0 г в сутки) плохо переносится больными (покраснение лица, чувство жара, сухость во рту, сердцебиение). Значительно лучше переносятся эндурацин (препарат никотиновой кислоты продленного действия в дозе до 1,5 г в сутки), аципимокс (дериват никотиновой кислоты в дозе до 1,0 г в сутки). Целесообразно начинать терапию с использования небольших доз (250 мг в сутки). Механизм действия никотиновой кислоты связан с торможением липолиза в жировой ткани, а также синтеза холестерина и триглицеридов в печени.
Не нашли широкого применения энтеросорбенты – холестирамин и колестипол – из-за необходимости использования больших доз (25,0 – 30,0 г в сутки). Основой действия этих препаратов является адсорбция желчных кислот с нарушением их всасывания в кишечнике. Возникающий дефицит желчных кислот резко увеличивает их образование из холестерина в печеночной клетке. Результатом этого является уменьшение уровня холестерина в крови. К сожалению, при использовании этих препаратов нередко повышается уровень триглицеридов.
Антиоксиданты (пробукол – 500 мг в сутки) не снижают уровень холестерина в крови, но они ингибируют свободные радикалы, тем самым тормозят окисление (модификацию) липопротеидов и препятствуют развитию атеросклероза. Не исключается способность пробукола умеренно тормозить синтез холестерина.
В настоящее время для коррекции дислипидемий наиболее часто используются фибраты и статины.
Механизм действия статинов связан с торможением активности гидроксиметилглутарилкоэнзим А-редуктазы – фермента, участвующего в синтезе холестерина на одном из ранних этапов. В клинике применяются ловастатин (мевакор – 20 – 80 мг), симвастатин (закор – 10 – 80 мг), правастатин (липостат – 10 – 20 мг), флувастатин (лескол – 20 – 40 мг) и другие соединения. Все они принимаются 1 раз в сутки перед сном. Все препараты существенно снижают уровень холестерина и триглицеридов в крови.
При назначении статинов возможно ухудшение функционального состояния печени, поэтому необходимо контролировать уровень трансаминаз в крови. Возможно также развитие миозитов.
Группа фибратов также достаточно многочисленна. Она включает клофибрат (атромид), фенофибрат (липантил), ципрофибрат (липанор), безафибрат (безамид) и другие соединения. Суточная доза препаратов колеблется в пределах 200 – 400 мг. Механизм действия фибратов сложен. Они стимулируют липопротеидлипазу, уменьшают синтез триглицеридов и увеличивают синтез антиатерогенных липопротеидов. При их применении отмечается преимущественное уменьшение уровня триглицеридов (на 20 – 50 %), количество холестерина снижается приблизительно на 10 – 50 %.
Применение липотропных препаратов должно быть постоянным, поскольку прекращение терапии быстро приводит к восстановлению исходных показателей липидов. При тяжелых гиперлипидемиях оправдано одновременное использование нескольких гиполипидемических препаратов с разным механизмом действия.
Помимо медикаментозной терапии, для коррекции нарушений липидного обмена достаточно широко используются плазмаферез и иммуносорбция. В редких случаях, особенно при сочетании с ожирением, прибегают к частичному илеошунтированию (операция Бухвальда), при гомозиготной гиперхолестеринемии используется трансплантация печени.
В настоящее время начаты исследования по возможности использования генно-инженерных методов коррекции нарушений липидного обмена у больных с наследственными дислипидемиями.
ИШЕМИЧЕСКАЯ БОЛЕЗНЬ СЕРДЦА
Определение. Ишемическая болезнь сердца (ИБС) – заболевание, обусловленное несоответствием между потребностями миокарда в кислороде и его поступлением из-за локального нарушения кровотока, наиболее часто вызванного коронарным атеросклерозом.
Распространенность. Ишемическая болезнь сердца – одно из наиболее распространенных заболеваний в экономически развитых странах. В 1994 г. в лечебных учреждениях России по поводу ишемической болезни сердца наблюдались 6 343 000 больных, причем 619 000 из них обратились за лечебной помощью впервые [Чазов Е. И., 1997].
Этиология. Поскольку наиболее частой причиной ишемической болезни сердца является атеросклероз коронарных артерий, то в основе ее развития лежат те же факторы риска. Наиболее существенные из них – дислипидемия, артериальная гипертензия, курение, сахарный диабет. Своеобразными факторами риска являются возраст и пол. У мужчин ишемическая болезнь встречается чаще, особенно у лиц молодого возраста.
Классификация. Ишемическая болезнь сердца включает в себя несколько заболеваний, существенно различающихся по клиническим проявлениям. В соответствии c рекомендациями комитета экспертов ВОЗ выделяют следующие варианты течения ишемической болезни сердца: стенокардию, инфаркт миокарда и хроническую ишемическую болезнь сердца, в которой выделяют бессимптомную (безболевую) ишемию миокарда и так называемую ишемическую кардиомиопатию. Вариант течения ишемической болезни сердца не является неизменным. У больных со стенокардией нередко развивается инфаркт миокарда, равно как и у пациентов, переносящих инфаркт миокарда, может исчезнуть предшествовавшая стенокардия.
Стенокардия (грудная жаба)
Определение. Стенокардия – это болевой синдром, обусловленный кратковременной локальной ишемией миокарда, который может возникать как при физической нагрузке, так и в покое.
Распространенность. Количество больных стенокардией колеблется в пределах 30 – 50 тыс. на 1 млн взрослого населения. Средняя годовая первичная заболеваемость у мужчин в возрасте 40 – 59 лет в различных странах колеблется в пределах 0,2 – 1,2 %. Женщины заболевают в 2 раза реже, чем мужчины. Эти различия исчезают среди лиц старше 75 лет.
Патогенез. У абсолютного большинства больных (85 – 90 %) стенокардия возникает на фоне атеросклероза коронарных артерий сердца.
В клинике принято различать некоторые особенности патогенеза. У большинства больных со стенокардией напряжения болевые ощущения возникают при достаточно постоянном уровне физической нагрузки (мощности нагрузки). В основе стенокардии напряжения лежит постоянное сужение коронарной артерии (фиксированная коронарная обструкция). Несмотря на наличие сужения, коронарные артерии обеспечивают адекватную перфузию миокарда в покое, и проявления ишемии возникают лишь при физической нагрузке. Это связано с возрастанием работы сердца при физической нагрузке и неспособностью атеросклеротически измененного участка коронарной артерии к адекватной вазодилатации.
Более сложным является патогенез стенокардии покоя. Прежде всего стенокардия покоя может возникать у больных лишь в период эмоционального напряжения (так называемая эмоциогенная стенокардия). В ее основе лежит увеличение работы сердца из-за повышения артериального давления, увеличения числа сокращений сердца и неблагоприятного влияния катехоламинов на метаболизм миокарда. В то же время из-за наличия фиксированной коронарной обструкции перфузия участка миокарда, кровоснабжаемого измененной артерией, существенно не возрастает. Однако у большинства больных со стенокардией покоя болевые ощущения возникают вне связи с эмоциональным напряжением, чаще в ночное время. Стенокардия покоя вне эмоционального напряжения возникает при различных гемодинамических ситуациях. У части больных развитию ишемических изменений предшествует резкое снижение артериального давления с одновременным уменьшением числа сокращений сердца. В этих случаях при наличии фиксированной коронарной обструкции уменьшение коронарной перфузии будет максимально выражено в зоне миокарда, кровоснабжаемой измененной коронарной артерией. Но у большинства больных стенокардия покоя возникает при отсутствии изменений работы сердца. В основе ишемии в этих случаях лежит временное ухудшение локального коронарного кровотока – так называемая динамическая обструкция. Наиболее частой причиной динамической коронарной обструкции является локальный спазм коронарной артерии в месте локализации атеросклеротической бляшки. Степень сужения может быть самой различной – от полного прекращения кровотока в месте сужения до минимальных изменений просвета коронарной артерии. В редких случаях спазм коронарной артерии не ограничивается местом локализации атеросклеротической бляшки, а вовлекает ту или иную крупную ветвь коронарной артерии.
У одного и того же больного одновременно могут возникать приступы стенокардии, обусловленные как фиксированной, так и динамической коронарной обструкцией.
Наконец, существует еще одна форма стенокардии, патогенез которой до настоящего времени не выяснен – так называемый синдром-Х. Его особенностью является возникновение типичных ангинозных приступов у больных с интактными по данным коронарографии коронарными артериями. Предполагается, что возникновение стенокардии у этих больных обусловлено нарушениями кровообращения на уровне микроциркуляторного русла. Данный вариант стенокардии чаще отмечается у женщин.
При нестабильной стенокардии в основе дестабилизации течения ишемической болезни сердца нередко лежит надрыв интимы, покрывающей бляшку. В этих условиях в месте надрыва нередко формируются рыхлые, быстро лизирующиеся тромбы. Быстрое восстановление кровотока способствует сохранению жизнеспособности миокарда ишемизированной зоны.
Морфология. Стенокардия не сопровождается развитием некробиотических изменений кардиомиоцитов. Однако даже кратковременная ишемия миокарда резко активизирует процессы естественной гибели кардиомиоцитов (апоптоз). При стенокардии стабильного течения атеросклеротические бляшки не изменены, при нестабильном течении нередко отмечаются надрывы «покрышки» бляшек и кровоизлияния в бляшки.
Классификация. Стенокардия подразделяется по особенностям течения (на стабильную и нестабильную), по ситуации, при которой она возникает (напряжения и покоя).
Стенокардия напряжения, всвою очередь, подразделяется на 4 функциональных класса в соответствии с интенсивностью нагрузки, при которой возникают боли (табл. 1.9). Отдельно выделяется вазоспастическая стенокардия Принцметала.
Таблица 1.9
Классификация стенокардии напряжения стабильного течения

Выделение нестабильной стенокардии обосновано ее неблагоприятным прогнозом – высоким риском развития инфаркта миокарда или внезапной смерти. В эту группу относят:
1) больных со впервые возникшей (прогрессирующей и непрогрессирующей) стенокардией (в течение 4 недель от момента возникновения первого приступа болей);
2) пациентов с ухудшением течения заболевания на фоне предшествовавшей стенокардии стабильного течения;
3) лиц, у которых стенокардия сохраняется или возникает в первые дни после инфаркта миокарда.
Кроме того, к нестабильной стенокардии относят и так называемый промежуточный коронарный синдром.
Клиническая картина. Стенокардия проявляется болевыми ощущениями, которые могут возникать как в покое, так и при физической нагрузке. Классическая картина стенокардии была описана более 100 лет назад Геберденом и Потэном. Типичны острые сжимающие боли, реже – чувство тяжести за грудиной с иррадиацией в шею, нижнюю челюсть, левую руку, ключицу, лопатку. Иногда боли иррадиируют в эпигастральную область, в зубы, вправо. Некоторые больные ощущают боли лишь в местах иррадиации. При стенокардии напряжения боли проходят или существенно уменьшаются после прекращения физической нагрузки. У ряда больных стенокардия сопровождается ощущением головокружений, слабости, одышки, нарушениями ритма. Продолжительность болей обычно не превышает 10 – 15 мин. Характерно четкое уменьшение или полное прекращение болей в ближайшие сроки (1 – 3 мин.) после приема нитроглицерина.
При стенокардии нестабильного течения типично увеличение количества и продолжительности болевых эпизодов в течение суток, уменьшение эффективности нитроглицерина и других антиангинальных средств.
К нестабильной стенокардии относится и промежуточный коронарный синдром (очаговая дистрофия миокарда, острая коронарная недостаточность). Это проявление ишемической болезни сердца занимает промежуточное положение между инфарктом миокарда и стенокардией. Под промежуточным коронарным синдромом понимают болевой синдром, обусловленный ишемией миокарда, продолжающийся около 30 мин. и сопровождающийся изменениями ЭКГ (депрессия или подъем сегмента ST), которые исчезают в течение суток после болевого приступа. У многих больных из-за появления дистрофических изменений кардиомиоцитов в зоне ишемии возможно повышение в крови активности ферментов и миоглобина, не превышающее 50 % по отношению к верхней границе нормы.
В его развитии могут иметь значение как вазоспазм, так и временное прекращение кровотока из-за своеобразных микроэмболий циркулирующими в крови тромбоцитарными агрегатами. У части больных при ангиоскопии выявляются свежие тромбы, которые достаточно быстро спонтанно лизируются. Значительно реже возникновение острой коронарной недостаточности может быть связано с резким повышением потребности миокарда в кислороде при повышении работы сердца (гипертонический криз, пароксизмы тахисистолических нарушений ритма, физическое напряжение и др.) у больного с коронарным атеросклерозом.
Безболевая ишемия миокарда. Более чем у половины больных со стенокардией при суточном мониторировании ЭКГ выявляются признаки ишемии миокарда, протекающей без болей. При этом у многих больных количество эпизодов безболевой ишемии превышает число болевых эпизодов. С наибольшим постоянством безболевые эпизоды регистрируются у больных ишемической болезнью сердца с сопутствующим сахарным диабетом или же кардиосклерозом. У некоторых больных ишемическая болезнь сердца вообще протекает без болевых ощущений. Истинная распространенность абсолютно безболевой ишемии неизвестна, поскольку она обычно выявляется при суточном ЭКГ-мониторировании или же проведении нагрузочных проб у лиц с факторами риска ишемической болезни сердца.
Далеко не всегда безболевая ишемия миокарда протекает бессимптомно. Она может проявляться пароксизмами слабости, головокружений, одышки, синкопальными состояниями, аритмиями, а при безболевой форме инфаркта миокарда – всеми свойственными ему проявлениями.
Причины отсутствия болей при наличии ишемических изменений на ЭКГ не ясны. Их связывают с повышением порога болевой чувствительности. При одновременном наличии у больного болевых и безболевых эпизодов ишемии последним свойственна меньшая выраженность и продолжительность изменений положения сегмента ST (депрессии).
Лабораторная и инструментальная диагностика. Приступы стенокардии не сопровождаются изменениями состава крови.
Электрокардиография. ЭКГ, снятая вне болей, не выявляет специфических изменений. Более того, у 60 – 70 % с недавно возникшей стенокардией ЭКГ оказывается нормальной. Значительно более информативной является ЭКГ, снятая во время приступа. У 60 – 80 % больных выявляются типичные ишемические изменения – горизонтальное или косонисходящее смещение сегмента ST вниз (депрессия более 1 мм) с одновременными изменениями зубца Т, реже – подъем (элевация) ST. Резкий подъем ST (инфарктоподобная кривая) характерен для стенокардии Принцметала (рис. 1.4). У больных с промежуточным коронарным синдромом на ЭКГ, снятых во время болей, обычно регистрируются типичные ишемические изменения, полностью исчезающие через сутки.
Возможности выявления преходящих ишемических изменений миокарда значительно расширились в последние годы в связи в широким использованием длительного амбулаторного мониторирования ЭКГ. При суточном мониторировании ЭКГ регистрируются как болевые, так и безболевые эпизоды ишемии, что позволяет оценить суточную ишемическую нагрузку на миокард.
Обязательным исследованием у больных со стабильной стенокардией или же подозрением на нее, или же – на наличие безболевой ишемии миокарда является регистрация ЭКГ при дозированной физической нагрузке (велоэргометр, тредмил). При стенокардии напряжения и безболевой ишемии, обусловленной увеличением работы сердца, в момент нагрузки и/или в первые минуты после ее завершения выявляются ишемические изменения у 60 – 80 % пациентов (рис. 1.5). Пробы с физической нагрузкой позволяют не только выявить ишемию, но оценить ее выраженность (по степени изменений положения ST), толерантность к нагрузке (порог ишемии), контролировать эффективность антиишемической терапии. У больных с динамической коронарной обструкцией пробы с физической нагрузкой нередко дают отрицательные результаты.
Определенное место в диагностике занимают медикаментозные пробы (курантил, эргометрин). Введение эргометрина провоцирует спазм коронарной артерии. Из-за большого количества осложнений пробы с эргометрином должны проводиться в условиях стационара.
У больных с нестабильным течением стенокардии все нагрузочные пробы могут выполняться лишь после стабилизации состояния больного.
Поскольку при выполнении любой пробы возможно ухудшение состояния больного, вплоть до фибрилляции сердца, исследования должны осуществляться с соблюдением всех противопоказаний и при возможности оказания в случае необходимости всех видов неотложной помощи.
Эхокардиография. У больных стенокардией эхокардиографическое исследование нередко выявляет зоны с нарушенной сократимостью миокарда. При исследовании в момент болевого приступа, как правило, выявляется зона преходящей дискинезии с уменьшением фракции изгнания. Аналогичные изменения нередко наблюдаются в условиях пробы с физической нагрузкой или же при введении симпатомиметиков (стресс-эхокардиография). Стресс-эхокардиография выявляет и зоны несокращающегося, но жизнеспособного миокарда (гибернация миокарда).
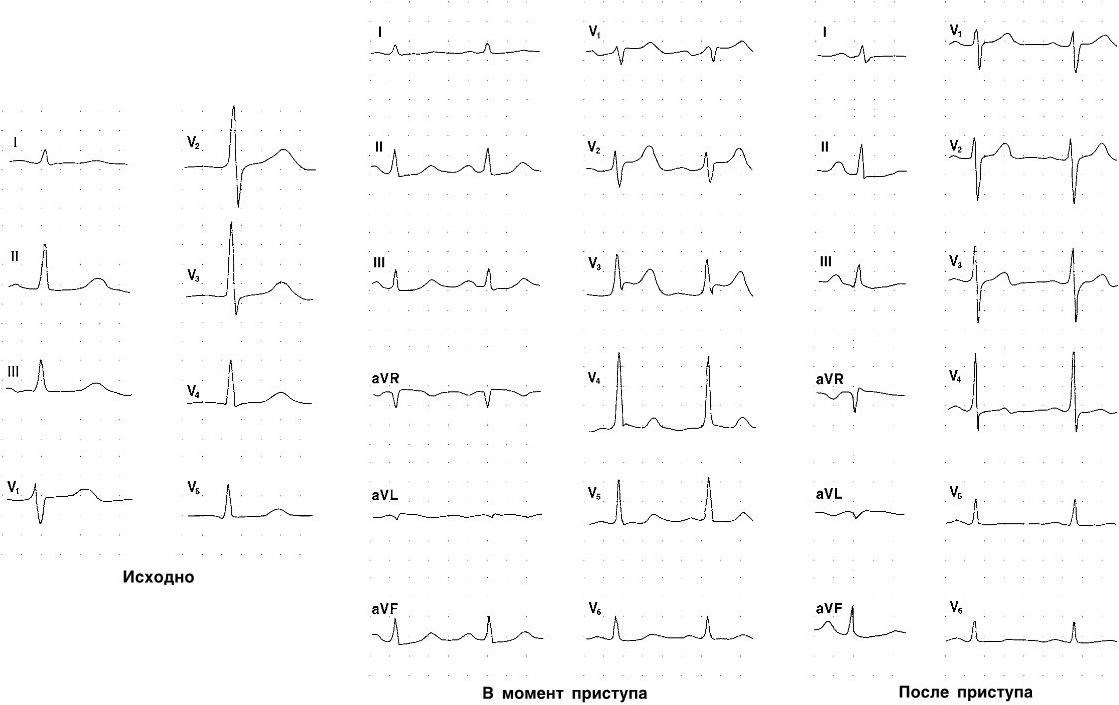
Рис. 1.4. Динамика ЭКГ-изменений у больного 39 лет со спонтанной стенокардией.
Исходная ЭКГ не изменена. На ЭКГ, снятой в момент болевого приступа, выявляется элевация сегмента ST в отведениях V1 – 3. На ЭКГ, снятой через 30 мин. после окончания приступа, сегмент ST возвратился к изолинии, выявляются лишь незначительно измененные зубцы Т в V3 – 6

Рис. 1.5. Динамика ЭКГ-изменений у больного со стенокардией напряжения при проведении пробы с физической нагрузкой.
Исходная ЭКГ нормальная. На ЭКГ, снятой на I ступени нагрузки (50 Вт), выявляется четкое смещение вниз сегмента ST, сохраняющееся и на 1-й минуте восстановительного периода и менее выраженное на 5-й минуте
Радионуклидные методы. Сцинтиграфия с изотопом таллия или технеция выявляет зоны гипоперфузии, позитронно-эмиссионная томография с использованием изотопов глюкозы и жирных кислот позволяет выявить локальные нарушения метаболизма миокарда.
Коронарная ангиография. Она используется для оценки морфологических изменений коронарного русла, что имеет существенное значение в выборе метода лечения (ангиопластика, стентирование, шунтирование).
Диагноз. В диагнозе отражается характер стенокардии (покоя, напряжения), при стенокардии напряжения – ее класс. Термины «стабильная», «нестабильная» не выносятся в диагноз. Однако при нестабильной стенокардии в диагнозе обязательно должна быть отражена ее форма.
Примеры формулировки диагноза:
1. Ишемическая болезнь сердца. Стенокардия напряжения III ф. к. по NYHA.
2. Ишемическая болезнь сердца. Стенокардия Принцметала.
3. Ишемическая болезнь сердца. Впервые возникшая прогрессирующая стенокардия.
Дифференциальный диагноз. Основой диагноза является наличие у больного типичных болевых ощущений с четким эффектом нитроглицерина. Диагноз подтверждается результатами ЭКГ-исследования.
Дифференциальный диагноз проводится со многими заболеваниями, проявляющимися болевыми ощущениями в грудной клетке (перикардит, радикулит, эзофагит, спазм пищевода, плеврит) или в эпигастральной области (диафрагмальная грыжа, язва желудка). Поэтому даже при малейших диагностических сомнениях необходимо исследование больного для выявления причины болей.
Течение. Стенокардии свойственно волнообразное течение с периодами дестабилизации.
Прогноз и исходы. Прогноз больных стенокардией вариабелен. Он относительно благоприятен у лиц со стенокардией стабильного течения. Тем не менее ежегодная смертность среди больных этой группы составляет 2 – 3 %, еще у 2 – 3 % пациентов развивается нефатальный инфаркт миокарда. Прогноз резко ухудшается при дестабилизации течения. У 30 % больных при дестабилизации и в течение первого года после нее отмечаются инфаркты миокарда или внезапная смерть. Особенно неблагоприятен прогноз больных со стенокардией, обусловленной стенозом основного ствола левой коронарной артерии, а также стенокардией Принцметала. Больной может погибнуть во время очередного приступа от фибрилляции сердца, блокады или же асистолии. Прогноз больных с безболевой ишемией миокарда лучше, чем пациентов со стенокардией. Однако и у них возможно развитие таких неблагоприятных исходов, как инфаркт миокарда или внезапная смерть.









