
Полная версия
Неотложные состояния у детей. Новейший справочник
При пробе Каковского – Аддиса в норме количество эритроцитов до 1 000 000, лейкоцитов – до 2 000 000, цилиндров – до 10 000. При пробах Амбурже и Нечипоренко количество эритроцитов до 1000, лейкоцитов – 200, цилиндров – до 70.
Для оценки колебаний в течение суток количества выделенной мочи и ее относительной плотности используют пробу Зимницкого, которую проводят при обычном пищевом и водном режимах и обычной двигательной активности. Мочу собирают за трехчасовые периоды. Учитывают количество жидкости, которое получил ребенок (питье и пища). В норме суточный диурез составляет 2/3 от принятой жидкости, из них 2/3 – дневной диурез и 1/3 – ночной. Относительная плотность мочи колеблется в широких пределах: 1005–1025.
Проба Райзельмана аналогична пробе Зимницкого, но мочу собирают в те часы, когда у больного имеется естественная потребность диуреза.
Олигурия – уменьшение суточного количества мочи – наблюдается при лихорадке, обезвоживании, острой почечной недостаточности, в период образования отеков.
Анурия – диурез меньше 1/15 нормы или полностью отсутствует, всегда свидетельствует о почечной недостаточности.
Полиурия – увеличение диуреза в два и более раза по сравнению с нормой, может возникнуть при обильном питье, наблюдается при сахарном и несахарном диабете, в период схождения отеков и др.
Копрологические исследования
Анализ кала (испражнений) – содержимого дистального отдела толстого кишечника, выделяющегося при дефекации, – имеет большое значение для диагностики заболеваний желудочно-кишечного тракта. Копрологическое исследование включает в себя макроскопическое, микроскопическое, химическое и бактериологическое исследования.
Макроскопическое исследование. Консистенция каловых масс зависит главным образом от времени их пребывания в толстой кишке. Ускорение перистальтики ведет к недостаточному всасыванию воды и появлению жидкого стула, замедление – к избыточному всасыванию воды, кал становится плотным. Более жидкую консистенцию кал приобретает и при обильном выделении стенкой кишечника воспалительного экссудата и слизи.
Коричневый цвет кала обусловлен присутствием в нем продуктов превращения билирубина. Неизмененный билирубин придает калу золотисто-желтый цвет, который в норме наблюдается только у грудных детей. При непоступлении желчи в кишечник кал приобретает серо-белый цвет. Цвет кала меняется при значительных кровотечениях в желудочно-кишечном тракте. Темно-коричневый (дегтярный) кал – при кровотечениях из желудка. Чем ниже по ходу кишечника расположен очаг кровотечения, тем менее выражен дегтярный цвет. При кровотечениях из толстой кишки цвет кала красный (свежей крови).
Микроскопическое исследование кала дает возможность судить о степени переваривания компонентов пищи. Мышечные волокна присутствуют при ферментативной недостаточности желудка и поджелудочной железы, ускоренном транзите пищевого химуса, а также при употреблении ребенком мяса, недостаточно хорошо обработанного (плохо измельченного) или в большом количестве.
Крахмальные зерна в норме в кале отсутствуют, так как серия амилолитических ферментов приводит к полному расщеплению крахмала. Появляются они при недостаточной функции поджелудочной железы, заболеваниях тонкого кишечника.
Нейтральный жир и жирные кислоты почти или полностью отсутствуют в кале, если в пище содержалось умеренное количество жира. Остаток жира пищи обнаруживается в виде мыл. Содержание нейтрального жира в большом количестве свидетельствует о недостаточности липазы поджелудочной железы, а большое количество жирных кислот – о малом поступлении в кишечник желчи.
Переваримая клетчатка не должна присутствовать в кале, ее наличие свидетельствует об усиленной перистальтике толстой кишки. Непереваримая клетчатка представляет собой опорную ткань (оболочки злаков, плодов и др.), и ее присутствие в кале нормально.
Лейкоциты в норме в кале отсутствуют. Обнаружение лейкоцитов в слизи свидетельствует о наличии колита. При язвенных процессах в слизи находят и эритроциты.
При микроскопическом исследовании определяют также содержание в кале простейших (лямблии, амебы), глистов и их яиц.
Бактериологическое исследование кала должно производиться во всех случаях поносов. Посевы должны быть сделаны по возможности быстро из свежевыделенного кала, так как ряд патогенных микробов (возбудители дизентерии и др.) обладают слабой выживаемостью и в течение 2–3 часов могут погибнуть в кале.
Инструментальные методы обследования
Рентгенологические методы исследования
Рентгенологическое исследование грудной клетки обычно начинается с рентгенографии, при необходимости используется рентгеноскопия.
Рентгеновский снимок грудной клетки в прямой проекции непременно делают в вертикальном положении ребенка, исключение допустимо только для детей в очень тяжелом состоянии, в послеоперационном периоде.
На рентгеновском снимке в норме на фоне прозрачных легочных полей прослеживается легочный рисунок. В норме у детей в его образовании в большей степени участвуют артерии, в меньшей – вены и бронхи. Для нормального легочного рисунка характерны радиальность хода его элементов от корня к периферии, истончение его к периферии и исчезновение его элементов, не доходя до периферии легочных полей на 1–2 см.
При заболеваниях прозрачность легочных полей и легочный рисунок изменяются. Прозрачность легочных полей увеличивается при эмфиземе легких, значительно снижается при пневмониях. Сплошное равномерное затемнение в пределах целой доли – при долевых пневмониях, в пределах отдельных легочных сегментов – при сегментарных пневмониях, небольшие нерезкие участки затемнения на фоне эмфиземы – при очаговых пневмониях.
Усиление легочного рисунка в прикорневых зонах выявляется при бронхитах. При сердечной патологии, протекающей с объемной перегрузкой сосудов малого круга кровообращения, легочный рисунок усилен и прослеживается до периферии. При врожденных пороках сердца, протекающих с уменьшением кровотока в сосудах малого круга кровообращения, легочный рисунок обеднен, заканчивается в средней трети легочных полей. Наблюдается повышенная прозрачность легочных полей.
При пневмотороксе область, занятая газовым пузырем, имеет повышенную прозрачность, легочной рисунок отсутствует, поджатое легкое смещено в здоровую сторону.
Большое количество жидкости в плевральной полости резко понижает прозрачность легочного поля и оттесняет органы средостения в здоровую сторону.
Рентгенологическое исследование позволяет уточнить форму сердечной тени, размеры сердца, крупных сосудов. Для этого целесообразно сделать снимки в четырех проекциях – прямой, правой, левой косой и левой боковой (причем правую косую и левую боковую с контрастированием пищевода).
В передней прямой проекции сердечная тень в норме располагается асимметрично по отношению к срединной линии тела (1/3 сердечной тени находится справа от срединной линии, 2/3 – слева).
Изменение этих соотношений свидетельствует либо о смещении сердца в ту или другую сторону, либо о повороте его вправо в результате изолированной гипертрофии правого желудочка, либо об аномалии положения сердца.
Правый контур сердечной тени образован двумя дугами: первая – восходящая аорта и верхняя полая вена, вторая – правое предсердие. Между дугами находится атриовазальный угол, расположенный на уровне переднего отрезка IV ребра – III межреберья. Смещение атриовазального угла вверх и удлинение второй дуги – признак увеличения правого желудочка, который становится краеобразующим.
Левый контур имеет четыре дуги: первая – аорта (участок перехода дуги аорты в нисходящий отдел, так называемая «пуговка аорты»), вторая – легочной ствол, третья – ушко левого предсердия, четвертая – левый желудочек. Вторая и третья дуги формируют «талию» сердца, по силуэту которой различают три конфигурации сердца: 1) нормальную; 2) митральную («талия» сглажена или исчезает в результате выбухания второй или третьей дуги); 3) аортальную («талия» западает).
Первая (правая) косая проекция по переднему контуру имеет следующие дуги: первая – восходящая аорта, вторая – conus pulmonalis (место перехода правого желудочка в легочный ствол), третья – передняя стенка правого желудочка. Левый желудочек в норме не доходит до переднего контура, но там, где тень сердца отклоняется кзади, краеобразующей становится передняя стенка левого желудочка. В норме между грудной стенкой, диафрагмой и контуром левого желудочка имеется участок легочной ткани, исчезновение которого является признаком систолической перегрузки левого желудочка. Задний контур имеет также три дуги: первая – восходящая аорта, вторая – левое предсердие, третья – правое предсердие.
Контрастированный пищевод на уровне предсердий идет параллельно передней поверхности позвоночника. Отклонение его кзади является признаком увеличения левого предсердия.
Во второй (левой) косой проекции передний контур имеет три дуги: первая – восходящая аорта, вторая – правое предсердие, третья – правый желудочек. Задний контур образует следующие дуги: первая – дуга аорты, вторая – левое предсердие, третья – левый желудочек. В этой проекции видны все отделы сердца аорты – восходящая часть, дуга, нисходящая часть, образующие «аортальное окно».
В левой боковой проекции передний контур от диафрагмы вверх образован правым желудочком. Вершина угла, образованного правым желудочком и грудиной, находится на уровне наибольшего поперечного размера сердца. Смещение вершины угла вверх является признаком увеличения правого желудочка. Задний контур имеет две дуги: первая – левое предсердие, вторая – левый желудочек. Виден треугольник полой вены, образованный стенкой левого желудочка, пищеводом и диафрагмой. При увеличении левого желудочка край его приближается к пищеводу – происходит закрытие треугольника (рис. 2).
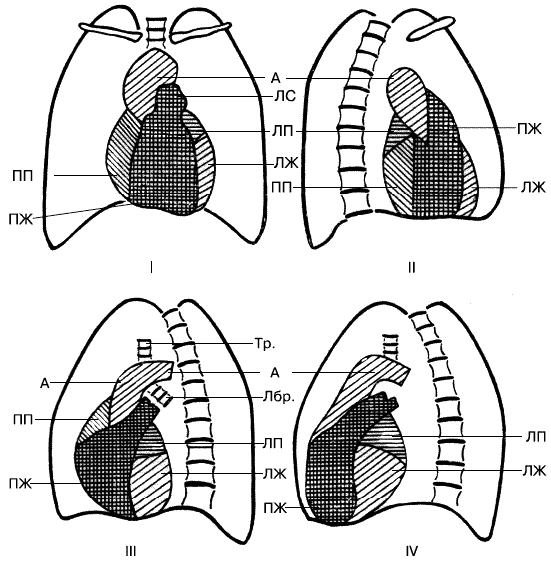
Рис. 2. Схематическое изображение тени сердца: I – передняя прямая проекция; II – правая косая проекция; III – левая косая проекция; IV – левая боковая проекция: А – аорта; ЛС – легочный ствол; ЛП – левое предсердие; ПП – правое предсердие; ЛЖ – левый желудочек; ПЖ – правый желудочек; Тр. – трахея; Лбр. – левый бронх
Для определения размеров сердца рассчитывается кардиоторокальный индекс – соотношение поперечных размеров сердца и грудной клетки. Кардиоторокальный индекс у детей до 1 года равен 55, после 1 года уменьшается до 50–45.
Рентгенологическое исследование также имеет большое значение для определения наличия выпота в полости перикарда.
Томография – метод послойной рентгенографии, при которой получаются изображения образований, залегающих на различной глубине грудной клетки. Только детали исследуемого (избранного) слоя имеют четкое контрастное изображение на томограмме, тогда как элементы слоев, расположенных поверхностнее или глубже, «размываются» и не видны. Толщина томографического слоя колеблется от 0,5 до 2 см и более, изображение по сравнению с рентгенографическим всегда больше по размерам и гомогеннее.
Компьютерная томография дает поперечное изображение любого участка человеческого тела по типу так называемого «пироговского среза».
Бронхография – рентгенография бронхов, просвет которых заполнен контрастным веществом, обычно производится под общим наркозом. Бронхографию проводят при наличии хронического бронхолегочного процесса, чтобы выяснить степень и распространенность поражения. Бронхографию всегда проводят в плановом порядке, в период, когда активность воспалительного процесса наименьшая.
Бронхография не показана при муковисцидозе и иммунодефицитных состояниях, так как полученные в результате исследования данные не повлияют на тактику лечения.
Электрокардиография
Электрокардиография – один из важных методов исследования сердца, дающий возможность уточнить характер аритмии, выявить наличие перегрузок камер сердца, гипертрофию желудочков, обменные нарушения в миокарде.
Электрокардиограмма (ЭКГ) – кривая записи биотоков сердца, состоящая из шести зубцов (P, Q, R, S, T, U), сегментов PQ, RST и интервалов P – Q, Q – T, T – P, R – R. Предсердный компонент состоит из зубца Р, в состав желудочкового компонента входят комплекс QRS, сегмент S – T и зубец Т (рис. 3).
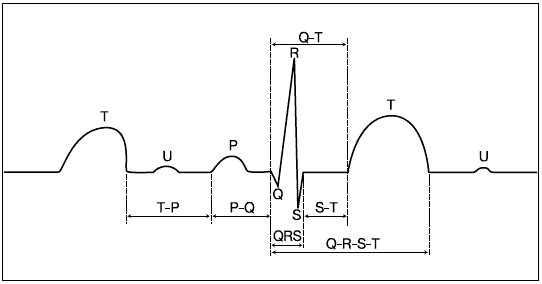
Рис. 3. Схема зубцов и интервалов электрокардиограммы
Зубец Р отражает процесс возбуждения мускулатуры предсердий, имеет вид полуовала с закругленной верхушкой. Первая половина зубца Р до вершины соответствует возбуждению правого предсердия, вторая – от вершины до изолинии – левого предсердия. В норме во всех отведениях, за исключением avR, зубец Р положительный, в III стандартном отведении он может быть отрицательным, двухфазным или сглаженным. Ширина (продолжительность) зубца Р не превышает 0,09–0,10 с, высота – 3 мм.
Зубец Q – всегда отрицательный, отражает электродвижущую силу (ЭДС) межжелудочковой перегородки и частично верхушки правого желудочка.
Зубец R – всегда положительный, отражает ЭДС миокарда правого и левого желудочков.
Зубец S – непостоянный, всегда отрицательный, отражает ЭДС базальных отделов сердца.
Зубец Т – форма и амплитуда его в различных отведениях могут значительно колебаться, он отражает процесс реполяризации в желудочках.
Желудочковый комплекс QRS, отражающий распространение возбуждения в миокарде желудочков (деполяризация), имеет общую продолжительность 0,04–0,09 с.
Интервал P – Q соответствует времени прохождения импульсов от начала возбуждения предсердий до начала возбуждения желудочков, продолжительность его зависит от возраста, частоты сердечных сокращений и колеблется в пределах 0,11–0,18 с.
Интервал S – T (от конца зубца S до начала зубца Т) отражает период ранней реполяризации желудочков, продолжительность его 0,15 с. В норме сегмент S – T находится на изолинии, но возможно его небольшое смещение вверх (на 1 мм) и вниз (на 0,5 мм).
Интервал Q – T отражает электрическую систолу сердца, продолжительность его зависит от пола, возраста, частоты сердечных сокращений. Для определения должного интервала Q – T используют специальные формулы, таблицы, диаграммы.
Интервал T – P соответствует периоду отсутствия разности потенциалов на поверхности тела, когда все сердце находится в состоянии покоя.
Интервал R – R – продолжительность одного сердечного цикла. По времени интервала R – R можно определить частоту сердечных сокращений. Например, интервал R – R = 0,5 с, следовательно, за 1 минуту (60 с) будет 60: 0,5 = 120 сокращений сердца. По колебаниям интервала R – R судят о правильности ритма сердца: если колебания между отдельными интервалами превышают 10 % – говорят об аритмии.
У детей любого возраста ЭКГ записывается в трех стандартных отведениях, трех усиленных однополюсных отведениях от конечностей и в шести грудных отведениях.
Показатели ЭКГ принято измерять во II стандартном отведении с помощью линейки или по сетке, нанесенной на электрокардиографическую бумагу. Расстояние между горизонтальными линиями равно 1 мм, между вертикальными линиями – тоже 1 мм, при скорости движения ленты 50 мм/с оно соответствует 0,02 с.
ЭКГ детей разного возраста имеет некоторые различия, которые необходимо учитывать при ее анализе.
Фонокардиография
Фонокардиограмма (ФКГ) – графическая регистрация звуковых феноменов сердца (тонов, шумов), позволяющая объективно оценить их характеристику, локализацию.
Запись ФКГ производят в четырех классических точках: 1 – верхушка сердца, соответствует проекции митрального клапана; 2 – мезокардиальная (точка Боткина); 3 – проекция клапана легочной артерии; 4 – проекция клапана аорты.
Одновременно с ФКГ регистрируют ЭКГ, что позволяет произвести расчеты отдельных компонентов ФКГ.
ФКГ состоит из графической записи I и II тонов и интервалов между ними в виде изоакустической линии. Систола соответствует интервалу между I и II тоном, диастола – между II и I тоном. В интервале диастолы нередко регистрируются III и IV тоны.
I тон состоит из нескольких осцилляций, начальные осцилляции записывают через 0,03 с после зубца Q (R), продолжительность тона – 0,07–0,15 с.
II тон записывается в конце нисходящего колена зубца Т или вслед за зубцом Т, продолжительность его – 0,04–0,08 с. У детей часто регистрируется расщепление II тона: он состоит из двух компонентов – высокоамплитудного аортального и низкоамплитудного легочного, что обусловлено более ранним закрытием аортального клапана.
Функциональный систолический шум лучше регистрируется на средних частотах, занимая 1/2–2/3 систолы, небольшой амплитуды. Органические шумы хорошо регистрируются на высоких частотах (высокочастотные), могут занимать 1/2–2/3 или всю систолу (пансистолический). Диастолические шумы в зависимости от фазы диастолы, в которой они регистрируются, делятся на пресистолические, протодиастолические.
Ультразвуковое исследование (УЗИ)
Эхокардиография – локация органа импульсами ультразвуковых волн. Для записи ЭХО-сигналов используют ультразвуковой датчик – устройство, преобразующее электрическую энергию в механическую, и наоборот.
Процесс работы эхокардиографа можно представить следующим образом. Датчик посылает короткий ультразвуковой импульс, который линейно распространяется в гомогенной среде до тех пор, пока не дойдет до границы раздела сред (фаз), где и происходит отражение или преломление ультразвуковых лучей. Через определенное время отраженный звук (эхо) вернется к датчику, который теперь работает как приемник. Зная скорость распространения звуковой волны и время, за которое звук прошел расстояние от границы фаз и обратно, можно вычислить расстояние между датчиком и этой границей. Это соотношение между временем и расстоянием и лежит в основе звуковой визуализации органа.
Интенсивность принимаемого эхосигнала зависит от того, какая часть посланного сигнала отразилась от границы раздела фаз и вернулась к датчику. Интенсивность принятых эхосигналов может быть графически представлена на осциллоскопе (экране эхокардиографа) в различных режимах: А-модальным, В-модальным, М-модальным, режиме двухмерного изображения.
Для получения двухмерного изображения сердца в реальном времени производится сканирование (изменение направления ультразвукового луча) в секторе 60–90.
Доплер-эхокардиография. Эффект Доплера, на котором основано ультразвуковое исследование кровотока, состоит в том, что частота звука, издаваемого движущимся объектом, изменяется при восприятии этого звука неподвижным объектом. С помощью доплер-кардиографии можно определить скорость движения стенок сердца при их сокращении, скорость кровотока и др.
Цветное доплеровское сканирование заключается в наложении закодированных разными цветами (красным и синим) скорости, направления движения кровотока на двухмерное изображение сердца. Красный цвет соответствует кровотоку по направлению к датчику, синий – от датчика.
Эхокардиографическое исследование сердца позволяет определить объем предсердий, желудочков, толщину их стенок, оценить состояние межпредсердной и межжелудочковой перегородок, обнаружить патологические образования в полостях сердца (опухоли, тромбы), рассмотреть клапаны сердца, их строение, функционирование и др.
Доплеровская эхокардиография дает возможность оценить кровоток через каждый клапан, обнаружить внутрисердечные шунты и др.
Эхокардиографическое исследование позволяет обнаружить жидкость в полости перекарда.
УЗИ брюшной полости позволяет оценить размеры и структуру печени, селезенки, поджелудочной железы, почек, определить размеры, форму, расположение желчного пузыря, наличие в нем камней и др.
Оценка функции внешнего дыхания
Внешнее дыхание – обмен газов между внешним воздухом и кровью капилляров, осуществляется посредством простой диффузии газов через альвеолярно-капиллярную мембрану. Функции внешнего дыхания заключаются в артериализации крови в легких путем обогащения ее кислородом и выведении из организма избытка углекислого газа.
Для характеристики функции внешнего дыхания оценивают следующие показатели: легочную вентиляцию, легочные объемы, биомеханику дыхания, легочный газообмен, газовый состав крови, кислотно-осно́вное состояние (КОС).
Многие тесты, применяемые для исследования функции внешнего дыхания, могут быть проведены только у детей старше пяти лет, так как требуют активного участия обследуемого (проба с форсированным выдохом и др.).
Для того чтобы оценить результаты исследования внешнего дыхания, их сравнивают с величинами, рассчитанными по регрессивным уравнениям, отражающими связь дыхательных объемов с ростом детей и полом, или по номограммам.
Легочную вентиляцию оценивают по частоте, ритму, глубине, минутному объему дыхания, объему альвеолярной вентиляции и др.
Легочные объемы: общая емкость легких (ОЕЛ) – объем газа, содержащегося в легких после максимального вдоха; жизненная емкость легких (ЖЕЛ) – максимальный объем газа, выдыхаемого после максимального вдоха; остаточный объем легких (ООЛ) – объем газа, оставшегося в легких после максимального выдоха; функциональная остаточная емкость (ФОЕ) – объем газа, находящегося в легких после спокойного выдоха; резервный объем вдоха (РОвд) – максимальный объем газа, который можно вдохнуть от уровня спокойного вдоха; резервный объем выдоха (РОвыд) – максимальный объем газа, который можно выдохнуть после спокойного вдоха; емкость вдоха (ЕВ) – максимальный объем газа, который можно вдохнуть от уровня спокойного вдоха; дыхательный объем (ДО) – объем газа, вдыхаемого или выдыхаемого за один дыхательный цикл (рис. 4); форсированная жизненная емкость легких (ФЖЕЛ) – объем максимально быстро и полно выдохнутого воздуха после полного глубокого вдоха.
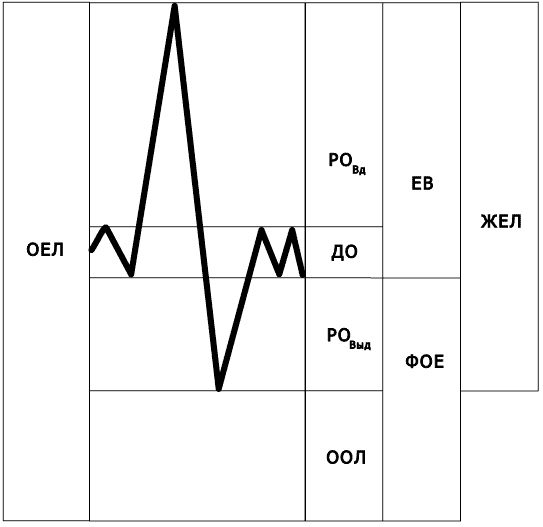
Рис. 4. Легочные объемы
ЖЕЛ, ФЖЕЛ, ЕВ, РОвд, РОвыд, ДО определяют с помощью спирографа; ОЕЛ, ФОЕ, ООЛ измеряют, применяя метод разведения гелия в закрытой системе.
Уменьшение ЖЕЛ более чем на 20 % от должной считается патологией и наблюдается при обструкции воздухоносных путей, пневмонии, пневмосклерозе и др.
Для оценки бронхиальной проходимости используется тест Тифно – отношение объема форсированного выдоха за 1 с (ОФВ1) ко всему объему форсированного выдоха (ЖЕЛ), выраженное в процентах: 75 % – нормальная величина, ниже 70 % – указывает на обструкцию дыхательных путей, выше 85 % – на наличие рестриктивных явлений.
Биомеханика дыхания – определение механических свойств дыхательного аппарата. Работу дыхания и характеристику аэродинамики определяют путем измерения внутригрудного давления, записи кривых давления – объем и др. К этой же группе показателей относятся и ФЖЕЛ, индекс Тифно, кривые поток – объем, дающие информацию о продвижении воздуха по дыхательным путям.
Для того чтобы обнаружить и измерить обструкцию дыхательных путей, определяют скорость пикового потока на выдохе при помощи минисчетчика пикового потока – пик-флоуметра. Обследуемый делает в аппарат максимально глубокий вдох, а затем короткий и резкий выдох. Полученный результат оценивают путем сравнения с данными номограмм (рис. 5).
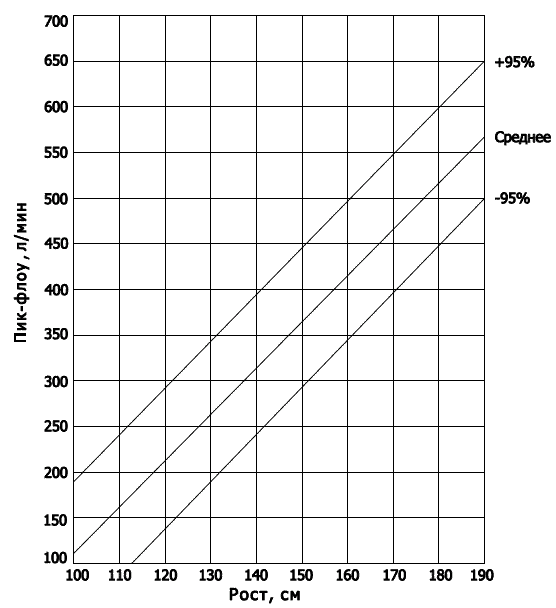
Рис. 5. Номограмма пик-флоу и роста для детей
Семиотика отдельных патологических синдромов, их диагностика и лечение
Дыхательная недостаточность
Нарушение функции дыхания может наступить в результате нарушения внешнего дыхания, транспорта газов, тканевого дыхания.
Нарушение функции внешнего дыхания ведет к развитию гипоксемии, гипоксии, гиперкапнии, вследствие которых может развиться дыхательная недостаточность (ДН) – состояние, при котором функция внешнего дыхания не обеспечивает нормальный газовый состав артериальной крови. Клинически ДН проявляется одышкой, цианозом, степень выраженности которых определяет степень ДН.
При развитии ДН всегда имеет место гипоксия – патологический процесс, возникающий при недостаточном снабжении тканей кислородом.
Принято выделять четыре типа гипоксии в зависимости от вызывающих ее причин.









