
Полная версия
Прививать или не прививать? или Ну, подумаешь, укол! Мифы о вакцинации
Зачем прививать новорожденного ребенка от ЗППП, которым он практически не может заразиться? Ну просто потому, что взрослые наркоманы и гомосексуалы отказывались прививаться. Поэтому в начале 90‑х было решено прививать детей сразу после рождения, когда они еще не в состоянии отказаться {3}. Большинство терапевтов и педиатров не поддерживали эту затею {4}.
Это единственная прививка, которую делают сразу после родов. Ее делают не для того, чтобы предотвратить возможное заражение от матери. В США и в других странах всех рожениц проверяют на гепатит В, и дети зараженных матерей получают вместе с прививкой еще и иммуноглобулин. В некоторых странах, однако, прививают всех детей просто потому, что это намного дешевле, чем проверять всех матерей {5}.
До начала поголовной вакцинации младенцев, в 1990 году, лишь 1 из 100 000 детей младше 15 лет в США болел гепатитом В. Сегодня риск заразиться гепатитом В до 20 лет составляет 0,3 на миллион {6}. В развитых странах гепатит В – это довольно редкая болезнь, но в Африке и в ЮВА она встречается намного чаще {7}.
Первая вакцина от гепатита В появилась в 1981 году. Она была сделана на основе живого вируса, и после ее введения количество зараженных гепатитом В быстро увеличилось {8}. В 1994 году было установлено, что, несмотря на наличие вакцины, количество больных гепатитом В не уменьшается {9}. Есть немало производителей вакцины, но в развитых странах используют в основном Рекомбивакс HB (Merck) и Энжерикс B (GSK), а также комбинированные вакцины. Энжерикс содержит гидроксид алюминия, а Рекомбивакс – AAHS (тот же адъювант, который содержит Гардасил). Раньше на упаковке Рекомбивакса указывалось, что он содержит гидроксид алюминия, но теперь там указано, что «вакцина содержит гидрофосфат сульфат алюминия, который ранее назывался гидроксидом алюминия» {10}. Это к вопросу, насколько вообще можно доверять списку ингредиентов вакцин.
В большинстве европейских стран новорожденным не делают прививку от гепатита В, а прививают их через 2–3 месяца после рождения. В некоторых странах (Финляндия, Исландия, Дания, Венгрия) детей вообще не прививают от гепатита В, но эпидемий там не наблюдается.
Эффективность
Согласно систематическому обзору Кокрейн, вакцина эффективна на 72 % в предотвращении заражения от матери, иммуноглобулин – на 50 %, а вакцина вместе с иммуноглобулином – на 92 %. Не обнаружилось статистически значимой разницы между вакцинацией сразу после рождения и вакцинацией в возрасте 1 месяца. Одна доза иммуноглобулина была так же эффективна, как несколько доз {11}.
Согласно исследованию 2018 года, в Индии, где гепатит B довольно распространен, нет разницы в эффективности вакцины, если ее делать при рождении или в возрасте 6 недель. Риск хронической инфекции составляет 90 % при заражении в возрасте младше года, 30 % – при заражении в возрасте 1–5 лет, и 2 % – для взрослых. Заболеваемость гепатитом B в Индии составляет 2,4 %, что должно приводить к 250 000 смертей от гепатоцеллюлярной карциномы. Однако в Индии регистрируются лишь 5000 случаев гепатоцеллюлярной карциномы в год, что намного меньше ожидаемого. У 45 % непривитых детей в возрасте года обнаружился естественный иммунитет к гепатиту B. К 4–5‑летнему возрасту количество антител у привитых падало, и было лишь незначительно выше, чем у непривитых. Авторы полагают, что, вероятно, непривитые защищены материнскими антителами, которые пропадают лишь через годы после рождения, а не через 9 месяцев, как обычно считается {12}. В США, с другой стороны, заболеваемость гепатоцеллюлярной карциномой начала резко повышаться после начала всеобщей вакцинации, и к 2007 году выросла уже более чем в 2 раза {13}.
Вакцина от гепатита изначально предназначалась лишь для групп риска, поэтому клинические испытания в 1980‑х проводились лишь на них. 773 гомосексуала были привиты от гепатита, и за ними наблюдали в течение 5 лет. У 82 % сразу после прививки образовался достаточный уровень антител. В конце периода наблюдения у 15 % из них антитела исчезли, а у 27 % опустились ниже защитного уровня. 55 заразились гепатитом, 5 стали хроническими больными. У заразившихся было в среднем по 29 непостоянных половых партнеров, а у не заразившихся – по 11 {14}.
В Израиле процент зараженных гепатитом В в 2012 году не изменился по сравнению с 1977 и 1991 годами. Несмотря на вакцинацию, 8,4 % детей заразились от своих матерей {15}. На Тайване у 15‑летних подростков, привитых в детстве, проверили уровень антител к гепатиту В, и он оказался очень низким. То есть иммунитет от прививки заканчивается еще до начала половой жизни, когда он становится наконец‑то нужным {16}. Согласно другому исследованию, антитела пропадают уже к 5‑летнему возрасту {17}.
Гепатит C является заболеванием, способы заражения которым схожи с гепатитом B. Как видно из нижеприведенного графика, рост и снижение заболеваемости обоих гепатитов происходил почти синхронно. Но если за снижение заболеваемости гепатитом B ответственной считается вакцинация, то в случае гепатита C, согласно CDC, «причины снижения заболеваемости неизвестны и, вероятно, отражают изменения в поведении и практике среди потребителей внутривенных наркотиков» {18}.
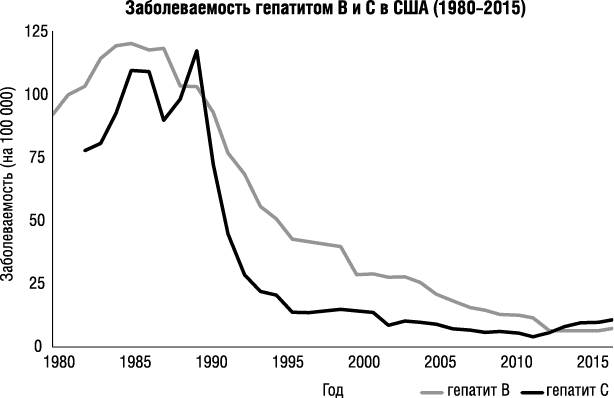
Безопасность
В исследовании 2004 года прививка от гепатита В была ассоциирована с трехкратным риском рассеянного склероза по прошествии 3 лет после вакцинации. Авторы также проанализировали несколько других исследований, которые не обнаружили повышенный риск рассеянного склероза у привитых. В этих исследованиях использовали дату постановки диагноза, а не дату появления первых симптомов. Диагноз рассеянного склероза ставится обычно через несколько лет после начала симптомов {19}.
Во французском исследовании 2009 года вакцина Энжерикс B была ассоциирована с повышенным в 2,8 раза риском рассеянного склероза по сравнению с другими вакцинами от гепатита В {20}. В исследовании 2014 года сообщается, что после того, как во Франции начали прививать от гепатита В, количество случаев рассеянного склероза выросло на 65 %. Обнаружилась высокая корреляция между количеством сделанных доз вакцины и количеством случаев рассеянного склероза через 1–2 года {21}.
Антиген вируса гепатита В похож по форме на белки, содержащиеся в миелине (электроизолирующая оболочка нейронов). Поэтому после прививки у 60 % вырабатывается иммунная реакция к миелиновым белкам, которая со временем ослабевает. Этот механизм молекулярной мимикрии объясняет, почему после прививки от гепатита В может возникнуть рассеянный склероз {22}.
Согласно анализу VAERS, привитые от гепатита B взрослые заболевали рассеянным склерозом в 5 раз чаще, чем привитые от столбняка. Риск васкулита у привитых от гепатита был выше в 2,6 раза, облысения – в 7, волчанки – в 9, артрита – в 2, ревматоидного артрита – в 18, тромбоцитопении – в 2, воспаления глазного нерва – в 14 раз {23}. В другом исследовании прививка от гепатита В была ассоциирована с увеличенным в 6 раз риском артрита, в 1,6 раза – риска острого отита, в 1,4 раза – риска фарингита {24}. У привитых от гепатита В риск болезней печени был увеличен в 1,5–2,3 раза {25}.
В исследовании 2010 года новорожденным макакам сделали прививку от гепатита В с тиомерсалом и сравнили с непривитыми. Привитые макаки приобрели рефлексы выживания, а также двигательные и сенсорно‑двигательные рефлексы значительно позже, чем непривитые. Низкий вес и преждевременные роды усугубляли эффект вакцинации. Тиомерсал (этилртуть) не добавляется в детские вакцины с 2003 года в США и в Западной Европе, но до сих пор используется в большинстве стран мира {26}.
В статье 2008 года сообщается, что после начала кампании вакцинации количество детей, больных диабетом первого типа, увеличилось во Франции на 61 %, а в Новой Зеландии – на 48 %. В Италии привитые от гепатита В болели юношеским диабетом на 40 % чаще непривитых. Увеличение количества случаев юношеского диабета происходит через 2–4 года после начала вакцинации, что намекает на причинно‑следственную связь {27}.
Согласно израильскому исследованию 2014 года, прививка от гепатита В ассоциирована с синдромом хронической усталости и с фибромиалгией {28}. С прививкой от гепатита В ассоциированы также такие аутоиммунные заболевания, как синдром Рейтера, артрит, волчанка, воспаление сосудистой оболочки глаза, миастения, узловатая эритема, тромбоцитопеническая пурпура, синдром Эванса и демиелинизирующие заболевания ЦНС {29}.
У мышей, привитых вакциной Энжерикс B или гидроксидом алюминия, наблюдались нарушения памяти, пониженное количество кровяных клеток и глиоз мозга. Вакцинация также усугубила течение заболевания почек {30}. В другом исследовании у новорожденных мышей, которых привили от гепатита В, в зрелом возрасте наблюдались нейроповеденческие нарушения {31}. Согласно исследованию 2012 года, вакцина от гепатита В разрушает митохондрии и убивает клетки печени у мышей {32}.
В сингапурском исследовании 2015 года сообщается, что вирус гепатита В, переданный от матери ребенку, возможно, вопреки распространенному мнению, приводит к лучшему развитию иммунной системы {33}.
Авторы опубликованного в 2009 году исследования в журнале «Педиатрическая фармакология» пишут, что у 80 % новорожденных в России регистрируется желтуха новорожденных, которая в последние годы все чаще протекает с высоким уровнем билирубина и принимает затяжное течение. У некоторых врачей возникли опасения по поводу проведения вакцинации новорожденным, и данную прививку стали расценивать как фактор, увеличивающий частоту развития затяжной конъюгационной желтухи у детей. Проведенное исследование показало, что вероятность развития и затяжного течения желтухи новорожденных у привитых от гепатита B выше, чем у непривитых детей {34}. В 2016 году было опубликовано похожее исследование в Карелии. Если в 1999 году, до начала вакцинации, высокий уровень билирубина встречался у 20 % новорожденных, то в 2005, после введения вакцинации, высокий уровень билирубина был уже у 80 %. Авторы заключили, что влияние вакцинации против гепатита В в роддоме на увеличение затяжных желтух у новорождённых достоверно доказано {35}.
В VAERS зарегистрированы более 1300 случаев смерти, более 3000 случаев инвалидности после прививки от гепатита В. От самого гепатита В младенцы, разумеется, не умирают.
Выводы
Гепатит В – это болезнь, характерная для групп риска, таких как наркоманы и гомосексуалы, и в некоторой степени работающего с кровью медперсонала и лиц, имеющих многочисленных половых партнеров. Вероятность заразиться гепатитом В до начала половой жизни практически нулевая.
Часто утверждается, что ребенок может заразиться при использовании чужой зубной щетки или других бытовых предметов. Такой способ заражения чисто теоретический. Не существует ни единого исследования, доказывающего, что какой‑либо человек заразился гепатитом В подобным способом.
Вакцины содержат 250–500 мкг алюминия. То есть три дозы этой прививки содержат в 15–30 раз больше алюминия, чем весь алюминий, который ребенок получит из грудного молока за 6 месяцев.
Кстати, то, что ребенок получает обычно алюминий из материнского молока, не значит, что это нормально. Это значит, что матери отравлены алюминием, который они получают через пищу и воду, и отравляют им своих младенцев.
Прививка повышает риск аутоиммунных заболеваний, таких как рассеянный склероз, артрит, диабет первого типа и многих других.
Источники
1.
Chen X et al. Breastfeeding is not a risk factor for mother-to-child transmission of hepatitis B virus. PloS One. 2013;8(1):e55303
2.
Elgouhari HM et al. Hepatitis B virus infection: understanding its epidemiology, course, and diagnosis. Cleve Clin J Med. 2008;75(12):881-9
3.
Kolata G. U.S. panel urges that all children be vaccinated for hepatitis B. New York Times. 1991 Mar 1
4.
Freed GL et al. Universal hepatitis B immunization of infants: reactions of pediatricians and family physicians over time. Pediatrics. 1994;93(5):747-51
5.
Krahn M et al. Should Canada and the United States universally vaccinate infants against hepatitis B? A cost-effectiveness analysis. Med Decis Making. 1993;13(1):4-20
6.
Viral Hepatitis Surveillance United States, 2013
7.
Kim WR. Epidemiology of hepatitis B in the United States. Hepatology. 2009; 49(5):S28-34
8.
Hepatitis B. CDC Pink Book
9.
McQuillan GM et al. Prevalence of hepatitis B virus infection in the United States: the National Health and Nutrition Examination Surveys, 1976 through 1994. Am J Public Health. 1999;89(1):14-8
10.
Recombivax HB vaccine package insert
11.
Lee C et al. Hepatitis B immunisation for newborn infants of hepatitis B surface antigen-positive mothers. Cochrane Database Syst Rev. 2006(2):CD004790
12.
Puliyel J et al. Evaluation of the protection provided by hepatitis B vaccination in India. Indian J Pediatr. 2018;85(7):510-6
13.
El-Serag HB. Hepatocellular carcinoma. N Engl J Med. 2011;365(12):1118-27
14.
Hadler SC et al. Long-term immunogenicity and efficacy of hepatitis B vaccine in homosexual men. N Engl J Med. 1986;315(4):209-14
15.
Michaiel R et al. Vertical HBV transmission in Jerusalem in the vaccine era. Harefuah. 2012;151(12):671-4
16.
Wu TW et al. Chronic hepatitis B infection in adolescents who received primary infantile vaccination. Hepatology. 2013;57(1):37-45
17.
Petersen KM et al. Duration of hepatitis B immunity in low risk children receiving hepatitis B vaccinations from birth. Pediatr Infect Dis J. 2004;23(7):650-5
18.
Daniels D et al. Surveillance for acute viral hepatitis – United States, 2007. MMWR Surveill Summ. 2009;58(3):1-27
19.
Hernán MA et al. Recombinant hepatitis B vaccine and the risk of multiple sclerosis: a prospective study. Neurology. 2004;63(5):838-42
20.
Mikaeloff Y et al. Hepatitis B vaccine and the risk of CNS inflammatory demyelination in childhood. Neurology. 2009;72(10):873-80
21.
Le Houézec D. Evolution of multiple sclerosis in France since the beginning of hepatitis B vaccination. Immunol Res
Конец ознакомительного фрагмента.
Текст предоставлен ООО «Литрес».
Прочитайте эту книгу целиком, купив полную легальную версию на Литрес.
Безопасно оплатить книгу можно банковской картой Visa, MasterCard, Maestro, со счета мобильного телефона, с платежного терминала, в салоне МТС или Связной, через PayPal, WebMoney, Яндекс.Деньги, QIWI Кошелек, бонусными картами или другим удобным Вам способом.
Примечания
1
Постулаты Ко́ха, постулаты Коха‑Пастера, постулаты Коха‑Генле – утверждения, которые можно сделать относительно микроорганизма, доказывающие, что он является возбудителем некоторой болезни:
) микроорганизм постоянно встречается в организме больных людей (или животных) и отсутствует у здоровых;
) микроорганизм должен быть изолирован от больного человека (или животного), и его штамм должен быть выращен в чистой культуре;
) при заражении чистой культурой микроорганизма здоровый человек (или животное) заболевает;
) микроорганизм должен быть повторно изолирован от экспериментально зараженного человека (или животного).
Первые три постулата известны также под названием триады Коха.
Следует заметить, что Кох полностью изъял вторую часть первого постулата, обнаружив бессимптомных носителей холеры (Koch, 1893) и, позже, тифа.
Второй постулат не всегда удается реализовать для доказательства патогенной природы микроорганизма, так как все вирусы и некоторые бактерии (например, возбудители проказы) не могут быть получены в чистой культуре на искусственной питательной среде.
Третий постулат не всегда имеет место, как это обнаружил сам Кох для туберкулеза и для холеры (Koch, 1884). Нередко у части индивидов подверженного инфекционному заболеванию вида существует врожденная или приобретенная невосприимчивость, связанная с иммунным статусом или особенностями генотипа. Например, люди с делецией части гена CCR5 (гомозиготы по аллелю CCR5 Δ32) не заражаются ВИЧ‑инфекцией, натуральной оспой и чумой.
Тем не менее постулаты Коха по сей день не потеряли своей значимости и остаются основополагающими постулатами микробиологии и инфектологии, соответствие которым является необходимым условием обоснования гипотезы инфекционной этиологии какого‑либо заболевания.
Материал из Википедии – свободной энциклопедии: https://ru.wikipedia.org/wiki/Постулаты_Коха – Прим. ред.


