
Полная версия
О хирургических методах лечения ожирения. Врач – пациентам

О хирургических методах лечения ожирения
Врач – пациентам
Александр Цепковский
© Александр Цепковский, 2024
ISBN 978-5-0065-1535-2
Создано в интеллектуальной издательской системе Ridero
Введение
Хирургическим методам лечения ожирения около 70 лет. Впервые они стали применяться в США, а в последние два десятилетия применяются практически повсеместно. Причем очевидны не только тенденция увеличения числа ежегодно выполненных операций, но и сторонников данного подхода к решению проблемы ожирения как наиболее эффективного.
Необходимо отметить, что бариатрическая хирургия не является универсальным решением. Как и любой метод лечения, этот имеет свои преимущества и недостатки, ограничения и риски. Задумываясь об операции, важно их изучить. Cерьезным препятствием этому становится все большее количество источников, содержащих отрывочные и иногда разрозненные сведения, наряду с небольшим количеством книжных изданий, обобщающих исключительную по объему научную информацию.
Данная книга – не только вклад в решение указанной проблемы, но и промежуточный итог моей профессиональной деятельности. Она представляет собой обзор современных методов лечения ожирения с акцентом на хирургические. В ней описаны принципы диетотерапии, фармацевтического лечения ожирения, указаны показания и противопоказания к бариатрическим операциям; детально рассмотрены различные виды этих операций, их основные технические особенности и механизмы воздействия на массу тела и обмен веществ. Также проанализированы основные возможности хирургического лечения сахарного диабета 2-го типа, приведены параметры прогноза и оценки его эффективности, возможные осложнения, включая очень редкие. Кроме того, описываются особенности послеоперационного питания, витаминной поддержки и диспансеризации применительно к каждой конкретной операции.
Основой для ее написания стали более 200 научных публикаций, отражающих результаты лечения тысяч пациентов, клинические руководства Международной федерации хирургии ожирения и метаболических нарушений (IFSO), Российские клинические рекомендации по лечению ожирения, рекомендации Британского общества хирургии ожирения и метаболических заболеваний (BOMSS), Американского общества метаболической и бариатрической хирургии (ASMBS).
О причинах ожирения и его последствиях
В настоящее время в мировом здравоохранении наблюдается парадокс – ежегодно миллионы людей умирают от болезней, которые можно было бы предотвратить. Основными причинами большинства смертей являются сердечно-сосудистые заболевания, онкология и сахарный диабет. Обычно это объясняется разными факторами: ухудшающейся экологией, наследственностью, неправильным образом жизни, недостаточным вниманием к своему здоровью, низким уровнем государственной медицины. Однако часто причиной указанных заболеваний является ожирение.
Всем известен факт, что люди могут обходиться без какой-либо еды в течение нескольких дней. Природным механизмом выживания, приобретенным в ходе многовековой эволюции, является накопление и расходование жировых отложений. Пока человек долгое время жил, занимаясь охотой и собирательством, доступность пищи была крайне вариабельной – от изобилия до затяжного голода. Тип обмена веществ с ускоренным накоплением жира и более длительным его расходованием увеличивал шансы на выживание в условиях недостаточного количества пищи.
Неограниченный свободный доступ к продуктам питания появился лишь в последние сто лет, благодаря индустриализации мирового пищевого производства. Современные социальные, экономические и технологические достижения сильно изменили образ жизни практически всего населения Земли. Большинство людей стали питаться регулярно, а подавляющее большинство хорошо оплачиваемых видов работы связано с малоподвижным образом жизни в городе. Это все больше и больше стимулирует урбанизацию, которая влечет за собой изменение характера и частоты питания, снижение двигательной активности.
Теперь человек регулярно употребляет высококалорийные продукты и сладкие напитки, а размер порций увеличился. Не редка и такая картина: отсутствие завтраков, высококалорийные перекусы и рафинированные обеды вне дома, затем вечернее «заедание стресса» перед телевизором. На этом фоне у многих процесс расходования жировых отложений совершенно прекращается, ведь еда поступает почти непрерывно, и накопление жира приобретает патологический характер.
Есть данные, что до 1980 г. людей с ожирением в мире было не более 200 млн, а уже к 2000 г. их число превысило 300 млн, то есть возросло почти на 30%, в 2005 г. – уже 400 млн, в 2016 – 650 млн1. Это побудило Всемирную организацию здравоохранения признать ожирение «неинфекционной эпидемией XXI века». По оценкам некоторых экспертов, при сохранении такой тенденции через двадцать – тридцать лет ожирением будет страдать более половины взрослого населения мира2.
Концепция, определяющая ожирение как заболевание, была окончательно принята относительно недавно – в 1987 г. Бесспорно, что на его развитие оказывают влияние многие факторы. Из их числа на первое место иногда выдвигают генетические.
Действительно, при расшифровке генома человека определено около тысячи генов, ассоциированных с ожирением. То есть данная предрасположенность имеет полигенный характер. Однако согласно законам генетики степень проявления полигенных эффектов во многом зависит от внешних воздействий – факторов окружающей среды, а применительно к ожирению лишь предопределяют склонность к избыточному накоплению жировой ткани. Таким образом, генетическая предрасположенность к ожирению имеется практически у всех людей и в большинстве случаев главной причиной ее реализации является воздействие внешних факторов.
Но известны и формы ожирения, обусловленные патологией одного-единственного гена. В таких случаях ожирение чаще развивается с детства и нередко сопровождается наличием специфических аномалий строения некоторых органов, неврологической симптоматикой, задержкой темпов развития, нарушений интеллекта. К счастью, это достаточно редкие патологии и на их долю приходится очень незначительная часть от всех случаев ожирения.
Многие склонны жаловаться на набор веса, в то время как питаются наравне с худыми людьми или даже не так обильно, часто и т. п. В действительности подобное сравнение является не совсем правильным. Помимо количества и состава принимаемой пищи, тип телосложения определяется целым комплексом причин, таких как особенности анатомии пищеварительной системы, вариабельность ее функциональных возможностей ферментативного переваривания и усвоения различных продуктов, степень энергозатрат организма на физическую и умственную нагрузку, размер его потребностей в «стройматериалах» для роста и репарации («ремонта») мышц, костей, кожи и прочих тканей.
Пища является единственным источником энергии и «строительных материалов». Если рост организма уже завершен, то большая часть усвоенных из кишечника белков, жиров и углеводов отправится на «переплавку», результатом которой будет синтез «топлива» для клеток – глюкозы. Основными ее потребителями являются головной мозг и мышцы. Более активная физическая и умственная деятельность требуют большего количества глюкозы. А неиспользованная ее часть вновь подвергается переработке и запасается в виде жировых отложений.
Таким образом, ожирение развивается тогда, когда поступления питательных веществ в организм регулярно превышают его потребности в энергии. Более активные люди чаще остаются стройными, а среди основных факторов набора веса наиболее часто выделяют переедание, малоподвижность, избыточное содержание углеводов и жиров в пище, и сочетание нескольких этих факторов. Эндокринные нарушения в качестве причины ожирения встречаются относительно редко. Обычно они являются его следствием.
Среди факторов развития ожирения можно условно выделить и предрасполагающие. Наблюдение за значительным числом пациентов с ожирением показало, что основными предрасполагающими факторами могут являться профессия, возраст, этническая принадлежность, усвоенные от родителей привычки питания, алкоголь, стрессы, ночной образ жизни, суточный график работы.
Несомненно, что наличие даже нескольких предрасполагающих факторов вовсе не означает неминуемого развития ожирения.
Еда для человека является не только источником стройматериалов и энергии, но и средством получения удовольствия, борьбы со стрессом, скукой. С едой непреложно связаны традиции гостеприимства, празднований, проводов в мир иной и т. д. Здесь же вспомним, что разница между суммарной калорийностью съеденных продуктов в рабочие, выходные и праздничные дни может быть очень значительной. При этом часто совсем не учитывается расход энергии мышцами и головным мозгом.
Исходя из перечисленного, основные определяющие причины набора веса: избыточные порции пищи, регулярное употребление десертов, сладких напитков и продуктов с повышенной жирностью, высококалорийные перекусы между основными приемами пищи, переедание перед сном, частые застолья, психогенное переедание – стрессовое, компульсивное (связанное с депрессией, подавленностью, пониженной самооценкой и т. д.).
Неправильно сформированные привычки питания и повышенная масса тела чаще сочетаются с малоподвижным образом жизни, что усиливает набор веса.
Прием избыточного количества пищи нередко приобретает характер не просто привычки, но своеобразной психофизической зависимости – обжорства, которые некоторые красноречиво называют «пищевой наркоманией». Поэтому ожирение может развиваться в любом возрасте, плохо поддается лечению и склонно к рецидивам. Отмечается тенденция все более раннего его начала, в том числе роста случаев детского ожирения. Согласно отчету Всемирной организации здравоохранения избыточную массу тела имеют 19% детей. Исследование, проведенное в Москве в 2017—2018 гг., включавшее 2166 детей семилетнего возраста, выявило ожирение у 10% мальчиков и 6% девочек, а наличие избыточной массы тела – у 27% мальчиков и 22% девочек. Нужно отметить перспективу роста показателей ожирения с увеличением возраста этих детей.
Ожирение очень часто выходит далеко за рамки простого избытка массы тела. У многих оно провоцирует нарушения обмена веществ и развитие целого списка смертельно опасных заболеваний: сердечно-сосудистых (атеросклероза, ишемической болезни сердца, артериальной гипертонии и их осложнений), сахарного диабета 2-го типа, синдрома обструктивного апноэ сна, некоторых онкологических болезней, в том числе рака толстой кишки, женского и мужского рака молочной железы, рака эндометрия, яичников; патологий позвоночника и крупных суставов, фертильных нарушений у женщин, бесплодия у мужчин. Нередко это возможно уже при начальной степени ожирения, особенно в случаях с преимущественным отложением жира в области живота – так называемой абдоминально-висцеральной форме ожирения, когда жир откладывается не только на животе, но и вокруг внутренних органов.
По данным некоторых научных публикаций, статистическая средняя продолжительность жизни больных ожирением меньше на 12 лет3, а в зависимости от расы, пола, степени и длительности заболевания отмечена возможность снижения продолжительности жизни на 20 лет!4 При этом 95% умирает от причин, прямо или опосредованно связанных с избыточной массой тела.
Все изложенное иллюстрирует исключительную важность борьбы с ожирением, в результате чего, как правило, наблюдается весьма заметная поправка состояния здоровья. Это проявляется в улучшении работы практически всех органов и систем, показателей артериального давления, глюкозы крови, холестерина, репродуктивных функций, переносимости физической нагрузки и повышении качества жизни.
При рецидиве ожирения всегда происходит возврат связанных с ним болезней, поэтому борьба с ожирением должна быть пожизненной и предусматривать постоянное сокращение потребления пищи и увеличение расхода энергии за счет повышения активности.
На сегодняшний день структура методов лечения ожирения включает в себя диетотерапию, коррекцию физической активности, психологическую коррекцию привычек питания, фармакологические препараты, эндоскопические и хирургические методы лечения.
Немедикаментозные и нехирургические методы лечения, основанные на указанных принципах, вполне актуальны. Неоднократно было доказано, что соответствующее изменение образа жизни является эффективной мерой, позволяющей снизить как степень ожирения, так и его пагубное воздействие на здоровье.
Проблема в том, что изменить образ жизни и характер питания придется на действительно продолжительное время и следовать новым привычкам непрерывно, что требует значительных волевых усилий. Но навсегда изменить рацион и размер порций, неотступно соблюдать распорядок приема пищи, ежедневно заставлять себя выполнять физические упражнения – для многих это все слишком сложно и даже неприемлемо. Поэтому борьба с ожирением часто сводится к кратковременным диетическим мероприятиям, которые не дают ни особо значимых, ни тем более стойких результатов. А некоторые диеты и голодание могут даже представлять опасность!
Статистика такова, что при ожирении 3-й степени эффективность лечения с применением диет невелика: человек редко теряет более 10—15 кг. А целью успешного лечения является не только снижение массы, но и сохранение результата не менее года. Однако большинство похудевших не в состоянии сохранить сниженный вес и довольно быстро возвращаются к исходным показателям, а вскоре набирают еще и новые килограммы.
На сегодняшний день достижение более значительного и стойкого эффекта в большинстве случаев возможно только путем применения комплекса мер, включающего и хирургическое изменение анатомии пищеварительного тракта. Раздел хирургии, решающий данную задачу, называется бариатрией, а хирурги и операции – бариатрическими.
Что такое бариатрическая хирургия
Первую в мире операцию для лечения патологического ожирения – удаление участка (резекцию) тонкой кишки – выполнил шведский хирург V. Henriksson в 1952 г. Последующие два десятилетия подход к решению проблемы избыточной массы тела осуществлялся исключительно посредством процедур, ограничивающих усвоение пищи в кишечнике. Резекцию заменили отключением (шунтированием), и с различными модификациями было выполнено около ста тысяч подобных операций во всем мире, в том числе и в России. Эти пациенты действительно худели, но у значительной части случались крайне тяжелые осложнения. Именно в этот период сформировался стереотип, что ожирение лучше не лечить, а бариатрические операции приводят к инвалидности.
В наши дни приоритет механизма действия бариатрических операций сместился в сторону ограничения количества употребляемой пищи, что в ряде случаев может быть дополнено некоторым сокращением ее усвоения в кишечнике. Подобная реконструкция довольно быстро приводит к снижению избытка массы тела, как правило на 50—80%, а в ряде случаев и больше!
Значительный технический прогресс дал возможность развития лапароскопии – хирургического доступа в брюшную полость через небольшие проколы, которые почти не болят и быстро заживают. Кроме того, появились более эффективные и безопасные фармакологические препараты, методы профилактики тромбоэмболии5 и последующей реабилитации. Все это позволило значительно уменьшить частоту послеоперационных осложнений. За семь десятилетий бариатрическая хирургия прошла длинный путь. Сегодня это высокотехнологичные малоинвазивные «реконструктивные» операции, степень безопасности которых вполне сопоставима с другими хирургическими вмешательствами.
Бариатрические операции часто приводят к изменениям внешности в лучшую сторону, но к косметическим их относить неправильно, и вот почему. В результате научных исследований обнаружено, что жировая ткань секретирует вещества, ограничивающие чувствительность тканей к инсулину. Это определяет состояние организма, называемое инсулинорезистентностью, является особым фактором риска и механизмом развития сахарного диабета 2-го типа. Это оказалось наиболее выражено у людей с так называемым абдомино-висцеральном типом ожирения, когда жир откладывается в основном в брюшной полости вокруг внутренних органов и в печени.
Затем была подтверждена особая значимость абдоминального ожирения как фактора риска сердечно-сосудистых заболеваний и их осложнений. Дальнейшие результаты изучения взаимосвязи избытка жировой ткани, её топографии и метаболических нарушений позволили связать абдоминально-висцеральное ожирение с развитием репродуктивных нарушений и некоторых злокачественных опухолей. То есть жировая ткань, обладая своеобразной эндокринной функцией, во многом определяет ухудшение состояние здоровья.
Иногда ко мне приходят пациенты, которые искренне уверены, что располнели в связи с наличием у них эндокринных нарушений. Но в действительности часто оказывается наоборот – их эндокринные нарушения являются прямым следствием полноты.
Соответственно механизму развития указанных патологий при ожирении профилактические меры и лечение данных заболеваний осуществляются посредством снижения веса. По данным опубликованного в 2009 г. исследования – Н. Buchwald, R. Estok, K. Fahrbach et al. «Weight and type 2 diabetes after bariatric surgery: systematic review and meta-analysis», включившего более 200 тысяч пациентов, – в зависимости от типа выполненной операции ремиссия сахарного диабета 2-го типа после выполнения бариатрических вмешательств достигала до 98%, регресс артериальной гипертензии – 56—99%, а дислипидемии – 43—83%.
Достигнутое к настоящему времени понимание существенных метаболических изменений, вызванных различными хирургическими вмешательствами в желудочно-кишечном тракте, привело к смещению основной цели лечения ожирения со снижения массы тела на метаболические эффекты операций. Поэтому привычная и общепринятая классификация операций по ограничению объема желудка (рестриктивные) и всасыванию питательных веществ (мальабсорбтивные) или комбинированию эффектов перестала достаточно адекватно отражать текущий уровень знаний о ранних и не зависящих от массы тела метаболических эффектах этих операций. В настоящее время большинство стандартных бариатрических вмешательств более правильно называть метаболическими операциями.
Хирургическое лечение ожирения ни в коем случае не может осуществляться липосакцией, абдоминопластикой и прочими косметическими и пластическими операциями. Последние выполняются с целью изменения особенностей внешности, чаще относительно незначительных, а не для лечения и профилактики коморбидных патологий6.
Задумываясь о бариатрической операции, важно понимать, что ее успешность в большой степени зависит не только от мастерства хирурга, но и от соблюдения пациентом послеоперационных рекомендаций, придерживаться которых будет необходимо пожизненно. Отказ от них, скорее всего, приведет к повторному набору веса или развитию специфических заболеваний, связанных с дефицитом тех или иных веществ в организме (в первую очередь витаминов и белков).
От бариатрической операции следует воздержаться, если:
– обострение язвенной болезни желудка или двенадцатиперстной кишки;
– беременность;
– онкологические заболевания вне стадии ремиссии;
– психические расстройства (в т. ч. злоупотребление алкоголем);
– заболевания с угрозой жизни в ближайшее время (тяжелая сердечная, печеночная и почечная недостаточность, некоторые нарушения ритма сердца и др.);
– невозможность длительного послеоперационного медицинского наблюдения;
– не было попыток борьбы с ожирением.
В настоящее время последний пункт клинических рекомендаций становится спорным. Опубликованные наблюдения демонстрируют сопоставимые отдаленные результаты в группах пациентов, предпринимавших попытки снижения веса до операции и не пытавшихся худеть. Моя же профессиональная точка зрения такова, что начинать лечение ожирения с операции неправильно. Сначала пациенту стоит научиться хоть немного регулировать свой вес. С этим умением после операции он добьется лучших результатов.
Окончательное решение о выполнении бариатрического вмешательства должно приниматься после тщательного соотношения возможного риска и пользы. Хирургический и анестезиологический риск у больных тяжелыми формами ожирения повышен всегда, и он тем выше, чем больше исходная масса тела и чем тяжелее сопутствующие ожирению заболевания. В то же время, определяя показания к операции, исходят из риска для здоровья и жизни пациента без такого вмешательства.
Подход к снижению степени риска для каждого пациента строго индивидуален. Чаще всего при подготовке к операции может быть рекомендовано лечение, направленное на снижение массы тела и компенсацию сопутствующих хронических болезней.
После бариатрических операций все пациенты должны оставаться под пожизненным медицинским контролем, с установленными периодичностью и объемом обследования.
Беременность в период активного снижения веса противопоказана – контрацепция необходима, даже если раньше беременность и без этого не наступала. Это связано с возможностью восстановления фертильности по мере снижения веса. Беременность можно планировать после стабилизации массы тела, что обычно происходит примерно через полтора-два года после операции. Подробнее об этом в соответствующей главе.
О лечении ожирения внутрижелудочным баллоном
Этот довольно распространенный в мире метод снижения массы тела был предложен в 1982 г. O. Nieben и H. Harboe. Авторы основывались на своих клинических наблюдениях за пациентами с безоaрами желудка. Безоaр – это «камень», который образовывается в том числе из частиц съеденного. Размеры безоaра могут быть чрезвычайно впечатляющими – вплоть до полного замещения полости желудка. Такие «камни» остаются в нем очень долго, вызывая снижение веса тела в результате уменьшения потребления пищи. Именно исходя из этого и предложено использовать специальный баллон в качестве своеобразного искусственного безоaра, временно помещаемого в желудок.
Современный внутрижелудочный баллон (ВЖБ) – это специально разработанная силиконовая или полиуретановая шарообразная емкость, которая в свернутом виде доставляется в желудок и там заполняется жидкостью или газом. В зависимости от модели объем баллона варьирует от 250 до 700 мл. Возможна установка от одного до трех баллонов, в зависимости от их модели и вместимости желудка. Процедура выполняется только натощак, занимает примерно 15—20 минут и немного сложнее обычной гастроскопии. Наркоз необходим для комфортности пациента, но можно обойтись и без него.
Занимая часть объема желудка, баллон обусловливает количественное ограничение в еде, за счет которого пациент теряет в весе. Уже после небольшого поступления пищи нервы желудка направляют сигнал о его заполнении. Дальнейший ее прием приводит к перееданию, вызывает дискомфорт и рвоту. Кроме того, наличие крупного инородного тела замедляет продвижение еды из желудка в кишечник, увеличивая интервалы между приемами пищи.
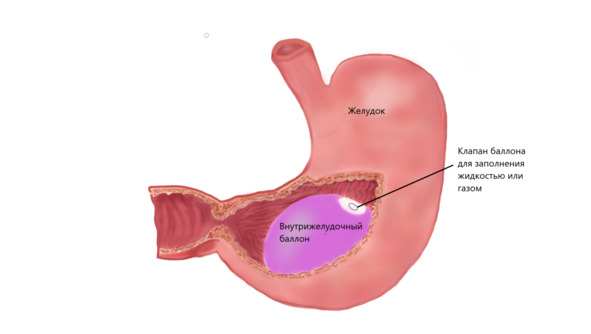
Внутрижелудочный баллон в желудке
При применении метода расчет так же делается на то, что с баллоном пациент отвыкнет есть много и часто, и это позволит сохранить результат после его удаления или снижать массу тела дальше.
В теории все вроде бы хорошо. Но практика показала, что потеря избыточной массы тела при этом методе лечения может быть очень незначительной. Хорошим считается результат снижения около трети от избыточной массы тела, а иногда он составляет всего несколько килограммов. При анализе динамики снижения веса часто отмечается следующая закономерность: самая значимая потеря происходит в первые одну – три недели, а затем она замедляется и к шестому месяцу становится незаметной. Это связано с привыканием желудка к инородному телу, небольшим его растяжением, исчезновением чувства переполнения после еды, в связи с чем даже возможно постепенное увеличение количества принимаемой пищи.
На фоне лечения внутрижелудочным баллоном может даже отмечаться повышение массы тела. Причина обычно в несоблюдении рекомендаций по питанию. Если рассчитывать, что баллон в желудке гарантирует нужный результат, эффект окажется крайне незначительным или отрицательным. ВЖБ всего лишь занимает часть объема желудка. Это действительно может помочь ограничить количество твердой пищи, но не ее калорийность. Жидкая пища, пюре и высококалорийные напитки усваиваются практически беспрепятственно, поэтому основную работу человек должен проделать над самим собой: пересмотреть рацион, распорядок и кратность питания, отказаться от ночных перекусов, «жидких калорий» в виде шоколада, мороженого и т. д., уменьшить потребление жиров и углеводов.

