
Полная версия
Как победить диабет. Руководство по питанию и образу жизни

Бренда Дэвис
Как победить диабет. Руководство по питанию и образу жизни
Моему отцу, покойному Джону Шарбонно; моей матери, Дорин Шарбонно; и моему брату, Энди Шарбонно. Воспитываться в семье, где много любви и смеха, – это дар, который я всегда буду ценить.
Мой папа был настоящим героем – когда я нуждалась в нём, он всегда был рядом и давал мудрые и тщательно обдуманные советы и неизменно оказывал поддержку.
Моя мама – истинный ангел: человек прекрасной, светлой души, искренне преданный семье и неустанно вдохновляющий на творчество, на проявление характера и сострадание.
Мой брат – до конца дней мой самый близкий друг, которого я бесконечно ценю: преданный, заботливый и щедрый – такой брат не оставит ни в радости, ни в горе.
С любовью и сердечной благодарностью,
Бренда
KICK
DIABETES
Essentials
Brenda Davis, RD
The Diet and Lifestyle Guide
Перевод с английского Александры Никулиной
By arrangement with Healthy Living Publications
Summertown, Tennessee, USA
Публикуется по согласованию с издательством
«Хелси Ливинг Пабликейшнз» (Саммертаун, Теннесси, США)
© Brenda Davis, 2019
© А. Никулина, перевод, 2019
© Издание на русском языке, оформление. ООО ИД «Ганга», 2021
Предисловие
Сегодня имеются самые убедительные доводы в пользу того, что растительные диеты облегчают течение диабета и улучшают общее состояние здоровья. Диабет 2 типа можно предотвратить, его развитие можно остановить, и от него даже можно излечиться с помощью растительных диет; это известно с 1930-х гг.
Долгое время предполагалось, что растительные диеты обладают эффективностью потому, что ведут к потере веса. Однако в 1970‑х гг. группа исследователей доказала, что даже при отсутствии потери веса растительные диеты приносят пользу. В одном исследовании было показано, что растительное питание снижает потребность в инсулине примерно на 60 %, и половина участников, больных диабетом, смогли полностью отказаться от инсулина – при этом их вынуждали так хорошо питаться, что они не худели! Сколько времени на это ушло? Всего шестнадцать дней! С 1970-х гг. продолжают накапливаться исследования, доказывающие, что здоровое растительное питание – самое мощное из имеющихся лекарств для лечения диабета 2 типа.
По мере того как в питание вводят всё больше растительных продуктов, наблюдается поэтапное снижение резистентности к инсулину и дисфункции бета-клеток, вырабатывающих инсулин. Согласно «Исследованию здоровья адвентистов – 2», люди, которые придерживались полувегетарианской диеты, имели на 31 % меньший риск развития диабета; люди, которые придерживались оволактовегетарианской диеты, – на 57 % меньший риск его развития; а те, кто придерживался 100 % растительной (веганской) диеты, – на 62 % меньший риск по сравнению с всеядными участниками, которые осознанно подходили к здоровью. Люди, которые придерживаются стандартной американской диеты, получают всего около 12,6 % калорий из цельных растительных продуктов, и это помогает объяснить, почему в Северной Америке наблюдается эпидемия диабета.
Растительное питание эффективно не только в целях профилактики и контроля диабета, но и для профилактики его осложнений. Одно из самых разрушительных осложнений диабета – почечная недостаточность. У людей, больных диабетом, работа почек обычно ухудшается стабильно и неумолимо. Однако когда человек переходит на растительное питание, деградация почек прекращается. Растительные диеты также одновременно лечат сердечно-сосудистые заболевания, являющиеся основной причиной преждевременной смерти среди диабетиков и основной причиной смерти среди мужчин и женщин в Соединённых Штатах. Растительное питание имеет более обширные преимущества – оно также снижает риск развития рака, а это вторая по значимости причина смерти в Соединённых Штатах.
Книга «Как победить диабет» – сокровище для диабетиков. В ней вы найдёте множество научных данных, практических советов и тщательно продуманных рецептов. Бренда Дэвис – мой любимый диетолог «на каждый день». С ней можно не сомневаться, что вы в самых надёжных руках.
Майкл Грегер,
врач, автор бестселлера
«Не сдохни! Еда в борьбе за жизнь»
Благодарности
Выражаю искреннюю благодарность невероятной команде Book Publishing Company: моим исключительно опытным и проницательным редакторам и консультантам, Синтии Хольцапфель и Джо Степаняк, а также всей команде издательства, особенно Бобу Хольцапфелю, Анне Поуп и Майклу Томасу. Для меня большая честь и радость работать с такими талантливыми и увлечёнными профессионалами.
Сердечно благодарю моего любимого соавтора, с которой мы пишем на протяжении 27 лет, – Весанто Мелину и её партнёра Кэма Доре, которые неизменно делятся со мной своей поддержкой и мудростью. Спасибо, Весанто, за твои восхитительные рецепты: «Огромный зелёный сок», «Пряная сливочная перловая каша», «Овсяная каша с яблоком», «Восхитительный чечевичный суп» и «Суп здоровья из зелени, фасоли и овощей».
От всей души благодарю моих дорогих подруг, которые опробовали рецепты: Марджи Колклоф, Линн Истед и Данин Эджкутей. Вы упорно стремились довести каждый рецепт до совершенства, и в результате ваших стараний мы получили невероятный результат. Большое вам спасибо за внимание к деталям, вашу готовность снова и снова пробовать рецепты и за вашу невероятную щедрость. Вы оказали мне неоценимую поддержку, и читатели будут пожинать плоды ваших трудов многие годы. Отдельное спасибо Марджи за организацию процесса, а также за твою неизменную любовь, поддержку и неординарность; Линн – за неизменную преданность нашему делу и неуклонное стремление усовершенствовать каждый рецепт; и Данин за кулинарное мастерство и за восхитительные рецепты – «Сливочно-укропный густой соус», «Сливочно-укропную заправку» и «Ореховый пармезан».
Большое спасибо особенным друзьям, которые помогали пробовать рецепты и дегустировать их, – Шин и Дэну Москалюк, Соне Луни и Мэтту Эвонус, Арту Истеду и Стейси Эджкутей.
Искренне благодарю своих бесценных коллег Джона и Салли Келли, Майкла и Элиз Клэпер, а также Уэса Янгберга, которые давали рекомендации, поддерживали и вдохновляли меня на протяжении многих лет.
Выражаю любовь и уважение своим дорогим друзьям Андресу, Лили и Карлосу Вальехо за то, что поделились своими вдохновляющими историями, а также за проницательные советы, щедрость и дружбу, которая приносит радость.
Наконец, но не в последнюю очередь, хочу сказать большое спасибо моей семье, которая проявляет ко мне бесконечную любовь, даёт мне опору и поддержку: моему любимому мужу Полу Дэвису; моим любимым детям Лине Маркачев и Кори Дэвису; их супругам Найдену Маркачев и Джози Мэнмэн Цзян Дэвис; моим драгоценным внукам; моей дорогой свекрови Линде Дэвис; и моим золовкам, Пегги Дэвис и Жаклин Лабчук.
Глава 1
Разоблачение метаболического монстра
Дайан всегда мечтала быть стройной женщиной – высокой, худощавой и грациозной. Однако, хотя в день своей свадьбы при росте 160 см и весе 57,6 кг она выглядела прекрасно, стройной она не была. Все три беременности осчастливили её малышами весом 3–3,5 кг, но также стали проклятием – ведь после беременности к её бёдрам словно намертво прирастал «мешок» такого же веса. В возрасте пятидесяти шести лет Дайан находилась на грани ожирения и весила 76 кг. Она считала, что довольно-таки осознанно относится к своему здоровью: она ела обезжиренный йогурт, мюсли и бутерброды на чёрном хлебе с тунцом. Она выпивала не больше бокала красного вина за ужином и изредка баловала себя сладостями. Она ежедневно выгуливала собаку и дважды в неделю ходила на пилатес. Поэтому, когда врач Дайан сообщил, что у неё диабет 2 типа, она не могла прийти в себя. Она знала, что с ней что-то не так: ведь ей постоянно хотелось пить, есть и она уставала быстрее, чем обычно. Она похудела на 2,3 кг за месяц, хотя вовсе не стремилась к этому. Ей это показалось забавным, ведь при самом строгом соблюдении диет ей не удавалось достичь такого успеха. В итоге она попала к врачу, от которого узнала этот страшный диагноз, изначально обратившись к нему по поводу долго не проходившей инфекции мочевого пузыря. Дайан задумалась, как этот диагноз повлияет на её будущее. Неужели ей придётся сидеть на лекарствах или, того хуже, на инъекциях инсулина всю оставшуюся жизнь? Придётся ли ей в конце концов жить на диализе? Она вспомнила о своей матери и тётях, дядях и двоюродных братьях, которые тоже страдали диабетом. Возможно, её заболевание было неизбежным следствием плохой генетики.
Возможно, история Дайан покажется вам знакомой. В таком случае знайте, что вы не одиноки. Сегодня диабетом страдает каждый восьмой взрослый в Соединённых Штатах (12–14 % населения) – это в 12 раз больше, чем в конце 1950‑х гг. К возрасту 65 лет вероятность заболеть диабетом составляет один к четырём. Кроме того, согласно некоторым оценкам, 37–38 % взрослых американцев имеют преддиабет (нарушение, которое может приводить к развитию диабета). Это значит, что 49–52 % взрослых американцев страдают от диабета или преддиабета, при этом заболеваемость выше среди испаноговорящих американцев и ещё выше – среди коренных американцев.
Что такое диабет?
Диабет – это группа заболеваний, которые характеризуются высоким уровнем глюкозы (сахара) в крови. Если вы болеете диабетом, ваш организм не в состоянии вырабатывать достаточное количество инсулина, а также может неправильно использовать вырабатываемый инсулин. Инсулин – это гормон, в котором вы нуждаетесь, чтобы ваши клетки могли преобразовывать глюкозу (сахар, который является основным источником энергии для организма) в энергию. Инсулин выполняет свою функцию, присоединяясь к области рецепторов на ваших клетках (как ключ, который входит в замок) и отправляя сигналы, благодаря которым открываются каналы и глюкоза может проникнуть в клетки. Когда инсулин отсутствует или не выполняет свою работу, в крови накапливается сахар, что приводит к повышению его уровня (гипергликемии). Некоторое количество сахара также попадает в вашу мочу. После открытия диабета его диагностировали посредством пробы на вкус мочи пациента. Если она была сладкой, это считалось признаком неизбежной смерти. К счастью, методы лечения и прогноз течения заболевания драматически изменились с открытием инсулина в 1921 г.
Выделяют три основных типа этого заболевания: диабет 1, диабет 2 типа и гестационный диабет.
Диабет 1 типа
Диабет 1 типа – аутоиммунное заболевание. Организм ошибочно принимает клетки поджелудочной железы, которые вырабатывают инсулин (бета-клетки), за чужеродных захватчиков и вырабатывает химические вещества, чтобы их уничтожить. Механизм выработки инсулина отключается, поэтому инсулин не вырабатывается или вырабатывается в ничтожном количестве. В некоторых случаях такое состояние обусловлено генетически. В других случаях такой ненормальный иммунный ответ могут вызывать вирусные инфекции или загрязнители окружающей среды. Ещё один вариант – иногда виновниками диабета становятся определённые пищевые белки, попадающие в кровоток. Эти белки настолько похожи на белки бета-клеток поджелудочной железы, что организм атакует и те и другие. Определённые виды белков молочных продуктов отвечают этому описанию, и, в частности, не рекомендуется включать в питание цельное коровье молоко в очень раннем возрасте, особенно если младенцы и дети имеют генетическую предрасположенность к диабету [3].
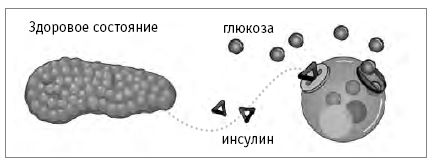
Поджелудочная железа вырабатывает инсулин, который открывает каналы в клетки, чтобы максимально использовать глюкозу в крови
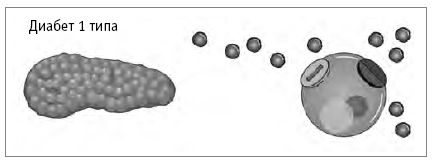
Поджелудочная железа не вырабатывает инсулин, и поэтому его нужно вводить ежедневно, чтобы клетки могли полноценно использовать глюкозу
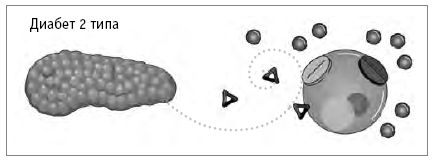
В организме развивается резистентность к инсулину, из-за чего клетки не в состоянии полноценно использовать глюкозу, что приводит к повышению уровня сахара в крови
Диабет 1 типа раньше называли ювенильным диабетом или инсулинозависимым сахарным диабетом, потому что он возникает в основном у детей или молодых взрослых. Однако и у взрослых старше 30 лет иногда развивается диабет 1 типа. Такой тип диабета называют латентным аутоиммунным диабетом взрослых (ЛАДВ) и иногда также – диабетом типа 1,5. Взрослые с диагнозом ЛАДВ часто не имеют избыточного веса, и у них отсутствует или почти отсутствует резистентность к инсулину (организм способен использовать инсулин, когда он присутствует). У них также часто наблюдается более низкая скорость уничтожения бета-клеток, и потому они не всегда имеют такую неотложную потребность в инсулине, как молодые люди с более агрессивной формой заболевания. ЛАДВ является более распространённым, чем считали раньше: его доля составляет около 2–12 % от случаев диабета среди взрослого населения. Людей, больных ЛАДВ, отличает от людей, больных диабетом 2 типа, наличие аутоантител (антител, которые атакуют один или несколько собственных белков организма), характерных для диабета 1 типа [4].
Люди, страдающие диабетом 1 типа, нуждаются в ежедневных инъекциях инсулина, чтобы выжить. У человека с диабетом 1 типа может развиться диабет 2 типа, если у него возникает резистентность к инсулину. Только 5–10 % диабетиков страдают диабетом 1 типа.
Диабет 2 типа
Диабет 2 типа – это заболевание, связанное с резистентностью к инсулину и снижением выработки инсулина поджелудочной железой. Хотя любое из этих обменных нарушений может вызывать выраженный диабет 2 типа, большинство людей, больных диабетом, имеют оба эти отклонения. Резистентность к инсулину – это состояние, при котором клетки организма являются нечувствительными или устойчивыми к вырабатываемому инсулину. Иными словами, инсулин вырабатывается, но не в состоянии осуществлять свою функцию по переносу глюкозы в клетки либо осуществляет её неэффективно. Естественное следствие резистентности к инсулину – повышение уровня глюкозы в крови. Поджелудочная железа реагирует увеличением выработки инсулина, что перегружает бета-клетки. Резистентность к инсулину обычно наблюдается в течение многих лет до постановки диагноза и является главной особенностью преддиабета.
Обычно развитие диабета 2 типа провоцируется тем, что помимо резистентности к инсулину бета-клетки, вырабатывающие инсулин, начинают выходить из строя и снижается количество вырабатываемого инсулина. Такое нарушение вполне может возникать в результате истощения бета-клеток. На тот момент, когда человеку ставят диагноз, выработка инсулина обычно снижается примерно на 50 % от нормальной, хотя у некоторых людей она остаётся высокой. Несмотря на то что резистентность к инсулину обычно остаётся относительно постоянной длительное время, выработка инсулина обычно продолжает неуклонно снижаться, если человек не меняет питание и образ жизни [5, 6].
Диабет 2 типа прежде был известен как диабет взрослых или инсулинонезависимый сахарный диабет, поскольку это заболевание встречалось почти исключительно у взрослых. Хотя до начала XX столетия такой диабет встречался крайне редко, в наше время наблюдается глобальная эпидемия диабета 2 типа, и на него приходится 90–95 % всех случаев этого заболевания. Хотя когда-то диабет 2 типа не встречался в молодом возрасте, теперь он составляет 20–50 % от всех случаев юношеского диабета. Хотя тема этой книги – диабет 2 типа, люди, больные диабетом 1 типа, также извлекут пользу из многих предложенных стратегий питания.
Гестационный диабет
Гестационный диабет – это временное нарушение, возникающее в период беременности, которое часто исчезает с рождением ребёнка. Его частота сегодня возросла с 3–5 % от общего числа беременностей (которая наблюдалась до начала XXI в.) до 5–10 %. По некоторым оценкам, у 50 % женщин, имеющих гестационный диабет, развивается диабет 2 типа.
Как диагностируется диабет 2 типа?
Можно подозревать наличие диабета 2 типа, если вы имеете следующие типичные симптомы заболевания:
✓ нечёткое зрение;
✓ утомляемость;
✓ зуд кожи;
✓ боль, онемение или боль в конечностях;
✓ полидипсия (постоянная жажда);
✓ полифагия (усиление чувства голода);
✓ полиурия (частое мочеиспускание);
✓ повторяющиеся инфекции;
✓ медленное заживление ран;
✓ внезапная, неожиданная потеря веса.

Некоторые люди, страдающие диабетом 2 типа, не имеют явных симптомов. В таких случаях болезнь можно обнаружить случайно при ежегодной проверке или из-за не связанного с диабетом заболевания. Задолго до того как у вас диагностируют диабет 2 типа, некоторое время будет наблюдаться преддиабет, нередко в течение нескольких лет. Преддиабет, который также называют ослаблением переносимости глюкозы (НПГ), – это состояние, при котором повышается уровень сахара в крови, однако в недостаточной степени, чтобы его можно было классифицировать как диабет. Такое состояние является неблагоприятным, поскольку хронически повышенный уровень сахара в крови наносит вред организму и увеличивает риск многих хронических заболеваний. Если ваш врач или медицинская организация подозревают у вас диабет или преддиабет, они назначат вам специальные анализы. Далее приводятся четыре анализа, которые чаще всего используют, чтобы подтвердить диагнозы «диабет» или «преддиабет» [10]:
1. Уровень глюкозы в плазме натощак. Ваш уровень сахара в крови проверяется после голодания не менее восьми часов (никакой пищи, кроме воды). Результаты анализа уровня глюкозы в крови натощак покажут, есть ли у вас диабет или преддиабет. Смотрите таблицу ниже:

2. A1c (или HbA1c). Этот анализ крови даёт информацию о среднем уровне вашего сахара в крови за последние два-три месяца. Он измеряет процент сахара в крови, связанного с гемоглобином (белком – переносчиком кислорода в эритроцитах). Результат указывается в процентах, как показано в таблице ниже:

3. Пероральный анализ на переносимость глюкозы. Этот анализ измеряет, насколько хорошо ваш организм использует сахар. Вы голодаете ночью, а затем пьёте сладкую жидкость (растворённую в воде глюкозу). Затем ваш уровень сахара в крови измеряется периодически в течение следующих двух часов. Интерпретация результатов приводится в таблице ниже:
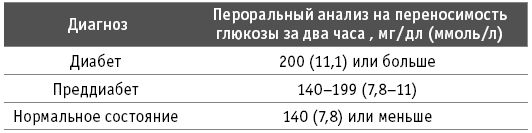
4. Произвольный уровень глюкозы в плазме. Это произвольный показатель уровня сахара в крови в любое время суток, независимо от времени вашего последнего приёма пищи. Произвольный уровень глюкозы в плазме 200 мг/дл (11,1 ммоль/л) или выше свидетельствует о диабете.
Разрушительное влияние диабета
Резистентность к инсулину, повышение уровня сахара в крови и диабет наносят чудовищный ущерб организму. Когда ткани находятся в среде, изобилующей глюкозой, они заполняются сиропообразной жидкостью. Сахар прилипает к белкам, заполняя промежутки между слоями соединительной ткани. Артерии становятся жёсткими, хрусталики глаз теряют гибкость, неправильно функционируют внутренние связи и ускоряется процесс старения. Все системы организма оказываются затронутыми, и в итоге нарушается обмен веществ. Поэтому у диабетиков риск смерти возрастает в два-три раза по сравнению со здоровыми людьми [11]. Разрушения, вызванные диабетом, влекут за собой бесчисленные осложнения.
Сердечно-сосудистые заболевания
По данным Американской кардиологической ассоциации, около 84 % диабетиков в возрасте 65 лет и старше умирают от болезней сердца или инсульта. Взрослые диабетики в два-четыре раза чаще умирают от порока сердца или сердечной недостаточности, чем здоровые взрослые. Считается, что это связано с тем, что они: имеют более высокое кровяное давление; у них более высокий уровень холестерина, триглицеридов и сахара в крови; они чаще страдают ожирением; они склонны вести менее активный образ жизни [12, 13]. Диабетики также умирают от сердечно-сосудистых заболеваний в более раннем возрасте, чем люди, не страдающие диабетом.
Заболевание периферических артерий (ЗПА)
По некоторым оценкам, 10–20 % людей, страдающих диабетом, имеют заболевание периферических артерий (ЗПА), причём распространённость этого заболевания возрастает с возрастом. Это нарушение характеризуется сужением артерий в ногах, животе, руках и голове, вызванным атеросклерозом. Частым осложнением также является диабетическая язва стопы, возникающая в результате ЗПА: 12–25 % диабетиков сталкиваются с ней течение жизни [14].
Периферическая невропатия
Диабет может повреждать нервы и вызывать боль в конечностях, особенно в ногах, ступнях и руках. Из-за этого ухудшается самочувствие и становится легко не заметить небольшие повреждения, в которые может попасть инфекция. Если её не контролировать, периферическая невропатия может приводить к серьёзным инфекциям. Диабет является причиной примерно 60 % ампутаций нижних конечностей, не связанных с травмой, у взрослых в возрасте от 20 лет и старше [15].
Болезнь почек
В 2011 и 2012 гг. распространённость хронической почечной недостаточности среди взрослых американцев-диабетиков составляла 36,5 %, а диабет был основной причиной почечной недостаточности в 44 % новых случаев [15].
Рак
Диабет имеет положительную корреляцию с общим риском развития рака, особенно рака поджелудочной железы (риск в 1,94 раза выше обычного), толстой кишки (в 1,38 раза), прямой кишки (в 1,2 раза), печени (в 2,2 раза) и эндометрия (в 2,1 раза) [16]. Согласно американскому исследованию 2018 г., диабетики имеют на 47 % более высокую вероятность заболеть колоректальным раком (КРР), чем люди, не страдающие этим заболеванием. Хотя повышение риска КРР было незначительным у людей в возрасте 65 лет и старше, вероятность развития этого заболевания у лиц моложе 65 лет была почти в пять раз выше, чем у здоровых людей.
Когнитивные нарушения
У диабетиков часто наблюдаются сосудистая деменция и болезнь Альцгеймера. Один недавний метаанализ (объединённые данные) 17 исследований, в которых приняли участие около 2 млн человек, показал, что участники, страдающие диабетом, имели в 1,54 раза более высокий риск развития болезни Альцгеймера.
Другие нарушения
Диабетическое повреждение сетчатки, осложнение диабета, которое приводит к повреждению сосудов сетчатки, – основная причина слепоты среди взрослых американцев. По некоторым оценкам, ею страдают более 25 % американцев, болеющих диабетом 2 типа [15, 19]. Кроме того, исследование мужчин-китайцев 2018 г. показало, что почти 65 % пациентов с диабетом страдали от эректильной дисфункции (ЭД) [20]. Наконец, диабет имеет сильную корреляцию с риском депрессии и степенью её тяжести. Депрессия наблюдается примерно у 25 % людей с диабетом 2 типа [21].
В целом эти осложнения погружают в довольно мрачную реальность любого, кто спускается по очень опасному склону диабета. К счастью, все эти нарушения можно существенно уменьшить, приостановить в развитии или даже излечить при помощи правильного питания и изменений в образе жизни.
Возникновение метаболического монстра
Отличительная черта нашей современной эпидемии диабета 2 типа – резистентность к инсулину. Даже когда бета-клетки поджелудочной железы вырабатывают достаточное количество инсулина, клетки организма (неважно, находятся они в мышцах, печени или жировой ткани) не реагируют на инсулин должным образом. Это может происходить, когда возникает проблема, связанная с рецепторами инсулина или сбоем в работе механизмов, которые совместно обеспечивают перенос глюкозы в клетки. Даже при большом количестве инсулина в крови глюкоза не может попасть в клетки и использоваться для получения энергии. Иначе говоря, в крови накапливается сахар, что вызывает повышение уровня сахара в крови (гипергликемию). Поджелудочная железа реагирует на этот скачок сахара в крови ещё большими поставками инсулина. Такой хронический избыток инсулина, циркулирующего в крови, называется гиперинсулинемией.








