
Полная версия
Оториноларингология: Руководство. Том 2
При наружном хондроперихондрите отмечаются умеренно выраженные боли при глотании, фонации и кашле, боли в переднем отделе шеи при поворотах головы. При нарастании клинической картины эти боли усиливаются и иррадиируют в ухо. Появляется болезненность при пальпации гортани. В области сформировавшегося абсцесса определяется симптом флюктуации. В месте наибольшего истончения кожи образуется синюшное, затем желтоватое пятно; затем абсцесс, если его своевременно не вскрывают, самостоятельно прорывается с образованием гнойного свища. Это приводит к улучшению общего состояния больного, снижению температуры тела и выздоровлению.
Значительно тяжелее протекают острые внутренние хондроперихондриты. Для них характерно быстрое нарастание признаков стеноза гортани: дыхание становится шумным, стридорозным, частым; явления гипоксии нарастают столь стремительно, что порой приходится проводить трахеотомию у постели больного. Характерным признаком этой формы является не столько осиплость и слабость голоса, сколько изменение его тембра до неузнаваемости, особенно при хондроперихондрите черпаловидных хрящей с вовлечением в воспалительный процесс черпалонадгортанных складок. Прорыв гноя в просвет гортани приносит облегчение лишь в том случае, если основная масса содержимого абсцесса исторгнута наружу в результате кашлевого рефлекса. Если же опорожнение абсцесса произошло во время сна, то возникает опасность аспирационной пневмонии или даже асфиксии в результате спазма гортани.
Эндоскопическая картина при внутренних хондроперихондритах чрезвычайно разнообразна и зависит от локализации патологического процесса. Слизистая оболочка гиперемирована, выпячена в виде шаровидного образования (см. цветную вклейку, рис. 7, 8) или в виде округлых инфильтратов, сглаживающих контуры пораженных хрящей (см. цветную вклейку, рис. 8, 3). Перихондритные абсцессы на внутренней поверхности щитовидного хряща выпячивают слизистую оболочку внутрь гортани, чем вызывают ее сужение. Иногда виден внутригортанный свищ, чаще в области передней комиссуры[21].
При диффузном хондроперихондрите общее состояние больного становится крайне тяжелым и может усугубляться явлениями сепсиса, общей гипоксией, а также некрозом хрящей с образованием секвестров. При ларингоскопии секвестры выявляются в виде беловатых хрящевых фрагментов различной формы с истонченными, выщербленными краями, подвергающимися гнойному расплавлению. Опасность возникновения секвестров заключается в их фактической трансформации в инородные тела, последствия которой непредсказуемы.
Выздоровление при диффузном гангренозном хондроперихондрите гортани завершается рубцовым процессом и проваливанием ее стенок, что обусловливает в дальнейшем синдром стеноза гортани, проявляющийся хронической гипоксией и другими неблагоприятными последствиями.
Гипоксия, или кислородное голодание, – это общее патологическое состояние организма, возникающее при недостаточном снабжении тканей организма кислородом или нарушении его утилизации. Гипоксия развивается при недостаточном содержании О2 во вдыхаемом воздухе, например: при подъеме на высоту (гипоксическая гипоксия), в результате нарушения внешнего дыхания, при болезнях легких и дыхательных путей (дыхательная гипоксия), при нарушениях кровообращения (циркуляторная гипоксия), при болезнях крови (анемия) и некоторых отравлениях, например угарным газом, нитратами, или при метгемоглобинемии[22](гемическая гипоксия), при нарушениях тканевого дыхания (отравления цианидами) и некоторых нарушениях тканевого обмена (тканевая гипоксия). При гипоксии возникают компенсаторные приспособительные реакции, направленные на восстановление потребления кислорода тканями (одышка, тахикардия, увеличение минутного объема крови и скорости кровотока, увеличение в крови числа эритроцитов за счет их выхода из депо и повышение содержания в них гемоглобина и т. п.). При углублении состояния гипоксии, когда компенсаторные реакции не в состоянии обеспечить нормальное потребление кислорода тканями, наступает энергетическое их голодание, при котором в первую очередь страдают кора головного мозга и мозговые нервные центры. Глубокая гипоксия ведет к умиранию организма. Хроническая гипоксия проявляется повышенной утомляемостью, одышкой и сердцебиением при незначительной физической нагрузке, снижением трудоспособности. Эти больные истощены, бледны, с цианотичной окраской каймы губ, глаза впалые, психическое состояние подавленное, сон беспокойный, неглубокий, сопровождающийся кошмарными сновидениями.
Диагностика. Первичный перихондрит гортани практически не дифференцируется от септического отечного ларингита и флегмоны гортани. Появление язв на слизистой оболочке облегчает диагностику хондроперихондрита. Отек передней поверхности шеи, наличие гнойных свищей и секвестров являются достоверными признаками этого заболевания. Диагностике способствуют тяжелая клиническая картина, явления удушья и острой гипоксии. Важным дифференциально-диагностическим подспорьем, наряду с прямой ларингоскопией, является рентгенографическое исследование гортани, при котором ее воспалительный отек, так же как и отеки невоспалительного характера, достаточно легко дифференцируется от травматических и опухолевых поражений. Применяют метод томографии и боковую проекцию, выявляющие зоны деструкции хрящей гортани и позволяющие оценить динамику морфологических изменений. На рис. 20.4 приведена рентгенограмма гортани при массивном воспалительном отеке левой половины гортани больного с хондроперихондритом и флегмоной этой области.
Дифференциальный диагноз при хондроперихондрите проводят с туберкулезом, сифилисом, раком гортани, особенно в тех случаях, когда при этих заболеваниях возникает вторичный воспалительный процесс (суперинфекция). При наличии наружных свищей хондроперихондрит дифференцируют с актиномикозом.
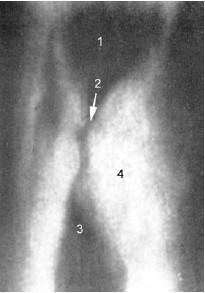
Рис. 20.4. Рентгенограмма гортани при флегмоне и хондроперихондрите левой половины гортани. Определяется массивный отек левой половины гортани, диффузная тень, вероятно, скрывающая разрушенные хрящи, визуализирующаяся как флегмона:
1 – преддверие гортани; 2 – резко суженная и деформированная голосовая щель; 3 – подскладочное пространство; 4 – очаг воспаления и деструкции хрящей гортани
Лечение в начальной стадии проводят массивными дозами антибиотиков широкого спектра действия в сочетании с гидрокортизоном, антигистаминными препаратами и противоотечным лечением. При возникновении абсцесса и секвестров проводят хирургическое лечение, применяя наружный или эндоскопический метод, целью которого является вскрытие гнойника (флегмоны) и удаление хрящевых секвестров. Во многих случаях перед основным хирургическим вмешательством проводят нижнюю трахеотомию для дачи эндотрахеального наркоза, предотвращения затекания гноя в трахею и значительных затруднений при эндоларингеальном хирургическом вмешательстве, выполняемом без общего обезболивания. Хирургическое вмешательство проводят чрезвычайно щадящим образом. При наружном доступе стараются не повредить внутреннюю надхрящницу гортани, и наоборот, – при эндоларингеальном подходе – наружную надхрящницу. Также при кюретаже, целью которого является удаление нежизнеспособных частей хрящевой ткани, стараются не повреждать хрящи, имеющие нормальный вид, и особенно те из них, которые обеспечивают фонаторную и дыхательную функцию гортани. После вскрытия абсцесса и его опорожнения при помощи отсоса в образовавшуюся полость вводят порошок антибиотика в смеси с сульфаниламидом. Лечение последующих рубцовых деформаций гортани изложено в разделе «Рубцовые стенозы гортани».
Прогноз более благоприятен при хондроперихондрите с медленным развитием воспалительного процесса и даже при более острых формах, если предпринято раннее адекватное лечение. При распространенных формах хондроперихондритов прогноз осторожный и даже сомнительный. В некоторых случаях при иммунодефицитных состояниях (СПИД, лейкемия, ослабление организма длительным инфекционным заболеванием) прогноз часто бывает пессимистичным. Прогноз в отношении голосовой и дыхательной функции всегда осторожный, поскольку даже своевременное и корректное лечение при хондроперихондритах не всегда приводит к удовлетворительным результатам.
Артриты суставов гортани
Артриты суставов гортани возникают первично и вторично. Первичные артриты обусловлены ревматоидной инфекцией и проявляются наряду с поражением других суставов – кистей, стоп, реже – более крупных суставов (ревматоидный и ревматический полиартриты).
Ревматоидный артрит, по определению Т. М. Трофимова (1989), – это воспалительное заболевание суставов, характеризующееся хроническим прогрессирующим течением и являющееся одним из наиболее частых заболеваний суставов. Этиология не известна. Большое значение придают аутоиммунному процессу, особенностью которого является выработка лимфоцитов и антител (аутоантител[23]) против собственных тканей организма. В начале заболевания наблюдают припухлость суставов, позже образуются подвывихи, контрактуры и анкилозы. Постепенно нарушается функция суставов. При заболевании, помимо полиартрита, могут наблюдаться увеличение лимфоузлов, образование подкожных безболезненных узелков, чаще всего расположенных около локтевых суставов (ревматоидные узелки), признаки поражения периферической нервной системы (невриты) и внутренних органов (сердце, легкие, почки). В ряде случаев повышается температура тела, иногда до 38–39 °C. Указанные явления представляют собой важные дифференциально-диагностические признаки, отличающие ревматоидный артрит гортани от банальных артритов, являющихся осложнением ранее описанных вульгарных заболеваний.
Ревматизм (греч. rheumatismos – истечение жидкости), по определению Н. Н. Кузьмина (1989), – это системное воспалительное заболевание соединительной ткани, характеризующееся преимущественной локализацией процесса в сердечно-сосудистой системе и развивающееся у предрасположенных к нему лиц, главным образом молодого возраста, в связи с инфекцией, вызванной β-гемолитическим стрептококком группы А. Особенность заболевания – его эпидемиологическая пенетрантность в коллективы молодого возраста (детские воспитательные учреждения, воинские подразделения и т. п.). Началу заболевания или его рецидиву предшествуют ангина, фарингит, ринит или скарлатина. Из мазков со слизистой оболочки носоглотки заболевших часто высевают β-гемолитический стрептококк группы А, а в сыворотке крови обнаруживают повышенные титры противострептококковых антител. Подтверждением роли стрептококковой инфекции в возникновении ревматизма, и в частности ревматического гортанного артрита, наряду с приведенными доказательствами служит возможность предупреждения его развития в случае правильного лечения пенициллином и предотвращения рецидивов путем назначения бициллина.
Иногда артриты суставов гортани возникают в связи с инфицированием гонококковой инфекцией, в результате эндоларингеальной ятрогенной травмы (при эзофагоскопии, ларингобронхоскопии, интубации для дачи наркоза, зондировании пищевода, извлечении инородного тела), травмы инородным телом, а также при сверхсильном голосовом напряжении. В случаях, когда артрит гортани обусловлен ревматическим процессом или подагрой[24], он принимает затяжной хронический характер.
Патологическая анатомия. Морфологические изменения при артритах суставов гортани различны и варьируют в зависимости от этиологического фактора.
При банальных процессах воспалительные изменения ограничиваются серозными синовитами с последующими фибринозными изменениями суставных сумок. При более тяжелых артритах развивается гнойное воспаление, которое иногда сопровождается явлениями некроза. После ликвидации воспалительного процесса в большинстве случаев развивается анкилоз сустава и рубцовые изменения, ограничивающие его функцию. При инфекционных и специфических артритах морфологическая картина определяется специфическими особенностями заболевания (дифтерия, скарлатина, туберкулез, сифилис и др.).
Артрит перстнечерпаловидного сустава
Этиология и патогенез. Причиной артрита перстнечерпаловидного сустава (artritis crico-arytenoidea) могут служить как банальные, так и инфекционно-специфические заболевания гортани вследствие возникновения перихондрита гортани, флегмоны или абсцесса глотки и, как уже отмечено, в результате ревматоидных и ревматических процессов, подагры, гонореи. Передача инфекции может происходить контактным (per continuitatem), гематогенным или лимфогенным путем. Этиологическим фактором служат обычно гемолитический стрептококк, стафилококк и полимикробная ассоциация. При инфекционных заболеваниях наряду с банальной микробиотой присутствует и специфическая, определяющая общую клиническую картину данного заболевания.
Симптомы и клиническое течение. При острых формах артрита перстнечерпаловидного сустава признаки заболевания весьма схожи с симптомами при перихондрите черпаловидного хряща: дисфония, дисфагия, отек соответствующей области гортани и т. п. Голосовая складка на стороне поражения ограничена в движении или полностью неподвижна. Это состояние отличается от нейрогенного ее поражения (неврит или травма соответствующего возвратного нерва) тем, что слизистая оболочка в области черпаловидного хряща гиперемирована, отечна, контуры хряща сглажены. Голосовая складка при этом занимает либо промежуточное положение между позицией при ее отведении и приведении (интермедиальная позиция), либо положение, приближающееся к срединному (парамедиальная позиция). Если возникает двусторонний артрит перстнечерпаловидного сустава, то при парамедиальной позиции наступают явления удушья, нередко требующие экстренной трахеотомии[25] (см. ранее).
После исчезновения острых явлений область сустава остается еще некоторое время отечной, его подвижность – ограниченной, что сказывается на фонаторной функции гортани. При возникновении постоянного анкилоза пораженного сустава наблюдается феномен реперкуссионного ослабления функции возвратного нерва на стороне поражения в результате атрофии нервно-мышечного аппарата от «отсутствия деятельности».
Диагностика артрита перстнечерпаловидного сустава затруднений не вызывает при воспалительном генезе артритов гортанных суставов, более затруднительна она при ревматоидных и ревматических артритах. От нейромышечной дисфункции, возникающей при одностороннем поражении возвратного нерва, анкилоз перстнечерпаловидного сустава дифференцируют на основании того, что в первом случае голосовой отросток перстневидного хряща на стороне поражения расположен косо книзу (в направлении просвета гортани) и при фонации наблюдаются его ограниченные по амплитуде движения, в то время как при анкилозе перстнечерпаловидного сустава движения в нем невозможны. Отсутствие движений в перстнечерпаловидном суставе может быть установлено прямой ларингоскопией при попытке фонации, обусловливающей движения в указанных суставах и приведение голосовых складок.
Артрит перстнещитовидного сустава
Возникает по тем же причинам, что и артит перстнечерпаловидного сустава. Диагностируется он тем, что при надавливании на боковые пластины щитовидного хряща возникает резкая болезненность в глубине гортани при фонации высоких звуков, иррадиирующая в соответствующую половину шеи, иногда – в ухо, а также на основании спонтанных болей. Эндоскопически выявляются признаки воспаления соответствующей половины гортани в области перстнечерпаловидного сустава.
Лечение при артритах гортани проводят в соответствии с этиологией заболевания и морфологическим состоянием гортани.
Прогноз в отношении функций гортани благоприятен при ревматоидных и ревматических артритах, менее благоприятен – при подагре (отложение в суставах солей) и осторожный – при артритах банальной этиологии, более всего склонных к образованию анкилозов суставов.
Острые инфекционные ларингиты
В предыдущих главах мы подробно останавливались на многих острых инфекционных заболеваниях, рассматривая их как патологические процессы, касающиеся организма в целом, так и заболевания локализованного характера, проявляющиеся в полости носа и глотки. Поэтому в данном разделе мы ограничимся сведениями об этих заболеваниях, относящимися лишь к гортанным их проявлениям.
Дифтерия гортани
Этиология. Гортанный дифтерийный круп наблюдается при тяжелых формах дифтерии, проявляющейся признаками общего инфекционного заболевания. И хотя дифтерийные ангина и ларингит в наше время благодаря вакцинации противодифтерийным анатоксином встречаются редко, все же имеют место случаи острого первичного дифтерийного ларингита, ограниченного только заболеванием гортани. Такая форма дифтерии возникает в результате нисходящей инфекции, гнездящейся в полости носа и носоглотке у бациллоносителей. Реже дифтерия гортани возникает после перенесенной банальной ангины, дифтерийный круп намного чаще возникает у детей младше 5 лет, особенно ослабленных детскими инфекциями, авитаминозом, алиментарной недостаточностью и др.
Патологическая анатомия. В начальной стадии заболевания дифтерийная палочка вызывает воспалительную реакцию, не отличающуюся от банального катарального воспаления. Однако вскоре на слизистой оболочке возникают язвочки, на поверхности которых образуются псевдомембранозные фибриновые пленки желтовато-зеленого цвета, содержащие большое количество палочек Леффлера. Эти пленки плотно спаяны со слизистой оболочкой гортани, особенно на ее задней поверхности и голосовых складках. Позже они отторгаются, образуя слепки с внутренней поверхности гортани. В некоторых случаях дифтерийный токсин вызывает язвенно-некротическое поражение слизистой оболочки и подлежащих тканей.
Симптомы и клиническое течение. Начало заболевания отличается коварством, часто его принимают за обычное простудное заболевание или катаральный фарингит: небольшой субфебрилитет, бледность лица, адинамия, покраснение зева и легкий насморк – симптомы, не могущие в начальной стадии указывать на возникновение весьма серьезного своими последствиями заболевания. Однако с появлением дифтерийных пленок общее состояние больного резко ухудшается, повышается температура тела до 38–39 °C, возникает нарушение голоса, который становится тусклым, невыразительным, почти шипящим; появляется кашель, дыхание приобретает шумный, а при нарастании стеноза гортани – и стридорозный характер, что свидетельствует о наступившем дифтерийном крупе.
В клиническом течении дифтерии гортани различают следующие три стадии.
1. Стадия дисфонии, характеризующаяся охриплостью голоса, сухим, в начале лающим кашлем; через 1–2 дня дисфония завершается полной афонией.
2. Диспноэтическая стадия, признаки которой наступают уже в середине стадии дисфонии и на 3-4-й день доминируют в клиническом течении заболевания: появляется шумное стридорозное дыхание, учащаются приступы спазма гортани с явлениями удушья инспираторного характера. Удушье сопровождается втяжением на вдохе надгрудинной и надключичных ямок, межреберных промежутков. В состоянии больного преобладают признаки гипоксии, лицо приобретает землистый оттенок, губы и носогубный треугольник цианотичны, дыхание частое, поверхностное, пульс частый и нитевидный, тоны сердца ослаблены и глухие, свидетельствующие о возникновении токсического миокардита. Ребенок лежит в кровати с запрокинутой головой (явления менингизма), проявляет двигательное беспокойство, взгляд потухший, блуждающий; конечности холодные, тело покрыто холодным потом.
3. Терминальная стадия характеризуется выраженным аноксическим токсическим синдромом, проявляющимся поражением сосудодвигательного и дыхательного центров. В этой стадии любое медикаментозное, а также кислородное лечение не приносит улучшения состояния больного, который в итоге погибает от паралича бульбарных центров.
При ларингоскопии в стадии начала заболевания выявляется диффузная гиперемия и отечность слизистой оболочки, покрытой легким беловатым налетом, в дальнейшем преобразующимся в грязно-серые или зеленые пленки, как уже отмечалось, плотно спаянные с подлежащими тканями. При попытке их удаления под ними выявляются язвы и мелкоточечные кровоизлияния (симптом кровавой росы). Эти псевдомембранозные налеты могут распространяться книзу в подскладочное пространство и далее – на слизистую оболочку трахеи. В некоторых случаях выявляется отек преддверия гортани, который скрывает картину дифтерии подскладочного пространства и трахеи.
Диагноз. В случаях, когда вместе с дифтерийным крупом развивается установленная бактериологически дифтерия глотки, или если после нее развиваются признаки острого ларингита, диагноз не вызывает особых затруднений. Если же дифтерия гортани развивается первично, предположить наличие дифтерийной инфекции, особенно на начальной стадии, можно лишь, если ребенок находился в контакте с дифтерийным больным или в среде, где наблюдались заболевания дифтерией и имеются бациллоносители дифтерийной палочки.
Дифтерию гортани дифференцируют с псевдокрупом, гриппозным ларинго-бронхитом и другими острыми инфекционными заболеваниями гортани (см. далее). Дифтерию гортани дифференцируют также с гортанным стридором, ларингоспазмом, инородным телом гортани, заглоточным абсцессом, аллергическим отеком и папилломатозом гортани и др.
Конец ознакомительного фрагмента.
Текст предоставлен ООО «ЛитРес».
Прочитайте эту книгу целиком, купив полную легальную версию на ЛитРес.
Безопасно оплатить книгу можно банковской картой Visa, MasterCard, Maestro, со счета мобильного телефона, с платежного терминала, в салоне МТС или Связной, через PayPal, WebMoney, Яндекс.Деньги, QIWI Кошелек, бонусными картами или другим удобным Вам способом.
Примечания
1
Назван по имени открывшего этот центр выдающегося французского антрополога и анатома Paul Broca (1824–1880).
2
Открыт выдающимся немецким психиатром Karl Wernike (1848–1905).
3
Galenus Claudius (131–211) – выдающийся римский врач, физиолог и анатом, труды которого оказали большое влияние на развитие медицины в Средние века.
4
Miiller Johannes (1801–1858) – выдающийся немецкий естествоиспытатель, автор фундаментальных трудов в области анатомии, физиологии и эмбриологии.
5
Ермолаев В. Г. (1899–1972) – крупный русский оториноларинголог, специализировавшийся в области фониатрии.
6
Описаны итальянским врачом, физиологом и анатомом S. Santorio (1561–1636).
7
Этот раздел будет освещен в отдельной главе.
8
Подробные сведения о препаратах можно получить в фармакологических справочниках, в частности в «Справочнике фармакологических препаратов в России» и «Энциклопедии лекарств» (Регистр лекарственных средств России; ежегодный сборник).
9
В середине XX в. летальность при стафилококковом подскладочном ларингите, осложненном пневмонией, достигала 50 %.
10
Ложный круп – это особая форма острого подскладочного ларингита, характеризующаяся периодически наступающими и более или менее быстро проходящими признаками острого стеноза гортани; встречается преимущественно у детей в возрасте 2–7 лет.
11
Коллапс (лат. collapsus – ослабленный, упавший) – острая сосудистая недостаточность, характеризующаяся резким снижением АД вследствие падения сосудистого тонуса, уменьшения сердечного выброса или острого уменьшения объема циркулирующей крови. Коллапс сопровождается нарушением перфузии и гипоксией всех органов и тканей, снижением обмена веществ, угнетением жизненных функций организма.
12
Хечинашвили С. Н. – выдающийся советский и грузинский оториноларинголог, труды которого составили основу советской и грузинской оториноларингологии.
13
Дайняк Л. Б. (1924) – видный советский оториноларинголог, являлась заместителем директора МНИИ уха, горла и носа по научной работе. Занималась проблемой аллергологии и заболеваний гортани, а также другими актуальными вопросами клинической оториноларингологии.
14


