
Полная версия
Лечебная физкультура и кинезиотерапия в системе нейрореабилитации
– при гемипарезе – коррекция неглекта;
– адаптация к вертикальному положению тела, восстановление контроля за равновесием;
– восстановление статического и динамического стереотипа;
– восстановление и формирование компонентов двигательных актов;
– восстановление и формирование целостных двигательных актов и обучение их применению для самообслуживания;
– снижение спастичности;
– повышение толерантности к физическим нагрузкам;
– отработка устойчивости вертикальной позы и совершенствование ходьбы;
– отработка сложнокоординированных движений, ловкости, быстроты;
– профилактика травматизма и падений.
Индивидуальные занятия назначаются пациентам с выраженными двигательными нарушениями. Место проведения занятий – зал ЛФК. Занятия в палате назначаются только при отсутствии технической возможности перемещения пациента к залу ЛФК. Индивидуальные занятия имеют четко выраженную коррекционную направленность: в ходе занятия используется комплекс лечебной гимнастики, направленный на устранение развившихся двигательных нарушений. При необходимости инструктор ассистирует выполнение пациентом двигательных действий паретичными конечностями. Дозируя нагрузку в ходе занятия необходимо учитывать наличие астении у данной категории пациентов: при необходимости снижать темп, амплитуду и количество повторений в упражнениях, увеличивать паузы отдыха.
Занятия в группе могут быть назначены пациенту без выраженных двигательных нарушений уже на первой неделе пребывания в санатории после 1 – 3 индивидуальных занятий при условии достаточного уровня толерантности к физической нагрузке. Предпочтительно формирование группы по характеру, степени выраженности и локализации двигательного дефекта.
Общие принципы лечебной физкультуры при заболеваниях нервной системы
К основным принципам применения методов ЛФК в отношении пациентов неврологического профиля относятся:
– индивидуальный (персонифицированный) подход к каждому пациенту;
– междисциплинарность при построении реабилитационных программ;
– всеобъемлющий детализирующий топический диагноз;
– уточнение характера двигательных расстройств (объем активных и пассивных движений, сила и тонус мышц, мануальное мышечное тестирование, электронейромиография (ЭНМГ), стабилометрия и др.) и функциональное тестирование;
– определение объема суточной двигательной активности и оценка особенностей двигательного режима;
– тщательное нейропсихологическое обследование;
– мониторное наблюдение за состоянием сердечно-сосудистой системы (электрокардиография (ЭКГ), контроль артериального давления (АД), частоты сердечных сокращений (ЧСС)), цель которого – адекватно оценить состояние пациента, а также динамично управлять процессом реабилитации;
– непрерывность и преемственность на всех этапах «амбулаторий – стационар – центр реабилитации – санаторий»;
– максимально раннее, активное и интенсивное проведение мероприятий по медицинской реабилитации;
– социально-бытовая и профессиональная направленность;
– объективизация, динамический контроль, оценка эффективности мероприятий по медицинской реабилитации.
К основным принципам формирования индивидуальных программ физических тренировок относятся:
1) выбор методов и методик тренирующих воздействий осуществляет врач по ЛФК с учетом двигательного режима и основных клинико-патогенетических механизмов развития заболевания;
2) непосредственно занятия с пациентом проводит инструктор по ЛФК с учетом методических указаний врача по ЛФК;
3) инструктор по ЛФК контролирует доступные показатели переносимости физической нагрузки с занесение в индивидуальный план медицинской реабилитации пациента.
В зависимости от имеющегося у пациента неврологического синдрома методики проведения индивидуальных занятий будут иметь свои особенности.
Гемипарез: методика проведения занятий во многом схожа с методикой ЛФК при остром нарушении мозгового кровообращения (ОНМК). Все комплексы лечебной гимнастики ориентированы на выработку компонентов двигательных актов, используемых при самообслуживании, в бытовой и профессиональной деятельности. Особое внимание уделяется контролю баланса и вертикальной позы. При выраженной спастике в начальной части занятий рекомендуется применять мобилизующие, растягивающие упражнения в сочетании с точечным массажем и приемами миофасциального рилизинга.
Неглект: зачастую сопутствует гемипарезу. Особое внимание уделяется пораженной стороне тела, в комплексах применяются приемы сенсорной активации, проприоцептивного облегчения для пораженной стороны. Занятия проводить перед зеркалом.
Парапарез: обязателен контроль состояния связочно-суставного аппарата нижних конечностей. Необходимо своевременно применять ортезирование для предупреждения гипермобильности. Для профилактики падений рекомендуется использование дополнительной опоры. В комплексах лечебной гимнастики акцент делается на работу мышц нижней части спины и брюшного пресса, ягодиц, квадрицепсов и передней группы мышц голени.
Тетрапарез: наиболее тяжелая категория пациентов. В отношении нижних конечностей методика аналогична методике при парапарезе, включаются дополнительные упражнения для разгибателей туловища (преодоление флексорной позы, активация дыхательной мускулатуры), контроля баланса стоя, укрепления разгибателей рук, восстановления мелкой моторики кистей. Пролонгированное использование дополнительной опоры при ходьбе (профилактика падений). Обязательно используются упражнения, направленные на улучшение координации, формирование комплексных двигательных актов.
Гемианопсия: занятия рекомендуется проводить перед зеркалом для осуществления визуального контроля за движениями. Применяются приемы сенсорной активации пораженной стороны.
Эпилептический синдром: все занятия проводятся в щадящем режиме, с осторожностью применяется дыхательная гимнастика (не допускать гипервентиляции) Исключаются упражнения, могущие причинить боль (мобилизующие упражнения при разработке контрактур и т.п.). Обстановка тихая, спокойная, не допускать на занятии резких звуков, яркого света, резких запахов. Персонал должен быть проинструктирован по оказанию первой помощи при эпилептическом приступе.
Снижение слуха: при выраженном снижении слуха занятия проводятся индивидуально. Движения демонстрируются либо самим инструктором, либо сначала выполняются пассивно здоровой конечностью, а затем повторяются пациентом.
Афазия и выраженные когнитивные нарушения: вне зависимости от характера и степени двигательных нарушений назначаются исключительно индивидуальные занятия.
Апраксия: постоянно проводится стимуляция спонтанной активности. Даются задания возрастающей степени сложности в виде последовательности двигательных действий. Применяются объектно-ориентированные упражнения (достать, дотянуться до мяча, подобрать с пола предмет и т.д.).
В задачи врача лечебной физкультуры при определении индивидуальной программы лечения будут входить:
1. Изучение медицинской документации пациента. Сбор анамнеза и жалоб. Уточнение наличия и характера двигательного дефекта и/или речевых нарушений, при планируемом оперативном лечении (например, в нейрохирургической практике, до операции и в послеоперационном периоде); оценка динамики восстановления вышеперечисленных функций на предыдущих этапах.
2. Объективный осмотр. Кожные покровы: выявить и описать наличие и характер дефектов. Мышечная система: визуальная оценка наличия видимых гипотрофий мышц; мануальное мышечное тестирование (оценка мышечной силы по 6-балльной шкале Ловетта); оценка спастичности контрольных групп мышц по шкале Ashworth (Ашворта)). Костно-суставная система: визуальная оценка видимых деформаций и оценка объема движений в суставах. Оценка способности к поддержанию равновесия. Оценка способности к выполнению сложных двигательных актов. Оценка динамики уровня бытовой активности (шкала Бартела).
3. Заключение. Отражение результатов объективного осмотра.
4. Рекомендации. Назначение процедур по физической реабилитации и режима ЛФК с учетом показаний, противопоказаний и ограничений к физической нагрузке (обозначение реабилитационного прогноза на санаторно-курортный этап медицинской реабилитации – по результатам обсуждения в рамках мультидисциплинарной бригады). Рекомендации по ортезированию, использованию вспомогательных приспособлений на санаторно-курортном этапе. Показания к ортезированию: нестабильность коленного сустава, рекурвация коленных суставов более 5°, формирующаяся вальгусная либо (редко) варусная деформация коленного сустава; гипертонус икроножной мышцы, сопровождающийся риском повреждения голеностопного сустава при ходьбе (отсутствие контроля стопы); снижение силы дельтовидной мышцы менее 3 баллов; стойкая флексорная или экстензорная установка кисти при отсутствии либо выраженном дефиците движений. Противопоказания: стойкие контрактуры без хирургического лечения; трофические язвы и другие повреждения кожных покровов в зоне контакта с ортезом. Материал, конфигурация и режим ношения ортезов подбираются индивидуально. Возможно также функциональное ортезирование для обеспечения возможности самостоятельного передвижения.
Основными задачами занятий ЛФК являются:
– активизация метаболизма;
– повышение выносливости (адаптация к нагрузкам);
– уменьшение спастичности;
– восстановление компонентов двигательных навыков в облегченных условиях;
– восстановление комплексных двигательных навыков;
– этапное восстановление вертикальной позы;
– восстановление контроля за статическим и динамическим равновесием;
– восстановление ходьбы;
– адаптация к вспомогательным приспособлениям;
– профилактика падений и травматизма.
Индивидуальные занятия назначаются всем пациентам с двигательными нарушениями. Место проведения занятий – зал ЛФК. Занятия в палате назначаются только при отсутствии возможности перемещения пациента в зал. Индивидуальные занятия имеют четко выраженную коррекционную направленность: в ходе занятия используется комплекс лечебной гимнастики, направленный на устранение развившихся двигательных нарушений. При необходимости инструктор ассистирует выполнение пациентом двигательных действий паретичными конечностями (пассивное выполнение упражнений, выполнение в облегченных условиях – с помощью или упражнения с сопротивлением). В зависимости от имеющегося у пациента неврологического синдрома методики проведения индивидуальных занятий будут иметь свои особенности.
Виды физических упражнений и средства лечебной физкультуры в нейрореабилитации
В реабилитации неврологических пациентов занятия ЛФК проводятся с целью решения двух основных групп задач:
1) общетонизирующее воздействие на организм, тренировка сердечно-сосудистой системы; для этого назначаются дыхательные упражнения, неспецифическая общеукрепляющая гимнастика для крупных мышечных групп, тренировка ортостатической функции;
2) воздействие на двигательный дефект проводится с учетом характера основного заболевания, типа двигательных нарушений (спастический или вялый парез либо паралич, атаксия, гиперкинезы и т. д.), степени выраженности и распространенности этих нарушений, периода болезни, наличия или отсутствия вторичных изменений или осложнений (контрактуры, пролежни, синкинезии), сопутствующая патология.
Конкретными точками приложения физических упражнений являются объем движений в суставе, мышечная сила, тонус мышцы, координация, а также сложные двигательные навыки.
Среди комплексов ЛФК в процессе реабилитации пациентов неврологического профиля применяют в основном физические упражнения трех видов (гимнастические, спортивно-прикладные и игры), а также постуральные упражнения (лечение положением).
Гимнастическими называют упражнения, характеризующиеся искусственным сочетанием движений и выполняемые из определенных исходных положений, с точно предусмотренными направлениями, амплитудой и скоростью движений. Эти упражнения позволяют довольно точно дозировать нагрузку на различные сегменты тела, они в свою очередь развивают мышечную силу, подвижность в суставах, координацию движений. Гимнастические упражнения характеризуются по следующим признакам:
– анатомическому (упражнения для мышц конечностей, брюшного пресса, спины, шеи и т. д.);
– методической направленности (для увеличения мышечной силы, для улучшения подвижности в суставах, для тренировки равновесия, координации, для улучшения функции дыхания, тренировки сердечно-сосудистой системы);
– характеру активности (активные упражнения, выполняемые самим больным, требующие волевого усилия и напряжения мышц; пассивные, выполняемые инструктором, либо с помощью здоровых конечностей самого больного, но без волевого усилия и мышечного напряжения пораженной области; активно-пассивно выполняемые упражнения; идеомоторные – мысленно выполняемые упражнения);
– характеру работы мышц (статическая, динамическая). Статическая работа с изометрическим сокращением мышц (то есть без укорочения мышечного волокна) проводится при усилии, направленном на сжимание, удержание тяжести, попытке столкнуть с места тяжелый предмет и сопровождается повышением не только систолического, но и диастолического артериального давления, некоторым учащением пульса. Динамическая работа проводится при изотоническом мышечном сокращении (то есть с уменьшением длины сокращающихся мышечных волокон).
Спортивно-прикладные упражнения представляют собой естественные двигательные действия или их элементы (например, целостные бытовые и трудовые действия, бег, плавание), способствующие восстановлению сложных двигательных навыков, а также оказывают мощное общетонизирующее воздействие. В отличие от занятий спортом, исключаются максимальные нагрузки. Игры, как средство ЛФК, направлены на совершенствование двигательных навыков в меняющихся условиях, на улучшение функций различных анализаторов, обладают мощным общетонизирующим и эмоциональным воздействием. Лечение положением осуществляется путем придания конечности либо туловищу специальных коррегирующих поз. Обычно лечение положением направлено на предупреждение или устранение контрактур в суставах либо патологических синкинезий.
Основными формами ЛФК являются групповая и индивидуальная гимнастика. Индивидуальная гимнастика назначается больным с выраженными двигательными расстройствами, а также когда посещение групповых занятий затруднено (рис. 1).

Рисунок 1. Индивидуальное занятие лечебной гимнастики.
Индивидуальная гимнастика направлена на обучение произвольному движению и дозированному напряжению и расслаблению мышц, нормализации координации и равновесия, снижение повышенного мышечного тонуса и устранение патологических синкинезий, предупреждение и ликвидация контрактур, увеличение амплитуды движений и мышечной силы, выработку компенсаторных навыков. Длительность индивидуальных занятий ЛФК обычно в среднем составляет 15—30 мин.
Групповая лечебная гимнастика назначается больным с более легкими двигательными нарушениями, для которых основными задачами становится расширение режима двигательной активности, тренировка сердечно-сосудистой и дыхательной систем, улучшение общей и церебральной гемодинамики, тренировка вестибулярного аппарата (рис. 2).
Пациенты объединяются в группы по принципу общности типа заболевания, характера и выраженности двигательных нарушений. Длительность групповых занятий составляет в среднем около 30—45 мин. Каждое занятие ЛФК состоит из вводной, основной и заключительной частей. Вводная часть (10—20% времени занятия) предусматривает подготовку организма к предстоящей в основной части занятия нагрузке и включает обычно ходьбу, дыхательные упражнения, элементарные упражнения для туловища, верхних и нижних конечностей. Основная часть (60—80% времени) направлена на решение задач, определенных для данной группы больных (восстановление конкретных двигательных функций, формирование компенсаций, общетренирующее воздействие). Используются общеразвивающие и специальные упражнения, упражнения на снарядах, прикладные упражнения и игры. Заключительная часть (10—20% времени) имеет целью снизить физиологическую нагрузку, нормализовать функцию сердечно-сосудистой и дыхательной систем. Для этого используют дыхательные упражнения, упражнения на расслабление, ходьбу, упражнения для туловища и конечностей с незначительной нагрузкой.

Рисунок 2. Групповое занятие кинезиотерапии.
К методам активной ЛФК относятся: лечебная гимнастика (общеукрепляющая, дыхательная, рефлекторная, корригирующая, гидрокинезиотерапия, психомышечная), эрготерапия и ADL-тренинг (Activities of daily living – повседневная жизненная активность), лечебная ходьба, занятия ЛФК с использованием компьютерных технологий и биологической обратной связи, механотерапия в активном режиме, специализированные программы (Bobath, Woitta, Neurac и др.).
К методам пассивной ЛФК относятся: массаж лечебный (рефлекторный, сегментарный, механический) и массаж классический (вибрационный, пневмомассаж, гидромассаж), лечение положением, механотерапия в пассивном режиме (в том числе с использованием робототехники), техники мануальной терапии – вертебротерапия, суставные манипуляции, мышечно-фасциальные манипуляции, кинезиотейпирование, экстензиотерапия (в том числе вытяжение и декомпрессия позвоночника).
Особенно перспективным направлением в современной концепции нейрореабилитации является комбинированное применение методов ЛФК.
С целью повышения физиологической нагрузки либо достижения более точного локального воздействия в практике ЛФК широко используются разнообразные технические средства, к числу которых относятся:
– снаряды, предметы и простейшие устройства (гимнастическая стенка, скамейки, мячи, палки, обручи, цилиндры, подвесные конструкции);
– тренажеры – учебно-тренировочные устройства для развития двигательных навыков, восстановления и совершенствования функций опорно-двигательного аппарата.

Рисунок 3. Кинезиотерапия с применением механотерапии.
Механотерапия – это современный метод терапии, основанный на вовлечении в пассивные или активные движения различных мышечных групп. Механотерапия, как правило предполагает использование циклических тренажеров типа велоэргометра (рис. 3) или роботизированных комплексов (рис. 4). Механотерапия пациентам назначается, исходя из функциональных возможностей пациента. Противопоказаниями к занятиям механотерапией являются: общие противопоказания к ЛФК, дефекты кожи или гнойная инфекция в местах контакта с частями тренажера, контрактуры суставов, ложные суставы и повреждения связок, костей, деформации скелета, мешающие правильному позиционированию сегмента конечности или туловища и выполнению упражнений на конкретном тренажере. Слабость кистей или стоп, делающая невозможным захват рукояток (или педалей) тренажера, не является противопоказанием к использованию тренажера, но требует применения дополнительной фиксации.
На практике широко применяется механотерапия с использованием циклических пассивно-активных тренажеров типа велоэргометра. Тренажеры, используемые для данной процедуры, должны иметь надежные крепления для конечностей. В пассивном режиме скорость вращения каретки должна плавно регулироваться в пределах от 1 до 60 оборотов в минуту, а в активном режиме – иметь плавную регулировку нагрузки. Тренажер должен иметь реверс. Основные задачи занятий:
– улучшение подвижности суставов конечностей;
– повышение мышечной силы;
– нормализация деятельности систем организма;
– повышение толерантности к физическим нагрузкам.
Кроме того, в реабилитационном процессе могут применяться:
– занятия на тредмилле; при этом более предпочтителен тредмилл, оснащенный стабилометрическими сенсорами и интерактивной системой моделирования препятствий;
– занятия на стабилометрических тренажерах (стендеры-вертикализаторы);
– занятия на эллиптическом тренажере;
– тренировка в динамическом параподиуме или стендере-вертикализаторе для больных с параплегией;
– различные типы силовых тренажеров (блочных, пневматических и др.) для отдельных групп мышц.
В настоящее время в клинической практике применяют различные варианты тренажеров – блоковые, маятниковые, изокинетические и другие.
Блоковые тренажеры встречаются наиболее часто. Основное их предназначение – предотвращение развития контрактур в крупных суставах (коленный, тазобедренный и др.) после переломов и других травматических повреждений, требующих длительного лечения. Подобные устройства представляют собой систему блоков, позволяющих пациенту тренировать определенные группы мышц, осуществляя движения в суставах заданной амплитуды. Как правило, подобная процедура имеет высокую эффективность и безопасна для больных.
Маятниковые тренажеры используются для тех же целей – предупреждение развития контрактур и увеличение амплитуды возможных движений в суставах. Положительное воздействие осуществляется за счет инерционного воздействия, создаваемого за счет первоначальной активной фазы движения, позволяющей запустить маятниковую систему. Продолжительность подобного физиолечения должна составлять 15—25 минут в зависимости от состояния пациента.
Изокинетические устройства применяют для воздействия на большие группы мышц и используют преимущественно у спортсменов после тяжелых травм. Подобные приборы основаны на сопротивлении тренажера активному движению руками или ногами, что позволяет тренировать опорно-двигательную систему без совершения амплитудных движений.
Помимо указанных устройств, существуют и другие методы механотерапии. Имеющиеся тренажеры могут быть или механическими, или роботизированными системами, управление которыми осуществляется через компьютерный интерфейс.
Использование любых технических устройств для лечения заболеваний всегда влечет за собой определенные риски для пациента. Для их устранения в процессе проведения механотерапии следует придерживаться следующих правил: выбор любого тренажера всегда осуществляет только лечащий врач, так как различные устройства имеют свои собственные показания и противопоказания, о которых пациент может быть не информирован. При выставлении амплитуды движений тренажера или уровня сопротивления движениям больного, следует также использовать выбранные доктором настройки. Ни в коем случае не стоит самостоятельно менять установки на физиотерапевтических аппаратах. В противном случае возможно получение травм и ухудшение состояния пациента. Любые упражнения должны выполняться под присмотром медицинского работника, особенно при первых занятиях на тренажерах. При появлении любых неприятных ощущений, лечебный сеанс должен быть остановлен.
Аппараты для механотерапии с высокой скоростью вращения способствуют целому ряду позитивных эффектов, в том числе улучшают качество и эргономику ходьбы, мелкой моторики, повышают баланс равновесия и постуральную устойчивость.
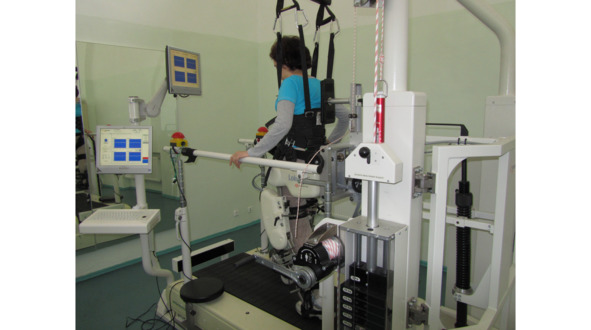
Рисунок 4. Кинезиотерапия с применением роботизированной техники.
Коррекция нарушений двигательной функции при помощи биологической обратной связи
Биологическая обратная связь (БОС), или biofeedback является нефармакологическим методом лечения с использованием специальной аппаратуры для регистрации и усиления «обратного возврата» пациенту физиологической информации. Основной задачей метода является обучение саморегуляции. Обратная связь облегчает процесс обучения физиологическому контролю. Оборудование делает доступной для пациента информацию, в обычных условиях им не воспринимаемую.
Для тренировки способности к саморегуляции и повышения лабильности регуляторных механизмов используется зрительные, слуховые, тактильные и другие сигналы-стимулы.
Занятия с применением БОС не показаны пациентам, не способным к пониманию инструкций и их выполнению. Данные занятия требуют от пациента активного и сознательного участия в лечебном процессе, поэтому их эффективность будут напрямую зависеть от мотивации пациента, его личностных особенностей.
Основными физиологическими параметрами, используемыми для тренировки при помощи БОС являются показатели электрической активности мышц, стабилограммы, гониограммы.
Задачами использования БОС на основе биомеханических параметров могут являться: увеличение амплитуды движения в суставах; восстановление управления движениями в суставах; увеличение мышечной силы при вялых парезах. Для успешного применения БОС по показателям электромиографии и гониометрии необходимо восстановление мышц в тренируемом регионе до 2 – 2,5 баллов, восстановление глубокой чувствительности.









