
Полная версия
Внутренние болезни. Том 1
Липиды – это разнообразные вещества, жизненно необходимые для организма человека. Однако нарушение липидного обмена сопряжено с повышенным риском развития атеросклероза. Важная роль дислипидемии в генезе атеросклероза была впервые продемонстрирована в классических экспериментальных исследованиях Н. Н. Аничкова и С. С. Халатова (1912). В последующем значение дислипидемии как фактора риска атеросклероза многократно подтверждалось в исследованиях клинического характера и было изучено детально.
Основными липидами плазмы крови человека являются ТГ, фосфолипиды и ХС. ТГ – это сложные эфиры трехатомного спирта глицерина и высших жирных кислот. ТГ служат главным источником энергии для работающих мышц. Время полужизни ТГ в плазме относительно невелико, они быстро гидролизуются и захватываются различными тканями (главным образом, жировой тканью). После приема жирной пищи уровень ТГ в плазме заметно повышается и остается высоким в течение нескольких часов. ХС относится к группе стероидов. Неэстерифицированный (свободный) ХС является структурным компонентом клеточных мембран и участвует в обеспечении их избирательной проницаемости. В организме человека ХС необходим для синтеза желчных кислот, стероидных и половых гормонов. ХС синтезируется в печени из ацилкоэнзима А. Ключевым ферментом синтеза ХС является 3-гидрокси-3-метилглютарил-коэнзим А-редуктаза (ГМГ-КоА-редуктаза). Основным источником экзогенного ХС являются пищевые продукты животного происхождения, однако его поступление в организм извне не является обязательным, так как количества эндогенного, синтезируемого в печени ХС вполне достаточно для полного обеспечения потребности организма. При избытке свободного ХС в клетках печени активируется фермент ацилхолестерин-ацетилтрансфераза, который катализирует образование эфиров ХС, т. е. его метаболически инертной формы, в виде которой создается депо ХС. Фосфолипиды представляют собой сложные эфиры глицерина или сфингозина, содержащие жирные кислоты и фосфорную кислоту. Фосфолипиды вместе с ХС входят в состав клеточных мембран, образуя их структурную основу – фосфолипидный бислой.
В связи с тем что липиды плазмы крови являются гидрофобными соединениями и не растворяются в водных средах, они транспортируются в виде особых сферических частиц – липопротеидов. Ядро такой частицы состоит из эфиров ХС и ТГ, оболочка – из свободного ХС, фосфолипидов и белков – аполипопротеинов. Аполипопротеины обладают сродством к различным рецепторам и ферментативной активностью. Липопротеиды плазмы крови различаются по размеру, плотности, белковому составу и электрофоретической активности. Выделяют пять классов липопротеидов: хиломикроны (ХМ), липопротеиды очень низкой плотности (ЛПОНП), липопротеиды промежуточной плотности (ЛППП), липопротеиды низкой плотности (ЛПНП), липопротеиды высокой плотности (ЛПВП) (табл. 1.1).
Таблица 1.1
Основные характеристики липопротеидов плазмы крови
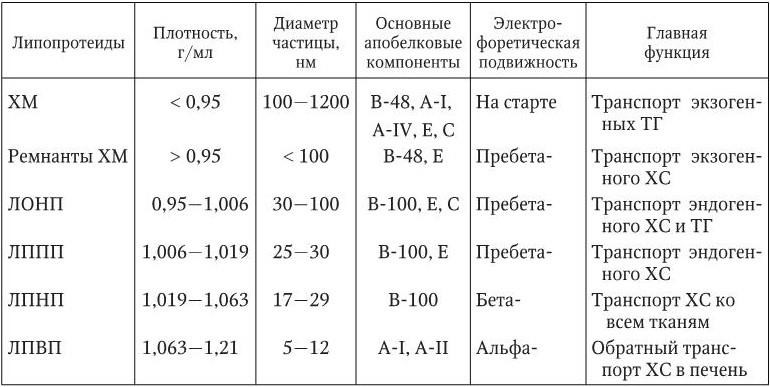
ХМ – самые крупные частицы, содержат преимущественно ТГ. Основная функция ХМ – перенос ТГ из кишечника, где происходит их всасывание, в кровь и затем к месту использования в качестве источника энергии. В периферических капиллярах большая часть ТГ, содержащихся в ХМ, расщепляется под воздействием липопротеидлипазы до жирных кислот и глицерина. Жирные кислоты утилизируются миоцитами или, подвергшись реэстерификации, откладываются в жировой ткани в виде ТГ. Остаточные, или ремнантные, частицы ХМ, содержащие ХС, поступают в печень, где полностью разрушаются. Атерогенность ХМ не доказана, однако ремнанты ХМ являются атерогенными. ЛПОНП по сравнению с ХМ имеют меньшие размеры, содержат меньше ТГ, но больше ХС, фосфолипидов и белка. ЛПОНП образуются главным образом в печени и служат для переноса эндогенных ТГ из печени в мышцы. После гидролиза ТГ, содержащихся в ЛПОНП, они, как и ХМ, преобразуются в ремнантные частицы (или ЛППП), которые затем переносятся в печень. ЛППП являются атерогенными и могут поглощаться макрофагами. В отличие от ремнантов ХМ, ЛППП в печени не утилизируются, а под влиянием печеночной липопротеидлипазы трансформируются в ЛПНП, которые содержат максимальное количество ХС и характеризуются наибольшей атерогенностью.
Каждая частица ЛПНП содержит одну макромолекулу аполипопротеина В-100, которым опосредуется связывание ЛПНП со специфическим рецептором. После связывания с рецептором частица ЛПНП захватывается печеночной клеткой, где происходит ее лизосомное разрушение. Количество рецепторов ЛПНП, расположенных на одной клетке, варьирует от 15 до 70 тыс. Образование рецепторов ЛПНП регулируется с помощью механизма, чувствительного к содержанию внутриклеточного ХС, по принципу обратной связи. Поэтому при избыточном поступлении в организм пищевого ХС, который захватывается клетками печени из ремнантов ХМ и включается во внутриклеточный пул свободного ХС, количество рецепторов ЛПНП уменьшается. Вследствие этого происходит накопление ХС ЛПНП в плазме крови. Недостаточное количество рецепторов ЛПНП может быть обусловлено и генетическим дефектом, что является причиной семейной (наследственной) гиперхолестеринемии.
ЛПВП синтезируются в печени и кишечнике. Эти частицы захватывают ХС в клетках организма и переносят его в печень, обеспечивая так называемый «обратный транспорт холестерина». Обладая собственным антиоксидантным действием, ЛПВП препятствуют окислению ЛПНП. Кроме того, ЛПВП способны стимулировать продукцию эндотелием простациклина – соединения, обладающего сосудорасширяющим и антиагрегационным эффектами. Таким образом, ЛПВП препятствуют развитию атеросклероза.
Помимо пяти основных классов липопротеидов выделяют еще липопротеид (а). Частицы липопротеида (а) по липидному составу идентичны ЛПНП, но дополнительно содержат аполипопротеин (а) – полиморфный белок, по структуре близкий к плазминогену. Изолированные частицы липопротеида (а) способны к спонтанной агрегации, увеличение их содержания в плазме крови ассоциируется с повышенным риском коронарного тромбоза.
Концентрацию общего ХС, ХС ЛПВП и ТГ в плазме (сыворотке) крови определяют химическими или ферментативными методами. Для определения концентрации ХС ЛПОНП и ЛПНП применяется расчетный метод. Наиболее важный для выбора лечебной тактики параметр – уровень ХС ЛПНП – рассчитывается по формуле W. T. Friedwald [и др.]:
ХС ЛПНП = Общий ХС – ХС ЛПВП – ТГ: 5 (в мг/дл)или
ХС ЛПНП = Общий ХС – ХС ЛПВП – ТГ: 2,2 (в ммоль/л)Формула применима при уровне ТГ, не превышающем 4,5 ммоль/л.
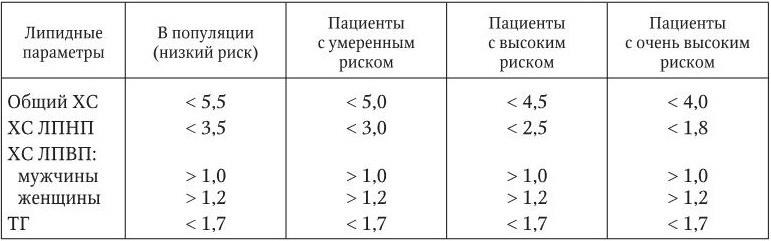
Оптимальные значения липидных параметров плазмы крови в зависимости от категории риска приведены в табл. 1.2.
Таблица 1.2
Оптимальные значения липидных параметров плазмы крови в зависимости от категории риска (ммоль/л)
При определении риска развития атеросклероза целесообразно оценивать соотношение липопротеидов, обладающих атерогенными и антиатерогенными свойствами. Для этого применяется предложенный А. Н. Климовым специальный показатель – коэффициент атерогенности, который рассчитывается по следующей формуле:
КА = (Общий ХС – ХС ЛПВП): ХС ЛПВПНормальными принято считать значения коэффициента атерогенности, не превышающие 4,0.
В 1965 г. Фредриксоном была предложена классификация гиперлипидемий, которая в 1970 г. была утверждена ВОЗ в качестве международной. Данная классификация предусматривает выделение 6 типов гиперлипидемий (табл. 1.3). В повседневной практике встречаются преимущественно гиперлипидемии IIa, IIb и IV типов.
Таблица 1.3
Классификация гиперлипидемий
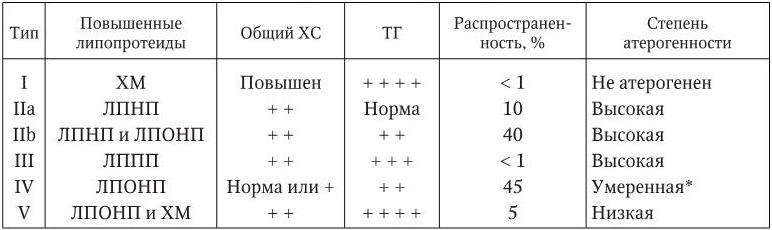
*IV тип является атерогенным, если ему сопутствует низкая концентрация ХС ЛПВП, а также другие метаболические нарушения: гипергликемия, инсулинорезистентность, нарушение толерантности к глюкозе.
При избытке липопротеидов в плазме крови происходит их захват макрофагами. Этот процесс также регулируется по принципу обратной связи: при достижении определенной концентрации липопротеидов в цитоплазме макрофага их поступление в клетку прекращается. Механизм, регулирующий захват липопротеидов макрофагами, нарушается при поступлении в клетки модифицированных (преимущественно окисленных) липопротеидов. Вследствие этого происходит перегрузка макрофагов липопротеидами и их превращение в пенистые клетки, скопления которых образуют в субэндотелиальном пространстве липидные полосы. После разрушения пенистых клеток их содержимое – главным образом, ХС и его эфиры – попадает во внеклеточное пространство и формируют липидное ядро атеросклеротической бляшки.
Медленный рост атеросклеротических бляшек, происходящий в течение ряда лет, может привести к выраженному стенозу пораженного сосуда и развитию хронической ишемии участка ткани в бассейне его кровоснабжения. Различают стабильное и неустойчивое состояние атеросклеротической бляшки. Стабильная атеросклеротическая бляшка имеет плотное липидное ядро и относительно прочную покрышку. Неустойчивое состояние атеросклеротической бляшки развивается в результате истончения, растрескивания или изъязвления покрышки в связи с увеличением ее напряжения из-за быстрого роста липидного ядра и прогрессированием воспалительного процесса. Важную роль в уменьшении механической прочности покрышки атеросклеротической бляшки играют Т-лимфоциты, которые продуцируют гамма-интерферон, подавляющий синтез коллагена, а также макрофаги и тучные клетки, которые вырабатывают протеазы, разрушающие соединительнотканный матрикс капсулы. При воздействии внешних физических факторов (усиление пульсовой волны в связи с повышением АД или тахикардией, резкая вазодилатация или вазоспазм) целостность покрышки может нарушиться. При контакте протекающей по сосуду крови с содержимым атеросклеротической бляшки запускается каскад коагуляционных реакций, в результате которого на поверхности или внутри поврежденной бляшки образуется тромб, полностью или частично перекрывающий просвет сосуда. Окклюзия или резкое сужение просвета сосуда вызывает острую ишемию органа (ткани) в бассейне его кровоснабжения с соответствующей клинической симптоматикой.
Ранимая или незрелая атеросклеротическая бляшка отличается тонкой соединительнотканной капсулой и жидким липидным ядром. Незрелые атеросклеротические бляшки обычно не вызывают гемодинамически значимого сужения сосуда. Между тем они представляют собой более опасные образования, чем стабильные бляшки, так как фиброзная покрышка таких бляшек менее устойчива к воздействию гемодинамических факторов и протеаз. Нарушение целостности покрышки незрелой атеросклеротической бляшки может привести к образованию окклюзирующего тромба и острой ишемии органа без предшествующих признаков хронической ишемии – например, к развитию ИМ без предшествующей стенокардии. При образовании неокклюзирующего тромба в зоне повреждения незрелой атеросклеротической бляшки ишемия может усилиться за счет констрикторной реакции не утративших способности к сокращению гладких мышц сосудистой стенки в ответ на воздействие выделяемых тромбоцитами вазоактивных соединений.
Морфология. Атеросклеротическое поражение сосудистой стенки разделяется на шесть стадий (типов). Тип I характеризуется скоплением макрофагов и пенистых клеток под эндотелием в местах, подвергающихся наиболее интенсивному механическому воздействию (разветвления и резкие изгибы артерий). Отложения пенистых клеток и нагруженных липидами гладкомышечных клеток образуют липидные полоски, которые являются признаком поражения типа II. Поражение типа III характеризуется наличием не только внутриклеточного, но и экстрацеллюлярного отложения липидов, а также нарушением целостности интимы. По мере роста внеклеточные скопления липидов сливаются в липидное ядро атеросклеротической бляшки, образование которого расценивается как поражение типа IV. Для поражения типа V характерно образование толстого слоя фиброзной соединительной ткани, формирующего покрышку атеросклеротической бляшки. От кровотока покрышку отделяет слой эндотелиальных клеток. Признаками поражения типа VI являются трещины покрышки атеросклеротической бляшки, гематомы и внутренние тромбы.
Незрелые атеросклеротические бляшки обычно занимают менее половины окружности пораженной артерии и незначительно суживают ее просвет. В связи с большим содержанием липидов и наличием относительно тонкой соединительнотканной капсулы такие бляшки имеют желтый цвет. Зрелые атеросклеротические бляшки обычно расположены концентрически и вызывают гемодинамически значимое сужение сосуда. Бляшки такого типа имеют белый цвет, так как сквозь их фиброзную капсулу (более толстую, чем у незрелых бляшек) не просвечивает липидное ядро. Характерной чертой зрелых атеросклеротических бляшек является выраженная гипертрофия гладкомышечных клеток.
Клиническая картина. Клинические проявления атеросклероза определяются локализацией, темпом прогрессирования и выраженностью морфологических изменений. Наиболее часто атеросклероз развивается в коронарных, мозговых, почечных артериях, артериях нижних конечностей и аорте. До тех пор пока сужение сосуда не достигнет критической степени, не разовьется тромбоз, аневризма или эмболия, атеросклероз протекает бессимптомно. При медленном прогрессировании процесса и постепенном сужении пораженного сосуда начальная симптоматика атеросклероза отражает невозможность усиления кровотока при увеличении потребности ткани в кислороде. Примерами такого варианта течения атеросклероза могут служить стенокардия напряжения и перемежающаяся хромота. Медленное сужение почечных артерий проявляется вазоренальной АГ. В случае внезапной закупорки артерии вследствие тромбоза или эмболии возникает клиническая симптоматика острой ишемии (например, ИМ, инсульт). При распространенном поражении крупных артерий возможно образование аневризм. Наиболее часто вследствие атеросклероза образуются аневризмы брюшного отдела аорты.
Иногда, обычно у пациентов с семейными (наследственными) гиперлипидемиями, отмечается отложение липидов в толще кожи – ксантомы и ксантелазмы. Ксантомы представляют собой утолщения по ходу ахилловых и других сухожилий, в области пястно-фаланговых суставов. В некоторых случаях формируются туберозные ксантомы на локтях и мелкие ксантомы на коже туловища. Ксантелазмы представляют собой желтоватые узелки на веках и коже вокруг глаз. Патогномоничным признаком семейной гиперхолестеринемии является липоидная дуга роговицы – яркое образование в виде кольца или полукольца по краю роговицы.
Лабораторная и инструментальная диагностика. У значительной части больных с клиническими признаками заболевания, в основе которого лежит атеросклероз, обнаруживаются характерные изменения липидного спектра крови. Дислипидемии нередко выявляются и на доклиническом этапе течения атеросклероза. Вместе с тем нормальный липидный спектр крови не исключает диагноз атеросклероза.
Для выявления атеросклероза крупных и средних артерий применяются визуализирующие методы – главным образом рентгеноконтрастная ангиография и ультразвуковое исследование. В последние годы все чаще в клинической практике применяются усовершенствованные методы визуализации – внутрисосудистое ультразвуковое исследование, компьютерная томография, магнитно-резонансная томография. С помощью современных методов визуализации появилась возможность диагностировать начальные признаки атеросклероза, оценивать размер атером и их взаимоотношения с сосудистой стенкой, выявлять изъязвленные атеросклеротические бляшки.
Согласно требованиям национальных рекомендаций по диагностике и коррекции нарушений липидного обмена, скринингу для выявления дислипидемий подлежат все мужчины старше 35 лет и все женщины старше 45 лет. Скрининг рекомендуется проводить как при обращении к врачу независимо от повода, так и в процессе периодических профилактических осмотров. У указанных категорий пациентов рекомендуется определить концентрацию общего ХС в крови и при нормальном ее значении повторять анализ общего ХС один раз в 5 лет. Если концентрация общего ХС превышает 5 ммоль/л, необходимо получить развернутый липидный спектр: общий ХС, ТГ, ХС ЛПВП, ХС ЛПНП, определить риск осложнений по шкале SCORE, дать рекомендации по изменению образа жизни и затем, при необходимости, назначить медикаментозную терапию. У мужчин 20 – 35 лет и женщин 20 – 45 лет скрининг рекомендуется проводить при наличии сахарного диабета, отягощенной по сердечно-сосудистым заболеваниям наследственности, семейного анамнеза, предполагающего наследственную гиперлипидемию, и сочетании нескольких факторов риска. У пациентов данной категории необходимо получить полную липидограмму. У детей и подростков анализ полного липидного спектра крови считается необходимым при наличии семейного анамнеза, отягощенного по сердечно-сосудистым заболеваниям.
Обследование пациента с предполагаемой дислипидемией или заболеванием, морфологической основой которого служит атеросклероз, включает несколько этапов. Вначале необходимо определить полный липидный профиль в крови, взятой натощак (после 9 – 12 ч голодания), и рассчитать коэффициент атерогенности. Затем следует определить наличие основных клинических проявлений атеросклероза (ИБС, атеросклероз сонных артерий, облитерирующий атеросклероз сосудов нижних конечностей, аневризма брюшного отдела аорты) и/или основных факторов риска (курение, АГ, семейный анамнез раннего проявления ИБС, возраст). После этого необходимо определить категорию 10-летнего риска смерти от сердечно-сосудистых заболеваний и установить целевое значение ХС ЛПНП в соответствии с категорией риска. Перечисленные мероприятия необходимы для обоснованного выбора лечебной тактики в отношении конкретного пациента и контроля эффективности его лечения.
Диагноз. В тех случаях когда атеросклероз является морфологической основой какого-либо заболевания, имеющего отчетливые самостоятельные клинические проявления (различные клинические формы ИБС, острое нарушение мозгового кровообращения, вазоренальная АГ), этот термин при формулировке диагноза указывать не принято. Если заболевание обусловлено связанными с атеросклерозом структурными нарушениями стенки крупных артерий и клапанного аппарата, термин «атеросклероз» включается в состав диагностической формулы.
Примеры диагнозов.
1. Атеросклероз аорты. Аневризма брюшного отдела аорты.
2. Атеросклероз аорты. Расслаивающая аневризма аорты. Острая недостаточность аортального клапана.
Течение. Атеросклерозу свойственно волнообразное течение со сменой периодов обострения и ремиссии. При обострении атеросклероза отмечается образование новых атеросклеротических бляшек и их быстрый рост, повреждение бляшек с формированием внутрисосудистых тромбов и соответствующей клинической симптоматикой. В период ремиссии клинические проявления атеросклероза определяются локализацией и выраженностью сосудистой обструкции, т. е. степенью хронической ишемии органа, получающего кровоснабжение из пораженной артерии. В случаях медленного прогрессирования атеросклероз может длительное время – до формирования физиологически значимого сужения сосуда – не сопровождаться клиническими симптомами.
Прогноз и исходы. Риск развития и характер осложнений, продолжительность жизни больных и причины летальных исходов определяются видом и особенностями течения заболеваний, развивающихся на основе атеросклероза. Немаловажное значение для прогноза имеют темп прогрессирования атеросклероза и выраженность адаптационных процессов в органах и тканях, подвергающихся ишемии.
Лечение. Немедикаментозное лечение. Основой первичной и вторичной профилактики атеросклероза является изменение образа жизни. Немедикаментозные меры лечебного воздействия предусматривают диету, коррекцию массы тела, увеличение физической активности, прекращение курения.
Количество потребляемых с пищей калорий не должно превышать необходимое для поддержания идеальной для пациента массы тела. Необходимо ограничить потребление жиров животного происхождения. Количество жира (включая растительные жиры), потребляемого в течение суток, должно составлять не более 30 % от суммарной калорийности, причем доля насыщенных жиров должна составлять не более 7 % от их общего количества. У лиц без дислипопротеидемии, клинических проявлений атеросклероза и 10-летнего высокого риска смерти от сердечно-сосудистых заболеваний поступление ХС с пищей не должно превышать 300 мг/сут. В остальных случаях суточное потребление ХС с пищей следует ограничить до 200 мг. Отрицательное влияние пищевого ХС на липидный обмен менее значимо, чем потребление насыщенных жиров. В связи с этим при разъяснении пациенту принципов здорового питания следует в первую очередь подчеркивать необходимость сокращения потребления именно насыщенных жиров. Твердые маргарины и кулинарные жиры целесообразно заменить на растительное масло. Из рациона следует исключить мясные продукты с высоким содержанием жира, заменив их на тощие сорта мяса, рыбу, птицу, бобовые. Жирную морскую рыбу (лосось, тунец, скумбрия), содержащую омега-3-полиненасыщенные жирные кислоты, препятствующие развитию атеросклероза, рекомендуется употреблять 2 – 3 раза в неделю. Суточное потребление свежих овощей и фруктов, которые содержат пищевые волокна, препятствующие всасыванию ХС, должно составлять (не считая картофеля) не менее 400 г. Ежедневно следует потреблять молоко и молочные продукты с низким содержанием жира. Доля сахара в суточном рационе (включая сахар, содержащийся в продуктах питания) не должна превышать 10 % общей калорийности. Общее количество потребляемой за сутки поваренной соли должно составлять не более 6 г. Оптимальным считается следующее энергетическое соотношение: белков – 15 %, жиров – 30 %, углеводов – 55 % общей калорийности за сутки.
Для оценки массы тела применяется индекс массы тела (ИМТ), который рассчитывается по следующей формуле:
ИМТ = Вес, кг: Рост, м2Нормальный индекс массы тела находится в пределах 18,5 – 25 кг/м2. Снижение массы тела достигается применением диеты с низким содержанием жира и регулярными физическими упражнениями. В случаях когда достижение оптимальной массы тела затруднительно, рекомендуется снизить вес на 10 % от исходного или достичь снижения индекса массы тела до 27 кг/м2 с последующим поддержанием этого показателя на достигнутом уровне.
При выборе уровня повседневной физической активности необходимо учитывать возраст пациента, состояние сердечно-сосудистой системы, опорнодвигательного аппарата, других анатомо-физиологических систем. Наиболее физиологичным, безопасным и доступным видом физической нагрузки является ходьба. Рекомендуемая продолжительность занятий – 30 – 45 мин, частота – 4 – 5 раз в неделю. При выборе индивидуального темпа ходьбы целесообразно ориентироваться на частоту сердечных сокращений, которая на высоте нагрузки должна достигать 70 % от максимальной для данного возраста. Максимальная частота сердечных сокращений рассчитывается по формуле:
ЧССmax = 220 – возраст (лет)Для пациентов, страдающих ИБС, при определении оптимального темпа ходьбы необходимо учитывать результаты теста с физической нагрузкой (велоэргометрия).
Прекращение курения является обязательным компонентом успешной профилактики атеросклероза. Получая рекомендации по отказу от этой вредной привычки, пациент должен быть проинформирован о том, что вредное воздействие на организм оказывает не только активное, но и пассивное курение. При необходимости для облегчения отказа от курения может применяться никотинзаместительная терапия.
Согласно результатам ряда экспериментальных и клинических работ, потребление небольших доз алкоголя может уменьшить риск смерти от ИБС. Защитное действие алкоголя связывают с его антистрессовым эффектом, повышением уровня ХС ЛПВП и снижением прокоагулянтного потенциала плазмы крови. Вместе с тем у лиц, злоупотребляющих алкоголем, риск смерти значительно возрастает. Безопасным для здоровья считается суточное потребление чистого алкоголя, не превышающее 30 г для мужчин и 20 г для женщин. Пациентам с АГ, подагрой, ожирением и нарушениями ритма сердца потребление алкоголя не рекомендуется. У больных, принимающих статины, потребление алкоголя может спровоцировать рабдомиолиз. С учетом национальных особенностей жителям России нецелесообразно рекомендовать с целью профилактики атеросклероза регулярное потребление даже малых доз алкоголя, так как это сопряжено с высоким риском развития алкогольной зависимости, вред от которой существенно превосходит пользу данной рекомендации.
Медикаментозное лечение. Показания к применению лекарственных препаратов определяют в зависимости от категории 10-летнего риска смерти от сердечно-сосудистых заболеваний и уровня ХС ЛПНП пациента (табл. 1.4). У лиц с умеренным и низким риском возможно применение только немедикаментозных мер профилактики атеросклероза в течение 3 мес. Если за это время не удастся достичь целевого уровня ХС ЛПНП, начинают медикаментозное лечение. У пациентов высокого и очень высокого риска применение лекарственных препаратов следует начинать одновременно с немедикаментозным лечением. Пе- ред началом лечения рекомендуется рассчитать, на сколько (в процентах от исходного значения) необходимо снизить содержание ХС ЛПНП в крови для достижения целевого уровня (табл. 1.5).









