
Полная версия
Сестринская помощь в неврологии
Центральный отдел включает вегетативные ядра, расположенные в спинном и головном мозге (в мозговом стволе, VIII шейном, грудных, двух верхних поясничных и трех крестцовых сегментах). Симпатическая часть представлена нейронами боковых рогов от VIII шейного до II поясничного сегментов спинного мозга, а парасимпатическая – ядрами в среднем и продолговатом мозге и нейронами в крестцовом отделе спинного мозга.
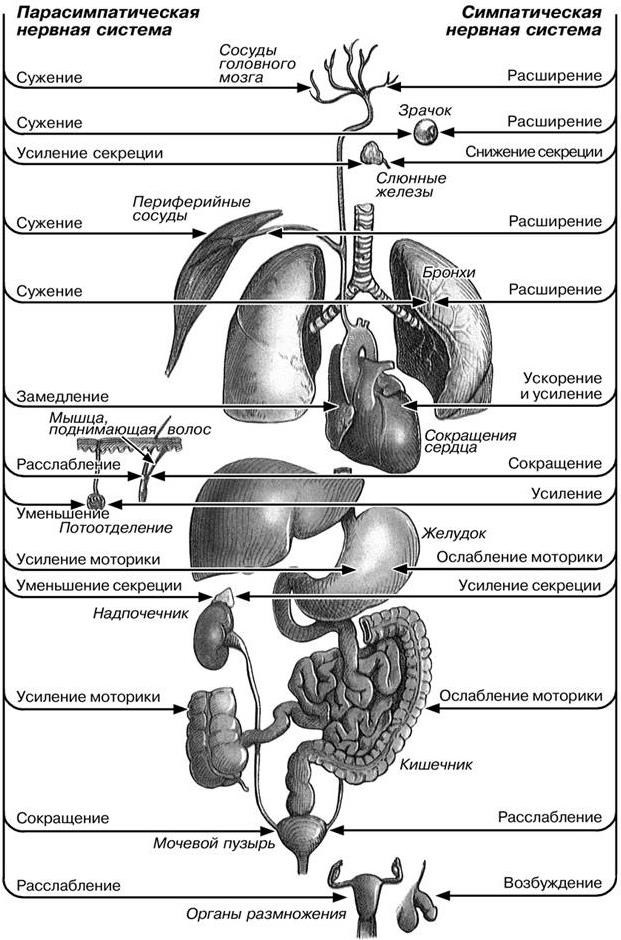
Рис. 11. Вегетативная нервная система
Периферический отдел включает вегетативные узлы (ганглии) и вегетативные нервные волокна, которые подразделяются на преганглионарные и постганглионарные волокна. Симпатическая часть состоит из ганглиев симпатического ствола, который расположен вдоль позвоночника слева и справа в виде парного образования. К симпатическому стволу от нейронов подходят преганглионарные, а от него к внутренним органам, сосудам, железам внутренней секреции отходят постганглионарные волокна. Парасимпатические ганглии и волокна входят в состав черепных нервов (III, VII, IX, X пар) и нервов, иннервирующих тазовые органы (мочевой пузырь, прямую кишку и половые органы). В вегетативных узлах происходит передача возбуждения от центрального нейрона к периферическому.
Вокруг органов и сосудов расположены вегетативные нервные сплетения.
В вегетативных узлах происходит передача возбуждения от центрального нейрона к периферическому. Преганглионарные волокна выходят из спинного и головного мозга в составе черепных и спинномозговых нервов, а постганглионарные передают нервный импульс от узлов к гладкой мускулатуре, железам и тканям.
Центральная нервная система осуществляет контроль над вегетативной системой через гипоталамус и продолговатый мозг.
В этих отделах находятся центры, которые поддерживают все функции организма.
Вегетативное состояние человека, иначе называемое «человек – растение», развивается после выхода из комы при тяжелых черепно-мозговых травмах и интоксикациях (например, передозировка наркотических веществ). Характеризуется отсутствием движений и речи, а дыхание и сердечная деятельность при этом сохранены. Вегетативное состояние связано с гибелью коры и сохранностью функций мозгового ствола и может длиться от нескольких недель до нескольких лет.
Контрольные вопросы1. Какие части имеет нервная система?
2. Какие различают типы нейронов?
3. Что такое рефлекс?
4. Какие сегменты различают в спинном мозге?
5. Какие отделы имеет головной мозг?
6. В какой доле головного мозга расположен двигательный центр?
7. Какие анализаторы включает нервная система?
8. Как циркулирует спинномозговая жидкость?
9. Как действует симпатическая нервная система?
10. Что характерно для преобладания парасимпатической нервной системы?
Глава 4
СИМПТОМАТОЛОГИЯ И СИНДРОМОЛОГИЯ НЕРВНЫХ БОЛЕЗНЕЙ
4.1. Нарушения движений. Виды параличей и парезов
В двигательной системе главный поток информации направлен от коры головного мозга к периферии, где работают мышцы, осуществляющие движение. При активации двигательных нервов в нервно-мышечном синапсе происходит выброс химического медиатора – ацетилхолина, который передает мышце «команду» сокращаться. В ряде случаев наши мышцы сокращаются лишь тогда, когда мы этого хотим. Такие движения называются произвольными: это движения конечностей, туловища, шеи, лица, глаз, губ и языка.
Непроизвольные движения автоматизированные, и ими невозможно управлять по желанию, они выполняются мышцами, находящимися глубоко внутри организма, такими, как мускулатура сердца и пищеварительного тракта. К непроизвольным относятся также сужение зрачка при попадании пучка яркого света, «гусиная кожа» при замерзании или отдергивание руки при прикосновении к раскаленному предмету.
Двигательные функции человека регулируются корой головного мозга, подкорковыми узлами, мозговым стволом, мозжечком и спинным мозгом. В частности, произвольные движения контролируются пирамидной системой, а непроизвольные – экстрапирамидной системой и мозжечком.
Как мы отмечали выше (см. подразд. 3.2), пирамидная система имеет центральный (в передней центральной извилине и верхней лобной извилине) и периферический (в передних рогах спинного мозга) двигательные нейроны – мотонейроны.
Любое отдельное мышечное волокно контролируется только одним мотонейроном, но один мотонейрон может контролировать много мышечных волокон благодаря многочисленным разветвлениям аксона.
Двигательный нейрон и его аксон вместе с мышечными волокнами, которые он контролирует, называют двигательной единицей.
Для определения локализации патологического очага мы должны усвоить две основные особенности иннервации мускулатуры нашего тела:
1. Иннервация мускулатуры носит перекрестный характер. Это связано с тем, что пирамидный путь, дойдя до продолговатого мозга, совершает перекрест на уровне пирамид, т. е. бZoльшая часть нервных волокон переходит на противоположную сторону (меньшая остается на своей стороне). Поэтому при органических поражениях головного мозга – инсульт, травма или объемные процессы – патология правой моторной зоны приводит к парезу или параличу левой половины тела.
2. В передней центральной извилине проекция движений представлена обратно расположению частей тела: человек как бы перевернут с ног на голову (см. рис. 10), т. е. в самых верхних отделах представлена нога, в средних – рука, в нижних – лицо, язык и глотка. Туловище спроецировано в верхней лобной извилине.
Пример. У инсультного пациента парализована правая нога – это значит, что патологический очаг (кровоизлияние или эмболия) находится слева в верхнем отделе передней центральной извилины.
Для осуществления движения необходимо, чтобы двигательный импульс беспрепятственно был проведен из коры головного мозга к мышце. Если импульс по какой-то причине не проводится, то возникают нарушения движений. По тяжести все нарушения движений подразделяются на парезы и параличи.
Парез – это частичная утрата движений, т. е. уменьшение объема и силы движений.
Паралич – это полная утрата движений, иначе называется плегия.
По распространенности все парезы и параличи подразделяются на:
1. Монопарезы, или моноплегии, – это нарушение движений в одной конечности, руке или ноге.
2. Парапарезы, или параплегии, когда страдают две симметричные конечности, т. е. две руки или две ноги (верхний или нижний парапарез или параплегия).
3. Гемипарезы, или гемиплегии, – это парез или паралич половины тела.
4. Тетрапарезы, или тетраплегии, – это ослабление или отсутствие движений во всех четырех конечностях (в обеих руках и обеих ногах).
В зависимости от поражения центрального или периферического отделов пирамидного пути парезы и параличи подразделяются на центральные (церебральные и спинальные) и периферические.
• Центральный паралич иначе называется спастическим. Он возникает, когда очаг расположен на участке от коры головного мозга до передних рогов спинного мозга на любом уровне (предцентральная извилина, внутренняя капсула, мозговой ствол, спинной мозг).
Симптомы центрального паралича:
1. Повышение мышечного тонуса – мышечная гипертония (развивается спастика мышц, поэтому паралич и называется спастическим). При этом мышцы напряжены, плотны на ощупь и оказывают повышенное сопротивление при пассивных движениях. Рука согнута в суставах, пальцах и приведена к туловищу, а нога разогнута в суставах, стопа ротирована кнаружи (так называемая поза Вернике – Манна).
2. Повышение глубоких рефлексов – гиперрефлексия. При этом рефлексогенная зона значительно расширяется.
3. Появление ритмических, долго не затухающих колебаний стопы или коленной чашечки – клонусов. При толчкообразном разгибании стопы или сдвигании коленной чашечки вниз возникают их ритмические движения.
4. Появление патологических рефлексов, т. е. тех, которые в норме у человека не вызываются. К ним относятся рефлексы или симптомы Бабинского, Оппенгейма, Россолимо, Гордона и Жуковского. Эти рефлексы подробно будут рассмотрены в подразделе 4.3.
5. Появление защитных рефлексов или непроизвольных движений – сгибание и разгибание парализованной конечности при уколе или прикосновении холодным предметом.
6. Появление синкинезий – содружественных движений, которые возникают рефлекторно в пораженной конечности при движениях в здоровой. Синкинезии играют важную роль в реабилитации пациентов после инсульта и травм, так как при работе здоровыми конечностями стимулируется появление движений в парализованных.
• Периферический паралич иначе называется вялым. Он развивается при поражении пирамидного пути, начиная от клеток передних рогов спинного мозга, включая передние корешки и периферические нервы.
Симптомы периферического паралича:
1. Понижение или отсутствие мышечного тонуса – гипотония или атония. Мышцы дряблые на ощупь, вялые, пассивные движения в суставах избыточны («тестообразные» мышцы).
2. Понижение или отсутствие рефлексов – гипорефлексия или арефлексия.
3. Понижение или отсутствие питания мышц – гипотрофия или атрофия. Периферический паралич поэтому еще называется атрофическим.
4. Реакция перерождения мышц – в мышце развивается дегенеративный процесс, который приводит к гибели мышечных волокон и развитию жировой и соединительной ткани. При этом изменяется электрическая реакция пораженных нервов и мышц из-за того, что нерв не проводит тока к мышце. Мышца денервируется, и сокращения становятся медленными, вялыми.
Полная реакция перерождения наступает через 12 – 15 дней после перерыва нерва, и если длится 12 – 14 месяцев, то изменения в мышцах уже необратимы.
Электрический потенциал мышц исследуется методом электромиографии (ЭМГ) (см. гл. 5).
5. Иногда появляются фибриллярные или фасцикулярные подергивания. Фибриллярные подергивания – это быстрые сокращения отдельных мышечных волокон, а фасцикулярные – сокращения мышечных пучков. Выявляют их постукиванием неврологическим молоточком по мышцам.
Поражение периферического нерва вызывает вялый паралич мышц в области иннервации конкретного нерва. В связи с тем что большинство нервов смешанные, при этом могут наблюдаться боли и чувствительные расстройства.
При поражении передних рогов и передних корешков двигательные расстройства соответствуют пораженным сегментам. Боли и чувствительные расстройства при этом отсутствуют.
4.2. Расстройства координации движений и мышечного тонуса. Экстрапирамидный симптомокомплекс
Экстрапирамидная система и мозжечок регулируют выполнение специфических, направленных движений.
Мозжечок (уменьшительное слово) – «малый мозг».
Информация поступает в мозжечок из спинного мозга. Спинной мозг передает сведения о положении конечностей, туловища, головы, шеи и глаз по проводящим путям. Всю эту информацию контролируют клетки Пуркинье, которые бZoльшую часть времени находятся в активном состоянии и постоянно «следят» за положением тела. Мозжечок получает импульсы также от вестибулярного аппарата.
Основными функциями мозжечка являются поддержание равновесия, координация движений и регуляция мышечного тонуса, необходимых для сохранения определенной позы человека.
Кроме того, при осуществлении более тонких движений мозжечок определяет, где находятся в каждый момент части тела (их положение в пространстве) и обеспечивает более «плавное» выполнение движений. При проведении пальценосовой пробы, когда необходимо дотронуться кончиком указательного пальца до кончика носа, общим движением руки руководит экстрапирамидная система, тогда как мозжечок управляет заключительным прикосновением. Мозжечок также контролирует выполнение быстрых последовательных и одновременных движений (игра на музыкальных инструментах, работа на компьютере или одновременное похлопывание по голове и почесывание груди).
Ряд патологических процессов, такие как опухоли, травмы, инсульты, рассеянный склероз, некоторые интоксикации (например, ртутью), могут привести к нарушению функций мозжечка.
Основные симптомы поражения мозжечка:
1. Расстройство походки. Появляется «пьяная» (иначе атактическая, или мозжечковая) походка, когда пациент ходит широко расставляя ноги, пошатываясь. Нередко пациент падает в сторону поражения 1.
2. Интенционное дрожание (интенция – это движение, стремление) – дрожание, которое появляется при движениях и отсутствует в покое. Отчетливое дрожание появляется в конце выполнения пальценосовой или коленно-пяточной проб, что будет рассмотрено ниже.
3. Расстройство речи. Появляется скандированная речь, когда теряется ее плавность и пациент говорит медленно, выделяя каждый слог.
4. Нистагм – подергивание глазных яблок. Он может быть вертикальным, ротаторным или горизонтальным. Горизонтальный нистагм определяется при отведении глазных яблок кнаружи, а вертикальный – кверху.
5. Мимопопадание или промахивание. Проба выполняется при открытых и закрытых глазах: пациент должен несколько раз попасть указательным пальцем в молоточек. Рука, на стороне которой имеются мозжечковые расстройства, промахивается мимо молоточка.
6. Адиадохокинез – нарушение выполнения попеременных противоположных движений. Пациенту предлагают представить в обеих руках «мнимые апельсины» и покрутить ими – при этом движения получаются неловкими и неправильными.
7. Гипотония мышц. Мышцы становятся дряблыми и вялыми. 8. Расстройство почерка: он становится неровным и к концу письма крупным и размашистым (такой почерк называют мозжечковым).
9. Головокружение, тошнота, рвота: они возникают при острых процессах и указывают на вовлечение, помимо мозжечка, вестибулярного аппарата.
К экстрапирамидной системе относятся ядра больших полушарий (базальные ядра, расположенные на основании мозга) – хвостатое и чечевицеобразное; образования среднего мозга – красное ядро и черное вещество, зубчатое ядро мозжечка, а также восходящие и нисходящие связи.
Базальные ядра получают информацию почти от всех областей коры большого мозга, от таламуса и черного вещества. Последнее образование оказывает воздействие на двигательную систему с помощью медиатора дофамина. При болезни Паркинсона нейроны, выделяющие дофамин, отмирают и на вскрытии у пациентов отсутствует черный пигмент. Утрата дофаминергических волокон нарушает нормальную работу двигательной системы, в частности, появляется затруднение при выполнении произвольных движений, сочетающееся с дрожанием головы и рук; таким пациентам трудно начинать ходить, есть, пить и т. д.
К экстрапирамидному симптомокомплексу относятся:
1. Изменения мышечного тонуса – гипотония или ригидность (напряжение) мышц.
2. Изменения двигательной активности – гипокинезия или гиперкинезы.
Эти расстройства часто комбинируются. Основным экстрапирамидным симптомокомплексом является паркинсонизм, для которого характерны мышечная ригидность, гипокинезия и дрожание в покое.
При ригидности или гипертонии мышц наблюдается повышение тонуса по типу «зубчатого колеса», т. е. отмечается прерывистость, ступенчатость движений, как при работе колесиков механических часов.
Гипокинезия, или малоподвижность, характеризуется замедленными движениями, застыванием в определенной позе или затруднением при начале движения. Походка при этом «шаркающая» с мелкими шажками (более подробно эти симптомы будут рассмотрены в гл. 14).
Гиперкинезы – это насильственные или избыточные движения, которые проявляются в виде извивающихся движений конечностей, туловища, подергиваний мимических мышц, мышц ног и рук. В выраженных случаях наблюдается причмокивание, гримасничанье, пританцовывание – это характерно для наследственной хореи Гентингтона (см. гл. 15). Тики определенных мышц лица также являются проявлением экстрапирамидных гиперкинезов. Эти гиперкинезы исчезают во сне (в отличие от корковых судорог) и усиливаются при волнениях.
Для определения нарушений движения (наличие парезов и параличей, изменение трофики, тонуса, силы мышц и объема пассивных и активных движений в суставах, также расстройства координаций и походки) проводится неврологическое исследование двигательной сферы пациента, которое заключается в следующем: наружный осмотр мускулатуры, который включает в себя определение наличия атрофий (гипотрофий), контрактур, парезов или параличей, начиная с лица и заканчивая нижними конечностями, и исследование позы пациента.
Поза пациента может быть вынужденной при инсультах (рука согнута, нога разогнута в суставах, стопа ротирована кнаружи: в острой стадии или происходит формирование своеобразной позы Вернике – Манна как последствия болезни), при обострении остеохондроза позвоночника (пациент лежит на здоровой стороне и подтягивает «больную» ногу к животу или в положении стоя опирается на здоровую ногу, щадя «больную», при хроническом заболевании позвоночник искривляется).
Обращается внимание на наличие дрожания (при мозжечковых расстройствах дрожание при движениях, при паркинсонизме – в покое), на судорожные подергивания (при гиперкинезах, в частности при хорее Гентингтона).
Походка расстраивается при многих неврологических заболеваниях: «пьяная» походка при патологии в мозжечке, «подволакивающая» – при остеохондрозе позвоночника, «косящая», или гемиплегическая, – после инсультов, «петушиная» – при поражении малоберцового нерва, «утиная» – при миопатии, «шаркающая» – при паркинсонизме и т. д. Для исследования походки просят пациента пройтись по палате и походить на пятках и носках.
Активные движения определяют путем наморщивания лба кверху, зажмуривания глаз, отведения глазных яблок (в стороны, вверх, вниз), надувания щек, открывания рта и оскаливания зубов. При невропатии лицевого нерва (периферическом парезе) отмечаются асимметрия лица, опущение угла рта. При центральном параличе (инсультах) страдает только нижняя часть лица.
Далее проверяют активность поворота головы в стороны; пациент осуществляет поднимание рук выше горизонтальной линии, отведение лопаток, пожимание плечами, сгибание и разгибание во всех суставах рук и ног и наклоны туловища.
При определении мышечной силы пациент должен оказывать противодействие при разгибании и сгибании, отведении и приведении конечностей, сила в кистях устанавливается путем пожатия нескольких пальцев производящему исследование.
Тонус мышц проверяют их ощупыванием – при гипертонии мышцы напряженные, плотные; а при гипотонии (атонии) – вялые, дряблые и суставы не оказывают никакого сопротивления. При паркинсонизме тонус мышц повышается по типу «зубчатого колеса» и при повторных движениях нарастает, а при инсультах – по типу «складного ножика», когда в начале пассивного движения исследующий встречает сильное сопротивление, а в последующим оно уменьшается.
Координацию движений проверяют, используя следующие пробы:
• пальценосовую;
• коленно-пяточную.
Равновесие оценивают по устойчивости в позе Ромберга.
Пальценосовая проба может определяться у пациента лежа и стоя. При стоянии ноги (носки и пятки) должны быть сдвинуты, попеременно указательным пальцем то одной, то другой руки необходимо коснуться кончика носа.
Коленно-пяточная проба проверяется в положении лежа: пациент лежит на спине, ноги вытянуты, ему предлагают высоко поднять правую ногу и провести пяткой по голени левой ноги от колена книзу, затем то же повторить другой ногой. При этом касаться голени нужно только слегка, не нажимая пяткой.
Для определения устойчивости в позе Ромберга пациент становится со сдвинутыми вместе ногами, руки с разведенными пальцами вытягивает вперед и в течение нескольких секунд должен простоять с открытыми, а затем и с закрытыми глазами. Покачивание или падение при выполнении этой пробы указывает на патологию мозжечка.
4.3. Нарушения рефлексов. Патологические рефлексы
При неврологических заболеваниях большое значение приобретает исследование глубоких и поверхностных рефлексов, так как тип расстройств может дать ценную информацию о характере патологии нервной системы.
Как мы уже отмечали, глубокие рефлексы определяют при помощи неврологического молоточка, воздействуя им на рецепторы сухожилий, мышц, суставов и надкостницы.
Поверхностные рефлексы исследуются уколом (иголкой или булавкой), прикосновением и термическим воздействием на кожу или слизистые.
Все рефлексы подразделяются на:
• сухожильные;
• периостальные;
• кожные;
• со слизистых оболочек.
К сухожильным относятся: рефлексы с двухглавой, трехглавой мышц, коленный и пяточный (ахиллов) рефлексы.
Периостальные рефлексы – это надбровный, нижнечелюстной, пястно-лучевой (карпо-радиальный).
Кожные рефлексы представлены брюшными, кремастерными и подошвенными рефлексами.
Со слизистых оболочек определяется корнеальный (с роговицы), глоточный (с задней стенки зева) и нёбный (с мягкого нёба) рефлексы. Средний медицинский персонал, в большей степени фельдшера, должны владеть методикой определения основных рефлексов.
На верхних конечностях определяются:
1. Рефлекс с сухожилия двухглавой мышцы плеча или сгибательно-локтевой. При ударе неврологическим молоточком по сухожилию (необходимо ударять по своему большому пальцу, так как при непосредственном ударе у пациента могут возникнуть болевые ощущения) мышца сокращается и вызывает легкое сгибание руки в локтевом суставе. Удары надо производить отрывисто и с одинаковой силой на оба сухожилия (симметричность в неврологии очень важна).
2. Рефлекс с сухожилия трехглавой мышцы плеча или разгибательно-локтевой. Удары молоточком наносятся по сухожилию мышцы, ответной реакцией является разгибание предплечья в локтевом суставе. Рука исследуемого должна быть полностью расслаблена.
3. Пястно-лучевой рефлекс вызывается воздействием на шиловидный отросток, при этом происходит сгибание в локтевом суставе и в пальцах.
На нижних конечностях определяются:
1. Коленный рефлекс, который является результатом сокращения четырехглавой мышцы бедра. Удары молоточком наносятся ниже коленной чашечки, вследствие чего происходит разгибание голени. Определить рефлекс можно как в положении пациента лежа, так и сидя. При трудности вызывания коленного рефлекса пациенту предлагают сцепить пальцы кистей и с силой их растягивать или из 100 отнимать цифры 3 или 7 (рис. 12).
2. Ахиллов рефлекс является ответной реакцией при воздействии на ахиллово сухожилие трехглавой мышцы голени. При этом сокращенная мышца как бы тянет стопу за собой. Пациент становится коленями на стул так, чтобы стопы свободно свисали. У пациентов в тяжелом состоянии ахиллов рефлекс определяется в положении лежа на кровати, и стопы при этом удерживаются на весу за пальцы под прямым углом к голени.
3. Подошвенный рефлекс вызывается заостренным концом молоточка штриховым раздражением наружного края подошвы с небольшим нажимом, в ответ происходит сгибание пальцев стопы или отдергивание ноги. При исследовании рефлекса пациент лежит на спине.
Брюшные рефлексы подразделяются на верхние, средние и нижние, которые определяются штриховым раздражением кожи живота ниже реберных дуг, на уровне пупка и над пупартовой связкой. В ответ мышцы живота сокращаются. Брюшные рефлексы не вызываются у многорожавших женщин, при наличии больших послеоперационных рубцов, у пожилых и тучных людей с дряблой брюшной стенкой. В неврологии понижение или отсутствие брюшных рефлексов свидетельствует о поражении пирамидного (двигательного) пути при органических поражениях центральной нервной системы.

Рис. 12. Исследование коленного рефлекса
При заболеваниях нервной системы рефлексы повышаются (гиперрефлексия), понижаются (гипорефлексия) или отсутствуют (арефлексия), а также могут появляться патологические рефлексы: Бабинского, Россолимо, Оппенгейма, Гордона и Жуковского.
Рефлекс Бабинского определяется штриховым раздражением наружного края подошвы. В ответ большой палец разгибается, а в выраженных случаях остальные пальцы веерообразно разводятся (рис. 13).





