
Полная версия
У меня есть сердце. Как продлить срок службы сердца и сосудов
В результате появляются микроповреждения, которые создают фундамент для развития атеросклероза, потому что быстро заполняются клетками крови, холестерином, белками. Это приводит к деформации сосудистой стенки, сужению просвета сосуда, нарушению доставки кислорода в ткани, а в итоге – к развитию инфарктов и инсультов, к гангренам, почечной недостаточности, деменции, импотенции и другим патологиям.

Многие сравнивают атеросклероз с неминуемым в процессе эксплуатации засором канализации. Любая труба со временем загрязняется, просвет ее сужается, функции ухудшаются. Мне такая аналогия не нравится. Знаете почему? Вместе с образом «загрязненности» создается иллюзия возможности «очистки».
В результате плодятся всевозможные способы «чистки сосудов», которые неплохо продаются наивным гражданам.
На самом же деле сосуды прочистить никак нельзя (иначе при хирургическом лечении просто удаляли бы «грязь», а не ставили стенты – «расширители» просвета сосуда).
Врачи категорически против использования пациентами любых сомнительных схем для «чистки сосудов», потому что, помимо их потенциальной небезопасности, создается вредная иллюзия бурной деятельности, отвлекающая внимание от реальной профилактики. А ведь она, эта реальная профилактика, есть и доказанно увеличивает продолжительность жизни людей!
Эту главу я посвящаю всем, кто хочет подстелить соломки на вероятное место своего падения. То есть смягчить риски повреждения и разрушения сосудов и их печальные последствия.
Что такое холестерин?
Холестерин на Западе называется «холестерол». Если вам в анализах попадется такой термин, не удивляйтесь, это и есть холестерин. Так же, как и этанол и метанол, холестерол – по своему строению спирт. В организме человека он играет очень важную роль.
Во-первых, холестерин содержится в оболочке каждой клетки, являясь структурной составляющей основы клеточной стенки.
Во-вторых, из холестерина в организме производятся многие гормоны. Стероидные гормоны крайне важны для жизнедеятельности, поэтому печень нам активно поставляет холестерин. Также из холестерина производятся витамин D (холекальциферол) и необходимая для пищеварения желчь (холевые кислоты).
Идея, что холестерин – вредное для организма вещество, которого нужно избегать и бояться, – миф, такой же, как о вреде жиров. При недостатке поступления жиров в организм происходит гормональный сбой. Сейчас не редкость, когда молоденькие девочки сидят на обезжиренных диетах, после чего у них прекращаются месячные и начинаются гормональные проблемы.
Еще интересный факт: молозиво (первичное «молочко», которое образуется в молочных железах в первые дни после родов и которым новоиспеченная мама кормит новорожденного) содержит большое количество холестерина. Ведь он так важен для ребенка. И, разумеется, сам по себе вредным не является.

Тогда почему же вокруг холестерина столько черного пиара?
Так сложилось эволюционно, что содержащийся в крови холестерин используется для залатывания дыр в сосудистой стенке.
Сосуды в течение жизни подвергаются различным вредным воздействиям, и при микроповреждениях кровь стремится восстановить все, «как было». В ход идут клетки крови, белки и холестерин, и все это образует сгусток на месте повреждения. Но для сосуда это медвежья услуга, от которой больше вреда, чем пользы. «Заплатка» суживает сосуд, кровь течет хуже (зачастую критично хуже), ткани и органы недополучают кислорода, иногда часть такой заплатки может оторваться, превратившись в эмбол (посторонний объект в кровотоке, способный закупорить артерию).
Не так страшен сам холестерин, как микроповреждения сосудов при наличии в крови излишнего холестерина, стремящегося этот сосуд «починить».
А мы, конечно, очень боимся холестериновых бляшек, ведь они – начальная ступень атеросклероза, ишемической болезни сердца (ИБС), внезапной коронарной смерти, инсультов, инфарктов и других бед.
Липидограмма
Наверное, каждый взрослый человек хоть раз в жизни сдавал анализ крови на холестерин. А я расскажу сейчас про липидограмму. Это такой расширенный анализ, где помимо холестерина проверяют и другие важные составляющие липидов крови. В липидограмме рассматривается как общий холестерин в крови, так и холестерин в составе особых белков-переносчиков, а также триглицериды (так на химическом языке называется обычный жир).
По современным представлениям сдавать изолированно холестерин не имеет особого смысла, ведь для оценки липидного обмена в организме и риска сердечно-сосудистых заболеваний нам нужны все цифры липидного профиля. Например, при повышении только холестерина у относительно здорового человека зачастую не нужно принимать меры, проводить лечение, глотать таблетки.
Пациентов пугает большое количество терминов и аббревиатур.
Поэтому я попробую объяснить на пальцах, что означают показатели в липидограмме и как их интерпретировать.
Как мы уже знаем, холестерин сам по себе к сосудам не прилипает. Более того, чтобы залатать поврежденный сосуд, недостаточно просто приклеиться к его стенке. Для заполнения повреждения холестерину необходимо проникнуть внутрь стенки сосуда.
Для такого проникновения ему нужен транспорт. Условно мы этот транспорт разделяем на хороший и плохой.
• ЛПНП (липопротеины низкой плотности) – вредный транспорт, потому что доставляет холестерин из печени в сосуды, образуя атеросклеротические бляшки. И это самый важный показатель в липидограмме. Именно по нему мы будем ориентироваться, решая, нужны таблетки «от холестерина» или нет.

ЛПНП несет холестерин из печени в сосуды
• ЛПВП (липопротеины высокой плотности) – хороший, умный, полезный транспорт, который, наоборот, доставляет на себе холестерин из сосудов в печень. Чем больше ЛПВП в крови, тем ниже риск атеросклероза.
ЛПВП переносит холестерин из сосудов в печень
• Общий холестерин – маркер дислипидемии. Если он повышен (ведь, напомню, иногда сдается только анализ на холестерин), для нас это звоночек о необходимости оценить сердечнососудистые риски. Кроме того, высокий холестерин у молодых людей может сообщать о другом серьезном заболевании – семейной гиперхолестеринемии.
• Триглицериды – просто молекулы жира в крови. Чем больше в ней жиров, тем больше рисков как сердечно-сосудистых заболеваний, так и болезней печени, поджелудочной железы, желчевыводящих путей. Это показатель состояния жирового обмена, также он повышен при ожирении и повышенном поступлении жира с пищей. По нему врач поймет, действительно ли пациент в попытках снизить холестерин крови придерживался диеты.
Ведь холестерин, как известно, на 80 % производится печенью. А вот триглицериды как раз поступают с питанием, и если их в крови много, мы можем делать соответствующие выводы. Важно понимать, что нормы, указанные в анализе, не вполне актуальны, так как это референсные значениями для среднего пациента. А для того чтобы принять решение о необходимости лечения, врачи используют нормы индивидуальные, рекомендованные Европейским обществом кардиологов. Определите свою собственную норму и стремитесь к ней!
Нормы липидов крови

В таблице на стр. 39 указаны нормы липидов крови. Как определить свой личный сердечно-сосудистый риск, читайте дальше.
Далеко ли до катастрофы?
Возвращаясь к вопросу о том, что самые частые причины смерти – сердечно-сосудистые катастрофы, стоит подчеркнуть, как важно понимать свой собственный сердечно-сосудистый риск (то есть вероятность этих катастроф в ближайшие 10 лет).
Чем эта вероятность выше, тем внимательнее нужно относиться к своему образу жизни, показателям анализов и к личной профилактике в целом.
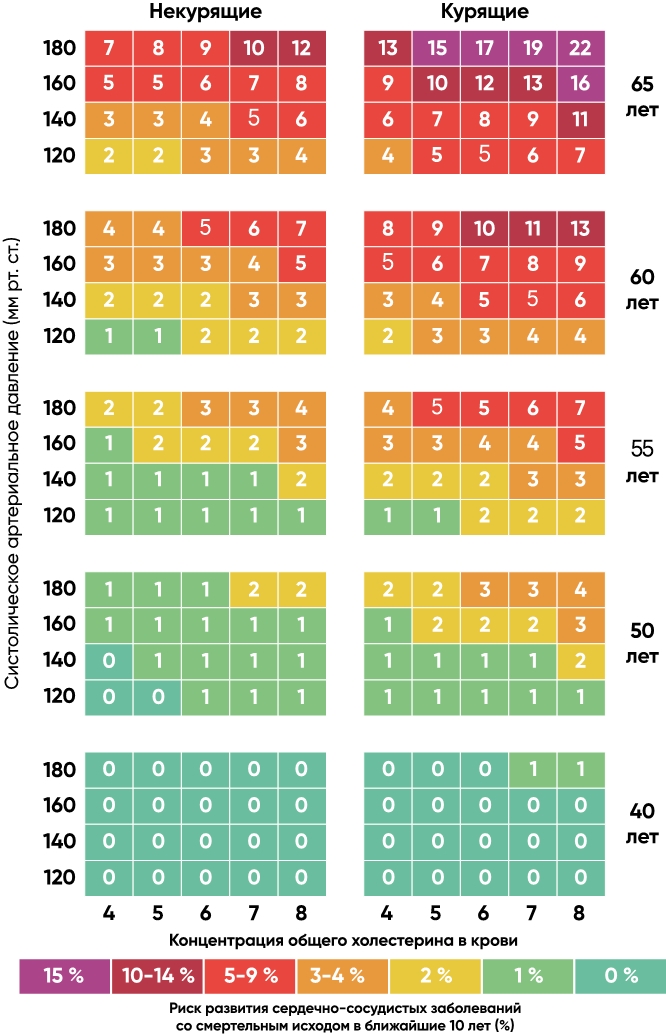
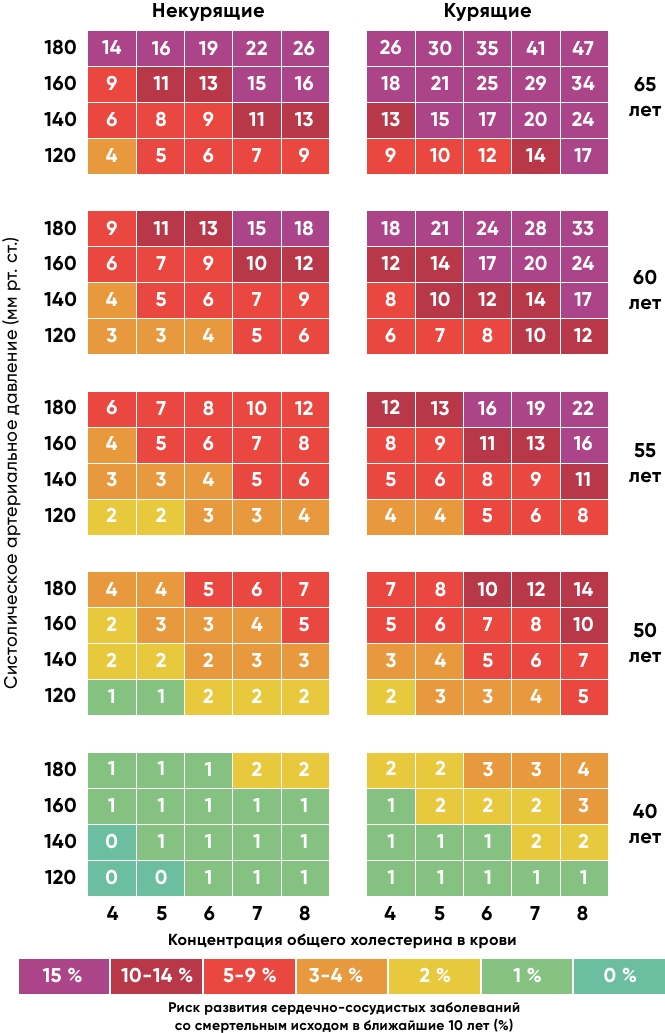
Самая популярная и адекватная шкала для оценки сердечнососудистого риска – шкала SCORE. По ней ориентируются врачи всего мира.
SCORE в переводе на русский – счет, оценка, рейтинг. Но также это аббревиатура от Systematic Cоronary Risk Evaluation, что означает «систематическая оценка коронарного риска». По этой шкале можно предсказать вероятность смерти пациента от сердечно-сосудистых заболеваний в ближайшие 10 лет. Она была создана на основе данных 200 000 пациентов, ее точности доверяют врачи всего мира. Для подсчета риска необходимо уточнить возраст, пол, артериальное давление, общий холестерин и наличие вредной привычки (курение) у пациента.
Плюс этой шкалы в том, что она наглядно показывает: риск смерти у 40-летнего курящего пациента с высоким давлением и холестерином такой же, как у некурящего 65-летнего, который контролирует свои давление и холестерин.
Минус SCORE в том, что она не учитывает другие факторы, которые также могут значительно добавлять проценты к рискам смерти (наследственность по сердечно-сосудистым заболеваниям, сахарный диабет, употребление алкоголя, гиподинамия, хронический стресс, уже существующие болезни сердца, сосудов, почек и т. д.).
Для решения о необходимости приема лекарств, снижающих холестерин, используется более расширенная оценка риска сердечно-сосудистых заболеваний. Пройдите опросник ниже, чтоб оценить свой риск и потом рассчитать оптимальный уровень холестерина (ЛПНП).
Вы в категории очень высокого риска, если у вас:
• любая форма ишемической болезни сердца (стенокардия, перенесенный инфаркт, вмешательства на коронарных артериях);
• был инсульт или микроинсульт (правильно – ТИА, транзиторная ишемическая атака);
• обнаружены атеросклеротические бляшки с сужением просвета более 50 % сосуда;
• тяжелый сахарный диабет или почечная недостаточность;
• по шкале SCORE ваш риск составил 10 % и более.
Вы в категории высокого риска, если у вас:
• уровень холестерина > 8 ммоль/л;
• тяжелая артериальная гипертензия;
• сахарный диабет без поражения внутренних органов;
• умеренная почечная недостаточность;
• по шкале SCORE ваш риск составил 5–9 %.
Вы в категории умеренного риска, если по шкале SCORE ваш риск составил 1–4 %.
Вы в категории низкого риска, если по шкале SCORE ваш риск составил 1 %.
Определив свой сердечно-сосудистый риск, вы можете подставить значение в шкалу, понять, какие цифры для вас являются индивидуальной нормой, и ориентироваться на них при сдаче анализа.
ШКАЛА SCORE ЖЕНЩИНЫ
ШКАЛА SCORE МУЖЧИНЫ
Статины. Кому они нужны? За и против
Мне кажется, ни с одним лекарством не связано столько разговоров, мифов, противоречий и страхов, как со статинами. Во-первых, людей пугает большое количество побочных эффектов, указанных в инструкции к препарату. Во-вторых, статины – лекарства, которые необходимо принимать всю жизнь. Многие говорят, что на них «подсаживаешься». В-третьих, повышенный холестерин не болит, а значит, мотивация людей покупать и принимать пожизненно таблетки, которые не дают видимого эффекта, снижается. В-четвертых, статины, как и любой препарат на длительный срок, не всегда удается подобрать с первого раза. И если от первого варианта были побочные эффекты, многие пациенты делают выводы, что статины принимать опасно, отказываются от терапии и распространяют домыслы, обосновывая ими свой отказ от лечения. Ну и нельзя не отметить, что до 10 % пациентов действительно могут отмечать побочные эффекты! И хотя они обычно легко решаются заменой препарата, все-таки 10 % – это много, поэтому слухи о «побочках» распространяются довольно активно.
Однако совершенно однозначно можно утверждать, что польза от приема статинов для людей с повышенным холестерином несопоставимо больше, чем возможные побочные эффекты, которые также легко корректируются заменой препарата.

Об эффективности статинов никто уже не спорит, потому что любой пациент при повторной сдаче крови видит замечательные результаты выравнивания цифр холестерина. Потому-то большинство пациентов использует именно статины, хотя есть и другие группы снижающих холестерин препаратов. Однако ни один из них не сравнится со статинами по эффективности и безопасности.
Статины – группа препаратов, подавляющая синтез холестерина в печени. В аптеках продаются препараты розувастатин, аторвастатин, питавастатин, симвастатин. Прием начинают с минимальной дозировки 10 мг (питавастатин – с 1 мг). Через 3 месяца пациенту необходимо сдать кровь, чтобы принять решение о возможной корректировке лечения. Если показатели холестерина достигли целевых значений, пациент не жалуется на побочные эффекты, в анализах крови нет отклонений (АЛТ, АСТ, КФК) – лечение продолжаем. Всю жизнь. И не потому, что на статины «подсаживаются», а потому что при отмене препарата холестерин неминуемо снова взлетит до прежних цифр.
Если через 3 месяца на контроле липидограммы снижение холестерина недостаточное – увеличиваем дозировку вдвое и наблюдаем еще 3 месяца.
Если появились побочные эффекты (в том числе и изменения в крови), препарат необходимо заменить на другой из группы. И так же, начав с минимальной дозировки, контролировать через 3 месяца кровь.
Частый вопрос от пациентов: какие могут быть побочные эффекты?
Вместо ответа на него я бы хотела рассказать о таком феномене, как ноцебо. Согласно исследованиям, «побочки» от приема статинов чаще отмечают у себя те пациенты, которые заранее узнали об ожидаемых нежелательных эффектах. Этот феномен называется «ноцебо» (по аналогии с плацебо): вы ожидаете неприятностей и неминуемо их ощущаете. В контрольных группах, где пациенты принимают статины, не зная о возможных «побочках», те же эффекты отмечаются в несколько раз реже.
Поэтому не задавайте этот вопрос врачу и сами не ищите проблем в инструкции.
ИБС
Так в медицинских документах называют ишемическую болезнь сердца. Этот диагноз включает в себя:
• стенокардию;
• инфаркт миокарда;
• внезапную коронарную смерть;
• кардиосклероз (последствия инфаркта).
«Ишемия» в переводе на русский – задерживать кровь. Как следует из названия, возникает ишемия, когда должное количество крови не поступает в орган. Наступает кислородное голодание, ведь кровь доставляет в органы кислород. При недостатке кислорода они испытывают гипоксию и рискуют погибнуть.
Ишемия возможна в любом органе: в почках, мозге, конечностях, кишечнике… но мы поговорим про сердце.
Ишемическая болезнь сердца – это острый или хронический недостаток кровоснабжения сердца. Хроническая нехватка кислорода в сердце проявляется стабильной стенокардией – грудной жабой, как говорили в старину. Острая может привести к инфаркту или внезапной коронарной смерти.
Практически во всех случаях причина развития ИБС – атеросклероз.
Кто рискует столкнуться с ИБС? Стабильно высокие риски имеют:
пациенты с гипертонией;
курильщики;
обладатели высокого уровня липидов крови (повышен холестерин, ЛПНП, триглицериды);
больные сахарным диабетом;
ведущие малоподвижный образ жизни (гиподинамия);
пациенты с ожирением;
принимающие гормональные контрацептивы;
женщины с дефицитом эстрогенов (менопауза без заместительной терапии);
мужчины старше 65 лет;
пациенты с ИБС у близких родственников.
Хорошая новость: все эти состояния лечатся и отлично профилактируются.
Плохая новость: ишемическая болезнь сердца – основная причина смертности во всем мире.
Так что в этом вопросе лучше быть информированным и не попадаться на крючок сердечных катастроф.
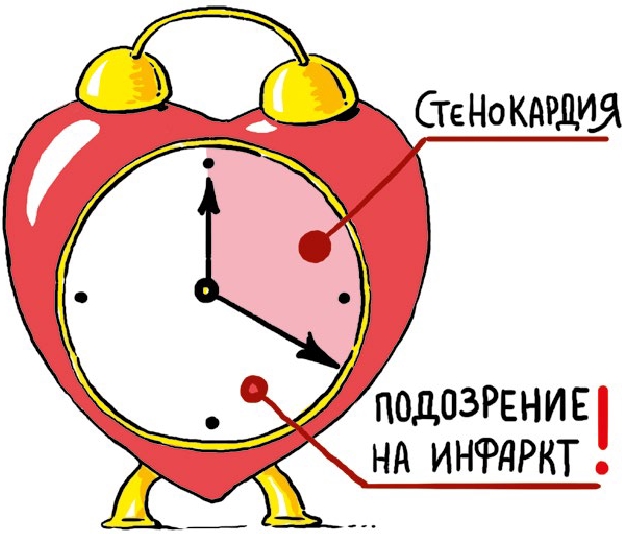
Стенокардия
Она же грудная жаба. Ангинозный приступ («ангина» в переводе с латинского – удушение, сдавление).
При хронической форме ишемической болезни сердце недополучает кислород при увеличении потребности в нем – например при физической или эмоциональной нагрузке. Проявляются приступы, как и любая другая ишемия, болями, оправдывая свое название «грудная жаба».
Жаба давит, «прыгая» на область груди, отдавая в левую руку, плечо, шею, нижнюю челюсть, лопатку.
Такая распространенная локализация боли – основной отличительный признак грудной жабы. А жалобы «у меня колет в сердце» чаще всего имеют совсем другие причины.

Другая отличительная особенность стенокардии – продолжительность болевого приступа до 10–15 минут. Если болит дольше, мы начинаем подозревать инфаркт!
Боль при стенокардии быстро стихает при приеме нитроглицерина. Он расширяет сосуды сердца, благодаря чему кровь моментально устремляется в сердечную мышцу, доставляя недостающий кислород. В итоге по реакции на нитроглицерин мы также определяем, стенокардия у пациента или нет.
В настоящее время нитроглицерин выпускается в удобной форме спрея. Один пшик через полость рта полностью проникает в общий кровоток в течение 4 минут, практически мгновенно вызывая расширение сосудов и снятие болевого приступа.
Как и любой эффективный препарат, нитроглицерин имеет свои побочные эффекты. Самый частый – головная боль.
Также среди особенностей приема нитроглицерина – лекарственное взаимодействие с некоторыми популярными препаратами. Например, при одновременном приеме с силденафилом или тадалафилом (известные таблетки для лечения эректильной дисфункции) возможен чрезмерный сосудорасширяющий эффект, который грозит резким падением артериального давления.
Без лекарств приступ стенокардии стихает при прекращении физической активности. Сердце в покое требует меньше кислорода.
Благодаря тому что суженные сосуды все еще пропускают кровь (в отличие от инфаркта, когда сосуд полностью блокируется), без нагрузки стенокардия не беспокоит.
Когда еще сердце требует больше кислорода:
• после обильной еды;
• при эмоциональном возбуждении;
• в условиях низкой температуры.
Чтобы подтвердить стенокардию, врачи проводят ЭКГ под нагрузкой – например пробу на велотренажере (велоэргометрия) или на беговой дорожке (тредмил-тест). Таким образом искусственно создается увеличение потребности сердца в кислороде и провоцируется приступ, фиксируемый на ЭКГ.

Все вышесказанное относится к наиболее распространенной стенокардии напряжения, или стабильной стенокардии. Но иногда мы встречаемся и с так называемой нестабильной стенокардией. Она возникает в покое и может быть связана с кратковременным спазмом сосудов сердца. Болезненные симптомы похожи, но для уточнения диагноза необходимо срочно обратиться к врачу! Так как ишемический приступ, не имеющий внешней причины, может быть обострением ИБС и предшествовать инфаркту миокарда, нарушениям ритма или внезапной смерти.
Логичный вопрос, возникающий у пациентов с болью в сердце, которая не вписывается в симптомы стенокардии: какие еще причины могут вызывать боль в груди? Их может быть много – от межреберной невралгии до гастроэзофагеального рефлюкса.
Сюда же относятся заболевания легких, позвоночника, суставов, неврозы. В любом случае при возникновении болей стоит посетить врача для постановки верного диагноза и назначения эффективного лечения.
Инфаркт
Это длительная ишемия, которая привела к некрозу обескровленного органа (или его части). Инфаркт может произойти в любом органе, где прекратилось кровоснабжение: в почке, кишечнике, мозге (инсульт), конечности (гангрена) и т. д. В нашей книге речь пойдет об инфаркте миокарда, то есть сердечной мышцы.
В зависимости от объема поражения последствия для больного будут разными. При закупорке артерии, питающей небольшой участок сердечной мышцы, инфаркт может не вызвать серьезных последствий, а в некоторых случаях даже пройти незаметно и обнаружиться на диспансеризации при проведении ЭКГ.
В других же случаях инфаркт миокарда может закончиться фатально. Это одна из лидирующих причин смертности. Поэтому так важна профилактика – личная и социальная.
Как проявляется инфаркт? Чаще всего симптомы похожи на стенокардию, но они значительно более интенсивные, сопровождаются одышкой, головокружением, обессиленностью.
В отличие от стенокардии приступ не купируется нитроглицерином и не прекращается более 20 минут. Инфаркт миокарда – одно из немногих состояний, требующих опиоидных (наркотических) обезболивающих. Для понимания характера и интенсивности боли рожавшим женщинам можно провести параллель с болями в родах при самых сильных схватках. Ведь происходит ровно то же самое – ишемия гладкомышечного органа. В родах матка спазмируется, кратковременно лишается кровоснабжения. При инфаркте сердечной мышцы также происходит остановка кровоснабжения по разным причинам.
В подавляющем большинстве случаев виноват все тот же атеросклероз: происходит закупорка просвета сосуда атеросклеротическими бляшками и тромбами (в случае разрыва бляшки, кровоизлияния).
На фоне атеросклероза инфаркт может случиться и без закупорки артерии. Представьте себе пациента с ишемией, который регулярно «ловит» приступы стенокардии в силу недостаточного кровоснабжения сердца. А теперь предположим, что помимо хронической ишемии (недостатка кислорода) больной столкнется с кровотечением, шоком или дыхательной недостаточностью… Такие стрессовые факторы на фоне атеросклероза также могут «обесточить» сердечную мышцу и закончиться некрозом (инфарктом).
Кровоток в сосудах сердца может быть блокирован из-за их спазма – например при «синдроме разбитого сердца» (из-за сильного стресса, тяжелой утраты).
Еще одна редкая причина прекращения кровообращения в сердце – разрыв стенки сердечной артерии.
Существует такой термин «тихий инфаркт», он же безболевой.
Встречается чаще у пожилых, диабетиков, пациентов с длительным стажем курения из-за полинейропатии – поражения мелких нервов, оставляющего без чувствительности не только конечности (диабетическая стопа), но и внутренние органы. Такие «тихие» случаи не проявляются типичными симптомами. Может возникнуть одышка, слабость, ощущение тяжести в груди. Порой и вовсе нет никаких признаков заболевания. А на плановой диспансеризации пациент с удивлением узнает, что пережил инфаркт.
Для подтверждения инфаркта делается ЭКГ. Также при инфаркте из поврежденных клеток сердечной мышцы выделяется особый фермент тропонин. Присутствие этого фермента в крови при наличии симптомов, похожих на инфаркт, подтверждает диагноз.
Есть ли лечение от инфаркта?
Если причина в закупорке артерии, то логично, что лечение заключается в возобновлении кровотока по сердечным артериям в полном объеме. Чем быстрее удается «разблокировать» ток крови, тем меньший объем мышцы отмирает и тем меньше последствия для больного. В условиях современных больниц идеальным лечением является чрескожное вмешательство в закупоренную артерию и аортокоронарное шунтирование (создание обходного пути для тока крови). При отсутствии таких возможностей используется тромболитическая терапия (введение препаратов, растворяющих тромбы и восстанавливающих кровоток).
Как выглядит идеальное лечение инфаркта миокарда?
1. При первых признаках приступа вызывается скорая помощь.
2. Бригада приезжает мгновенно.
3. Фельдшер или врач скорой ставит диагноз и звонит напрямую в кардиореанимацию, где начинают подготовку бригады кардиологов, ангиохирургов и реаниматологов.
4. Больного доставляют в ЧКВ-центр (специальное отделение крупной больницы, где есть возможности для чрескожного вмешательства. При этом в месте закупорки в артерию вводят стент – металлическую пружинку, расширяющую местно суженный сосуд).
5. От начала приступа до полного восстановления кровотока проходит 2 часа. Больной с наименьшими потерями выходит из сложившейся сердечно-сосудистой катастрофы, продолжает лечение, меняет образ жизни и далее живет полноценной жизнью.



